首诊眼科的巨大颈内动脉瘤1例
刘仁跃 张腾 唐小姝 李慧丽
(1.贵州中医药大学 贵阳 550025;2. 重庆市中医院眼科 重庆 400021)
资料患者女性,56岁。因双眼视力进行性下降4个月在我院眼科就诊,否认视物变形、变色。既往高血压病史。专科检查如下。最佳矫正视力:右眼0.2,左眼0.6;右侧相对性瞳孔传入障碍(+);非接触性眼压测量(NCT):右眼21 mmHg(1 mmHg=0.133 kPa),左眼20 mmHg;双眼位无偏斜,眼球各方向运动正常;结膜无充血,角膜透明,瞳孔等大形圆约3 mm,光反射灵敏;晶状体密度增加,玻璃体未见明显混浊。双眼呈豹纹状眼底,视盘边界清,色红,双眼杯盘比(C/D)约0.3,黄斑中心凹反光可见(图1A、D)。辅助检查:荧光素眼底血管造影(fundus fluorescence angiography,FFA)未见明显异常(图1B、E);视野示双眼均以上方连生理盲点的弓形水平视野缺损为主,右眼较重(图1C、F);光学相干层析成像:黄斑未见明显异常(图2A、B);视网膜神经纤维层(retinal nerve fiber layer,RNFL):右眼鼻侧偏薄,左眼未见明显异常(图3A、B)。颅脑磁共振成像(magnetic resonance imaging,MRI)示鞍区粗大流空血管影(图4A);CT血管造影(CT angiography,CTA)示右侧颈内动脉眼段巨大动脉瘤(图4B)。介入手术中发现右侧颈内动脉眼段巨大动脉瘤,瘤体呈不规则囊状,大小约19 mm×14.5 mm,瘤颈宽约7 mm(图4C),行动脉瘤介入栓塞术后巨大动脉瘤内无灌注(图4D)。
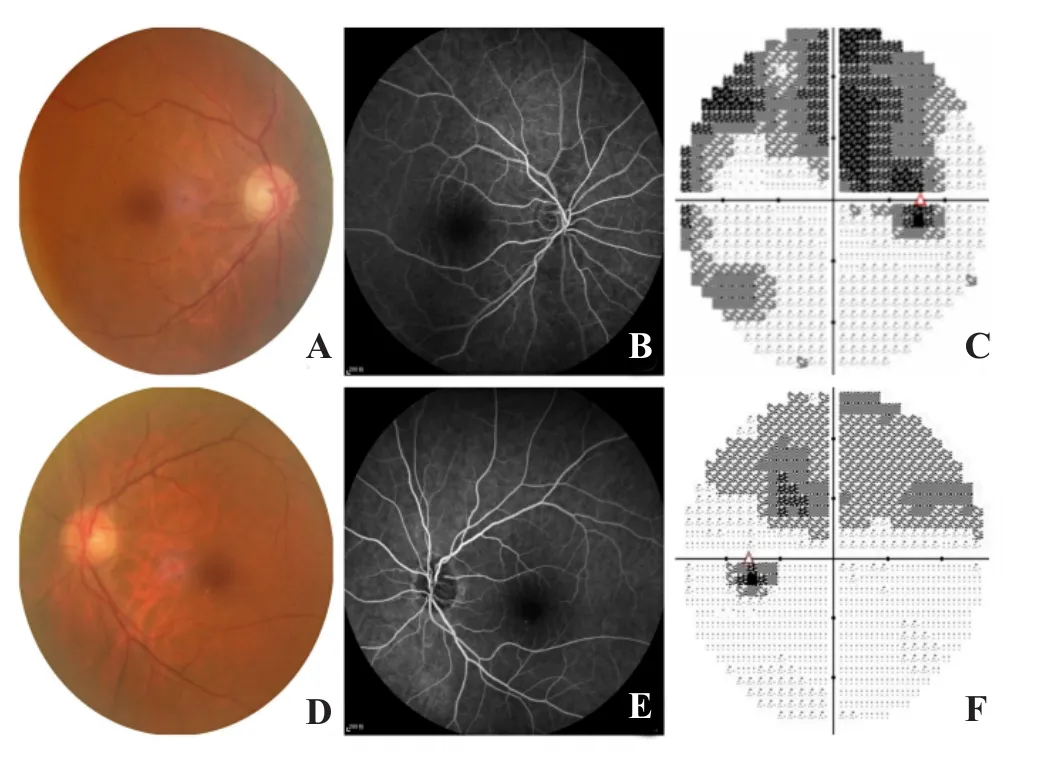
图1 患者眼部相关检查 A和D.患者眼底;B和E.患者FFA检查图,未见明显异常;C和F.患者双眼均以上方连生理盲点的弓形水平视野缺损为主,右眼较重。

图2 患者双眼光学相干层析成像 未见明显异常。A. 右眼;B. 左眼。
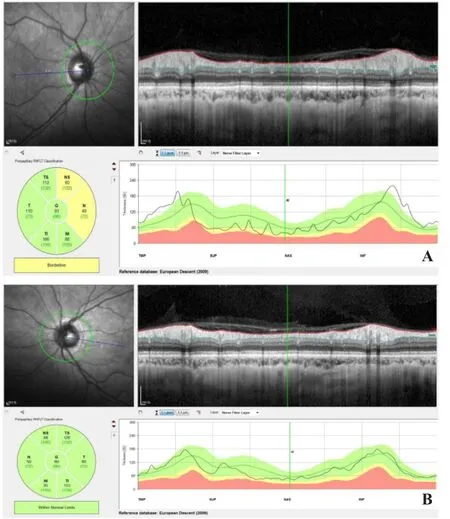
图3 患者RNFL A.患者右眼鼻侧偏薄;B.左眼未见明显异常。
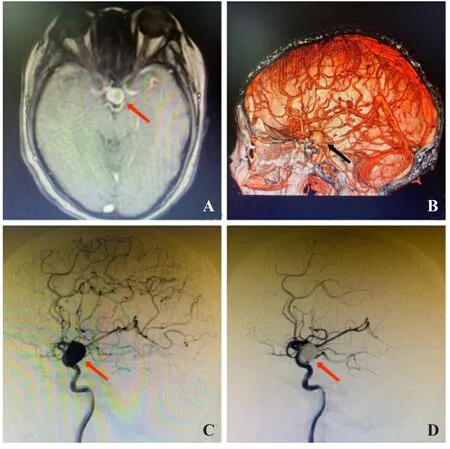
图4 患者MRI、CTA及DSA A.患者颅脑MRI示鞍区粗大流空血管影(红箭头);B.患者CTA右侧颈内动脉眼段瘤样对比剂充盈影(黑箭头);C和D.术前、术后DSA对比:C示右侧颈内动脉眼段动脉瘤,瘤体不规则囊状,约19 mm×14.5 mm(红箭头);D示动脉瘤介入栓塞术后瘤体不显影(红箭头)。DSA为数字减影血管成像。
讨论 颅内动脉瘤(intracranial aneurysm,IA)在人群中的患病率为2%~7%,存在地域及种族差异,在亚洲人群中为2.5%~3.0%[1]。相关研究表明有眼部症状的IA患者占同期IA患者的26%,而因眼部症状首诊于眼科的IA患者约占13%[2],因此眼科医师应高度警惕此病。IA的分型多样,根据瘤体发生的部位可分为颈内动脉瘤、后交通动脉瘤、Willis环前循环动脉瘤、大脑中动脉动脉瘤等;根据是否破裂可分为未破裂的IA(unruptured IA,UIA)和破裂的IA。UIA通常不会引起临床症状,或症状较轻。因为动脉瘤的具体形状、位置和大小不同,少数患者会因为瘤体压迫到局部神经而出现单侧面部麻木、头痛、头晕等症状,而眼科表现以瞳孔异常、视力下降及眼球运动障碍为主,比如动眼神经麻痹是后交通动脉瘤的常见特征性症状[3]。而当瘤体发生破裂后,则可引起动脉瘤性蛛网膜下腔出血,患者会出现颅内压升高、短暂意识障碍、看东西不清等并发症,甚至有发生生命危险的可能,其中首次出血病死率高达30%~40%[4],因此IA的早期诊断对其预后十分重要。
颈内动脉发出眼动脉和后交通动脉之间的这一段称为眼段,本例患者属于颈内动脉眼段动脉瘤,颈内动脉眼段动脉瘤约占IA的5%。虽然在IA占比中不高,但是由于颈动脉是刚入颅的节段,而眼动脉又是颈内动脉入颅以后第一支最大的分支动脉,周围的颅骨骨性结构比较多,加之解剖结构的特殊性和本身的复杂性,导致患者的病死率和残疾率很高[5-6]。本例患者就诊时瘤体直径为19 mm×14.5 mm,属于大型动脉瘤(直径为10~25 mm)[7],结合患者视力减退的临床表现,存在UIA压迫视神经的可能,追问病史患者视力减退已4个月,病程时间长,也从侧面印证UIA的隐匿性。
数字减影血管造影(digital subtraction angiography,DSA)检查目前是诊断IA的“金标准”。DSA不但能清晰明确地了解动脉解剖学结构,而且在造影过程中还能准确反映血管内血流及血管壁等情况,为早期诊断和治疗方案的确定提供可靠的依据[8]。《尤曼斯神经外科学》建议IA患者有症状或直径大于10 mm时都应积极治疗[9],临床多采用开颅动脉瘤夹闭术或血管内动脉瘤介入栓塞术[10-12]。本例患者动脉瘤位于颅底部鞍区,鞍区解剖结构十分复杂,包含蝶鞍、鞍膈、视神经、视交叉、颈内动脉及其分支等重要结构,是颅内肿瘤及感染性疾病的好发部位[13]。此处病变可通过直接侵犯或间接占位压迫,影响视力、视野甚至眼球转动[14]。视神经及视交叉为视路的重要组成部分,其中任何一处部位及其毗邻区域发生病变都可以导致视路受损从而影响视野。视神经的走行较为复杂,按部位可分为眼内、眶内、管内和颅内4段。在管内段一般多行走于眼动脉的下方,故临床上眼动脉瘤常压迫视神经造成视神经纤维束损伤导致视力下降、视野缺损,而视神经纤维束损伤多造成弓形暗点病理性视野[15]。视交叉位于蝶鞍上,是两侧视神经的交汇处,由于此处神经纤维分为2组的特殊生理结构,故蝶鞍区域组织病变侵及该部位时常表现为特征性的颞侧偏盲视野损害。
本例患者双眼均以上方连生理盲点的弓形水平视野缺损为主,右眼为重,且右眼视神经纤维鼻侧偏薄,考虑视野缺损为右侧眼动脉瘤压迫到右侧管内段视神经导致,患者采取了动脉瘤介入栓塞术,术后瘤体不显影,患者自觉视物模糊较术前明显改善。其右侧颈内动脉眼段动脉瘤起病隐匿,表现为双眼视力进行性下降。临床上,UIA患者多首诊于眼科,此类患者容易误诊或漏诊,从而导致病情延误甚至威胁生命。因此,眼科医师在临床工作过程中遇到原因不明的视力下降、视物重影的患者,需要高度警惕UIA的可能,请神经科协助诊治,必要时行颅脑CT、MRI、CTA以明确诊断,从而避免因动脉瘤破裂而造成患者生命危险。

