NLR、HMGB1、PCT在预测新生儿败血症预后的临床价值
杨春光 刘海红 王凤东 刘军
新生儿败血症是新生儿期真菌或细菌侵入血液中生长繁殖,生成毒素导致全身感染,为新生儿常见感染性疾病。新生儿免疫系统尚未发育成熟,病情呈爆发性进展,明显增加多脏器功能障碍及死亡率[1]。新生儿败血症早期症状较为隐匿,血培养为诊断金标准,但所需时间较长,且血培养也会受到抗生素影响,影响临床治疗及预后[2]。降钙素原(procalcitonin,PCT)是严重细菌感染的重要指标,亦为败血症的诊断标志物,临床常根据PCT指标变化情况指导疾病诊断、用药[3]。高迁移率族蛋白1(high mobility group box,HMGB1)为存在于上皮细胞、内皮细胞及免疫细胞中的DNA 结合蛋白,参与基因转录、复制,在烧伤、创伤、感染刺激下,HMGB1 会发生乙酰化转移至细胞浆,促进炎症因子释放,加重病情[4]。粒细胞/淋巴细胞(Neutrophil To Lymphocyte Ratio,NLR)与免疫性疾病活动性有关[5]。当前已有研究提出PCT、HMGB1在新生儿败血症早期诊断中具有一定价值[6],但较少研究分析PCT、HMGB1、NLR 对新生儿败血症预后的预测价值。本研究探讨PCT、HMGB1、NLR 对其预后的预测价值,现报道如下。
1 资料与方法
1.1 一般资料
收集承德市妇幼保健院2016年9月至2021年3月收治的281 例新生儿败血症一般临床资料(败血症组)。 纳入标准:符合新生儿败血症诊断标准[7],具有临床表现且具备以下任一条:非特异性检查(白细胞计数、不成熟中性粒细胞、血小板计数、C 反应蛋白、降钙素原)在2 条以上显示阳性;血标本病原菌抗原或者DNA 检测呈阳性;脑脊液检查显示为化脓性脑膜炎改变。排除标准:①合并先天性代谢遗异常者;②严重先天畸形;③围产期应用抗菌药物治疗者。另选取103 例体同期住院的非败血症的一般感染患儿纳入对照组,两组一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。本研究经医院医学伦理委员会批准通过,受试者监护人均签署知情同意书。
表1 两组一般资料比较[n(%),(±s)]Table 1 Comparison of general data between the two groups[n(%),(±s)]

表1 两组一般资料比较[n(%),(±s)]Table 1 Comparison of general data between the two groups[n(%),(±s)]
组别败血症组对照组χ2/t 值P 值n 281 103性别男149(53.02)55(53.40)0.004 0.948女132(46.98)48(46.60)年龄(h)35.49±3.21 35.48±3.26 0.017 0.986早产儿42(14.95)16(15.53)0.020 0.887足月儿239(85.05)87(84.47)
1.2 治疗方法
败血症组患儿给予注射用美罗培南(山东罗欣药业股份有限公司生产,国药准字H20163391,0.25 g)+静注人免疫球蛋白[中科生物制药股份有限公司生产,国药准字S20023043,(pH4)2.5 g/瓶(5%,50 mL)],美罗培南20 mg/(kg·次),3 次/天,治疗5 天。免疫球蛋白500 mg/(kg·次)共1 次。
1.3 检测方法
抽取受试者静脉血5 mL 于抗凝管中,3 000 r/min 下离心,半径为19 cm,15 min 离心,采用日本Sysmex 公司提供的血细胞分析仪(型号:sysmex XN9000)计算NLR,采用酶联免疫吸附试验(enzyme linked immunosorbent assay,ELISA)法检测HMGB1、PCT 水平。试剂盒均由上海颖心实验室设备有限公司提供,严格按照试剂盒说明书操作。
1.4 预后
预后良好:好转且无后遗症遗留;预后不良:死亡、脑积水、视网膜病变、支气管肺发育不良。
1.5 统计学方法
采用SPSS 20.0 统计软件处理数据,计量资料以()表示,行t检验;计数资料以n(%)表示,行χ2检验;多因素分析采用Logistic 回归分析,绘制受试者工作曲线(ROC)得到曲线下面积(AUC),以评价NLR、HMGB1、PCT 在新生儿败血症预后中的预测价值,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组NLR、HMGB1、PCT 水平比较
败血症组患儿NLR、HMGB1、PCT 水平高于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 两组NLR、HMGB1、PCT 水平比较(±s)Table 2 Comparison of NLR,HMGB1 and PCT levels between the two groups(±s)

表2 两组NLR、HMGB1、PCT 水平比较(±s)Table 2 Comparison of NLR,HMGB1 and PCT levels between the two groups(±s)
组别败血症组对照组t 值P 值n 281 103 NLR 2.65±0.31 1.25±0.13 44.396<0.001 HMGB1(ng/mL)7.52±1.17 3.53±0.46 33.647<0.001 PCT(μg/L)12.56±1.57 0.65±0.09 89.790<0.001
2.2 不同预后败血症患儿基线资料比较
281 例新生儿败血症根据不同预后结果分为预后良好组245 例及预后不良组36 例。两组性别、体重、胎龄、发病日期比较差异无统计学意义(P>0.05),但两组抗生素使用时间、呼吸机使用率、NLR、HMGB1、PCT、WBC、CRP 比较差异有统计学意义(P<0.05)。见表3。
表3 不同预后败血症患儿基线资料及治疗前相关血清指标比较[n(%),(±s)]Table 3 Comparison of baseline data and related serum indexes before treatment between sepsis neonates with different prognosis[n(%),(±s)]
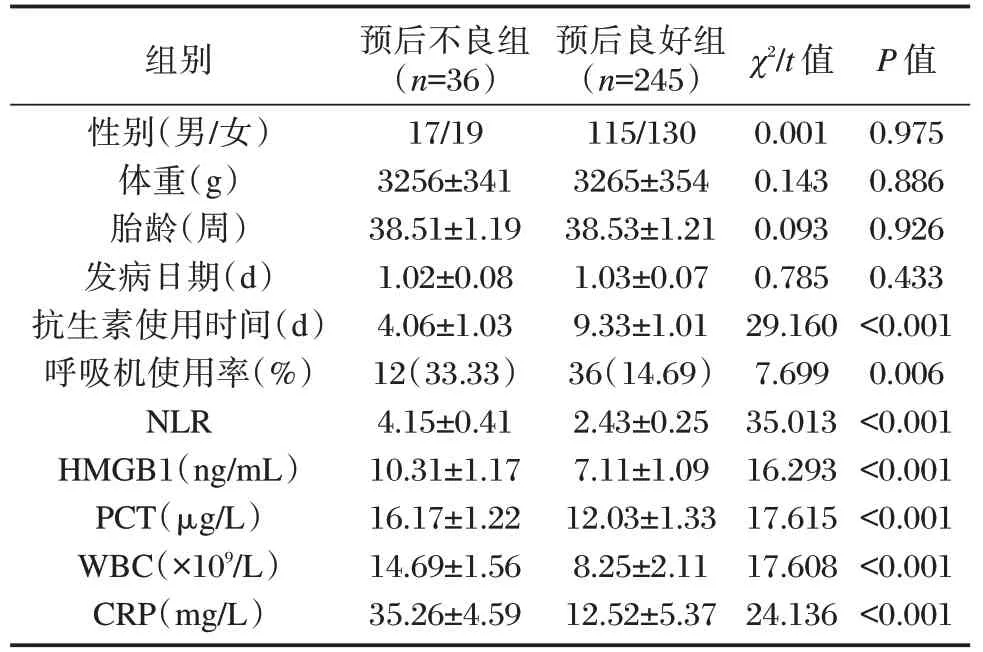
表3 不同预后败血症患儿基线资料及治疗前相关血清指标比较[n(%),(±s)]Table 3 Comparison of baseline data and related serum indexes before treatment between sepsis neonates with different prognosis[n(%),(±s)]
组别性别(男/女)体重(g)胎龄(周)发病日期(d)抗生素使用时间(d)呼吸机使用率(%)NLR HMGB1(ng/mL)PCT(μg/L)WBC(×109/L)CRP(mg/L)预后不良组(n=36)17/19 3256±341 38.51±1.19 1.02±0.08 4.06±1.03 12(33.33)4.15±0.41 10.31±1.17 16.17±1.22 14.69±1.56 35.26±4.59预后良好组(n=245)115/130 3265±354 38.53±1.21 1.03±0.07 9.33±1.01 36(14.69)2.43±0.25 7.11±1.09 12.03±1.33 8.25±2.11 12.52±5.37 χ2/t 值0.001 0.143 0.093 0.785 29.160 7.699 35.013 16.293 17.615 17.608 24.136 P 值0.975 0.886 0.926 0.433<0.001 0.006<0.001<0.001<0.001<0.001<0.001
2.3 影响败血症患儿预后的相关因素分析
NLR、HMGB1、PCT 是影响败血症患儿预后的独立危险因素(P<0.05)。见表4。

表4 影响败血症患儿预后的相关因素分析Table 4 Analysis of related prognostic factors of neonatal sepsis
2.4 治疗前NLR、HMGB1、PCT 水平对预后预测价值
联合NLR、HMGB1、PCT 预测败血症患儿不良预后AUC 为0.921,显著高于单一指标预测价值(P<0.05)。见表5、图1。

表5 治疗前NLR、HMGB1、PCT 水平对预后预测价值Table 5 Prognostic value of NLR,HMGB1 and PCT levels before treatment
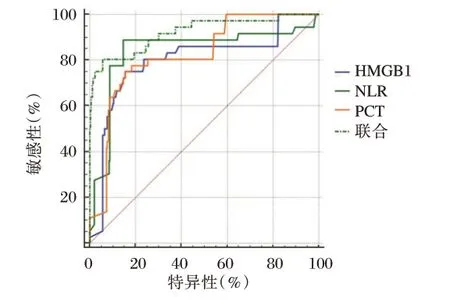
图1 NLR、HMGB1、PCT 水平对预后预测价值Figure 1 Prognostic value of NLR,HMGB1 and PCT levels
3 讨论
新生儿败血症临床表现复杂,超低体重及极低体重患儿早期症状并不明显,极易导致漏诊、误诊,增加临床治疗难度[8]。传统血培养技术存在诸多不足,因此寻找科学有效的手段实现早期病情确诊及预后评估是临床研究重点。为评估败血症患儿预后,需选择简单有效的预测指标[9]。NLR为早期炎性感染测定指标,在部分肿瘤预后预测中具有一定应用价值;HMGB1 参与败血症的病理进展;PCT 为常规感染指标。本研究探讨此三项指标对败血症患儿预后的预测价值,旨在为改善预后提供客观依据。
本研究发现败血症组患儿NLR、HMGB1、PCT水平均显著高于对照组,提示以上指标可为新生儿败血症早期鉴别诊断提供有效依据。NLR 为中性粒细胞与淋巴细胞比值,中性粒细胞在机体早期感染中发挥重要作用[10]。NLR 是监测机体感染病原体的敏感性指标,在机体感染后呈升高趋势,且与疾病严重程度相关[11]。HMGB1 定位于细胞质及细胞核中,通过与RAGE 及TLR4 受体结合,参与免疫反应、炎症反应及细胞生物学行为多种病理过程[12]。PCT 为免疫调节蛋白,在正常情况下含量较低,而内毒素及炎症因子诱导细菌感染后,机体中PCT 则在2~6 h 快速升高,在12~48 h 内出现峰值,较常规炎症指标更能早期反映机体炎症水平,且随着疾病的发展,PCT 浓度呈升高趋势[13]。
张瑾等[14]研究显示,新生儿败血症中死亡组PCT 明显高于存活组,PCT 在新生儿败血症的病情严重程度及预后中具有较高价值。陈洁等[15]研究显示,NLR 在预测脓毒症患者预后状况中具有重要价值。邓永红等[16]研究提出,新生儿败血症者HMGB1 明显高于非败血症者,HMGB1 与新生儿败血症的发生密切相关。以上研究均提示NLR、HMGB1、PCT 在新生儿败血症中具有一定研究意义。本研究亦发现NLR、HMGB1、PCT 是影响败血症患儿预后的独立危险因素,提示以上指标与新生儿败血症预后密切相关。研究显示,在感染性疾病中NLR 呈明显升高趋势,在败血症患者中,NLR 检测敏感度明显高于中性粒细胞,被认为是能快速反映机体炎症及免疫状态的指标[17]。败血症患儿免疫功能明显紊乱,会激活中性粒细胞,损伤机体各个器官、细胞,诱发多器官功能失衡;淋巴细胞的降低则会影响机体特异性免疫反应,加重感染,而中性粒细胞与淋巴细胞比值NLR 随之升高,加重疾病进展[18]。HMGB1 可与机体中相关受体结合,激活血管内皮细胞或免疫细胞,产生炎性细胞因子,加重机体炎症反应,进一步加重感染风险[19]。PCT 为败血症诊断标志性指标,其含量与细菌内毒素、炎性细胞因子密切相关,在机体被致病菌感染、器官衰竭或出现脓毒症时,可从组织释放,在体内具有较强的稳定性,且半衰期长,可作为预测败血症预后的有效指标[20]。因此针对NLR、HMGB1、PCT 水平升高者应给予针对性干预,改善新生儿预后。另外本研究中还发现,联合NLR、HMGB1、PCT 预测败血症患儿效能显著高于单一指标,提示临床可通过联合监测以上指标以提高整体效能。
综上所述,NLR、HMGB1、PCT 在新生儿败血症预后预测中体现出较高价值,值得在临床推广应用。

