规律尿激酶联合肝素封管对预防长期透析导管功能不良的影响*
郑雅宁,陈 勇,葛 亮,黄乔木,刘娜利,谭红金,方 瑜,饶少锋,马 胜
(咸宁市中心医院/湖北科技学院第一附属医院肛肠,湖北 咸宁 437100)
终末期肾脏病(end stage renal disease,ESRD)已在全世界范围内呈现逐年增长趋势,肾脏替代治疗已被全世界所公认[1-3]。美国每年大约有11.5万的ESRD患者进入血液净化治疗阶段,作为全球排名第二新增ESRD患者的国家,我国每年约有9万人开始进入血液净化治疗[4]。对于部分糖尿病血管欠佳、老年人心功能不全以及肥胖导致血管较深等的患者而言,自体动静脉内瘘无法成为血液净化通路的最佳选择,对此,我们可选择长期留置涤纶套导管作为长期血液净化的通路。
然而,约有25%~50%的患者在长期导管置入后1年出现导管功能丧失的现象[5]。由于长期留置导管为体外置入管路,存在着一些不可避免的相关并发症,例如导管相关感染(导管相关性血流感染和导管出口部位感染)、导管功能不良等,这些并发症严重影响患者的生活质量,甚至威胁生命安全,如何通过改变透析封管液从而减少长期血液净化导管并发症,是本次实验研究的主要目的。
1 资料与方法
1.1 入选纳入及排除标准
入选标准:①规律使用右侧颈内静脉长期留置涤纶套导管进行血液净化的患者;②设定每周透析次数为3次且4h/次;③纳入患者1年内无改变肾脏替代治疗模式计划。排除标准:①已有活动性出血患者,如牙龈出血、消化道出血、脑出血、眼底出血等患者;②近3个月有出血病史患者;③女性患者已怀孕,或者月经量较多者;④重度贫血患者;⑤无法配合医生进行规律随访患者。
1.2 一般资料
选取2020年1月在我院血液净化中心规律使用长期透析导管病人50例,其中基础疾病为糖尿病肾病28例,高血压肾病14例,慢性肾小球肾炎6例,梗阻性肾病1例,ANCA相关性肾炎1例。按照随机法分为2组,使用尿激酶联合肝素封管的患者为尿激酶组,纯肝素封管的患者为肝素组,设定观察期12个月,每组各25例。尿激酶组男18例,女7例;平均年龄(58.28±8.36)岁。肝素组男16例,女9例;平均年龄(59.28±9.94)岁,两组一般资料比较无统计学差异(P>0.05)。
1.3 方法
留置导管方法:采用超声直接引导下导丝导入法置入长期透析导管于右侧颈内静脉,均选取美国Covidien公司带涤纶的双腔导管,并在置入成功后通过抽吸动脉端与静脉端测试导管流量,均行胸片检查验证导管尖端是否到达右心房。
封管方法:护士按照卫生标准洗手后进行透析导管封管。患者完成血液透析后,使用统一碘伏棉球对导管口进行局部消毒,随后抽取20mL生理盐水,采用脉冲式分别注入动脉端与静脉端,以确保导管内无血液残留。
在每周第一次透析结束后,尿激酶组:采用尿激酶10万IU+肝素1.25万IU(2mL)+2mL生理盐水,充分混合均匀后分别按照动脉、静脉导管端容量缓慢注入相对应剂量封管液;肝素组:采用肝素2.5万IU(4mL)封管。
1.4 观察指标
在进入观察期第一次透析前检测血红蛋白(Hb)、肝功能(AST、ALT)、血小板计数(PLT)、凝血功能[凝血酶原时间(PT)、部分凝血活酶时间(APTT)、国际标准化比值(INR)、纤维蛋白原(Fg)、凝血酶时间(TT)],在观察期结束后(12个月后)第一次透析前再次检测上述指标,并在观察期每3个月第一次透析前检测一次相关指标(检测指标仅用于患者一般监测,不纳入最终分析),若有严重异常,立刻退出实验,并予以相应治疗。
观察期间收集患者血液透析不良事件:出血(黏膜出血、鼻出血、导管隧道口出血、消化道出血等)、导管感染、导管功能不良(导管抽吸不畅等)。
1.5 统计学方法
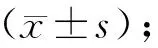
2 结 果
2.1 观察期前后两组血液相关指标比较
在整个观察期内,随机选取的50名患者均未出现严重不良反应,未有患者退出实验。两组患者在进入实验之前,血液检测相关指标并无统计学差异(P>0.05),在观察期结束后第一次血液透析前再次检测两组血液相关指标亦无统计学差异(P>0.05),见表1。

表1 两组患者观察期前后血液相关指标比较
2.2 血液透析不良事件例数比较
在观察期间收集患者血液透析不良事件,两组出血(黏膜出血、鼻出血、导管隧道口出血、消化道出血等)例数相比较无统计学差异(P>0.05),并且出血患者均未发生严重失血情况,予以对症治疗后均好转;与肝素组相比,尿激酶组透析导管相关并发症(导管感染、导管功能不良)发生例数显著较低,有统计学意义(P<0.05),见表2。
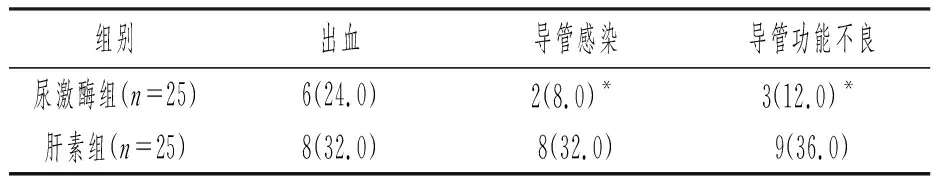
表2 血液透析不良事件例数比较[n(%)]
3 讨 论
血液透析通路的建立通常可分为:中心静脉导管置入(颈内静脉、锁骨下静脉、股静脉、颈外静脉)、自体动静脉内瘘成型术、移植动静脉内瘘成型术。对于自身血管条件欠佳、心肺功能不全无法耐受动静脉内瘘分流的患者,长期留置涤纶套导管显得尤为重要。然而,血液透析中长期隧道型导管的使用是导致透析患者发病和死亡的主要原因。长期透析导管使用的主要弊端为血栓形成、增加导管相关性血流感染以及降低透析剂量。如何减少长期血液净化导管功能不良事件的发生成为每个血液净化中心医师所面对的难题。
本实验观察比较尿激酶联合肝素封管与纯肝素封管对使用长期留置导管透析患者全身并发症和导管并发症的发生情况,在观察期间,两组在全身并发症(出血、凝血功能异常、肝功能异常)中并无差别,而在长期留置导管相关并发症(导管感染、导管功能不良)中,尿激酶组较肝素组患者发生例数明显较低。
就目前而言,导管感染和导管功能丧失或减退是长期留置导管在血液透析患者使用过程中最常见的并发症,这与透析导管的使用寿命息息相关[6]。此外,血栓形成且导致导管功能丧失也是常见的并发症之一,在所有长期隧道导管患者中约有一半以上的病例是由于该原因而拔出导管[7]。在过去的20多年里,许多可用于封管的抗凝药物被开发出来,包括柠檬酸三钠(TSC)、乙二胺四乙酸(EDTA)、亭扎肝素(tinzaparin)和尿激酶等[8]。肝素依旧是世界范围内最常用的封管药物,肝素可通过与抗凝血酶Ⅲ(AT-Ⅲ)结合、干扰凝血酶作用等多个环节发挥抗凝作用。然而,作为最常见的血液透析封管药物,肝素也存在其较为劣势的一面,目前研究表明在长期留置导管末端(尤其是动脉端侧孔)肝素封管液存在一定的内外浓度差值,随着时间推移,导管内肝素抗凝作用逐渐减弱,并且最终消失[9]。此种情况易导致血细胞局部聚集,形成细菌短暂停留的培养基,当患者抵抗力下降,或者大量细菌迁移至此,造成导管感染[10-11]。也有研究表示,部分病原微生物可通过肝素或者其他粘多糖相互粘附,从而引起感染[12]。为了改善留置导管感染的发生率,可将具有抗菌活性的药物与传统的封管液结合使用[13]。
有研究表明,在使用长期留置涤纶套导管患者中均存在纤维蛋白鞘的形成[14],而纤维蛋白鞘可逐渐导致导管血流欠佳、血栓形成,最终影响导管功能。尿激酶作为内源性纤溶酶原激活药物,通常在临床上用于治疗纤维蛋白鞘[15],尿激酶除了可以通过作用纤溶酶原发挥溶栓作用[16],还可以通过提高血管内二磷酸腺苷(ADP)酶的活性预防血栓的形成[17]。肝素和尿激酶这两种药物在长期留置涤纶套导管封管中发挥各自的作用,尿激酶可以减少血块的大小,肝素能减少血块的生长。此外,尿激酶半衰期较短,降低了透析后出血的风险[18],而两者联合使用既可以减少导管相关并发症,又不会增加全身不良反应,这对使用长期留置涤纶套导管的患者而言无疑是封管方法的优选之一。
然而,对于肝素联合尿激酶联合封管的最佳浓度,以及最优封管次数,仍需要进一步的研究,有体外试验表明肝素浓度不宜过高,过高的肝素浓度易刺激形成葡萄球菌生物膜[11],但仍未提供最优的较低肝素浓度。有临床试验[19]在患者每周3次透析后均使用肝素联合尿激酶封管,虽然观察中患者无明显全身并发症,且能够较好地预防导管相关并发症的发生,但无疑与每周1次肝素联合尿激酶封管相比会增加患者经济负担,此外,尿激酶联合肝素封管在隧道型导管中的长期使用也需要进一步的研究。在血液透析期间有高凝状态的患者中使用尿激酶可以减少肝素的使用剂量,而不会增加副作用的发生率;肝素通过联合尿激酶减少自身剂量似乎可以降低透析后出血的风险,同时也能够降低血液透析费用[18]。
综上所述,定期尿激酶联合肝素封管能够较好预防长期透析导管感染,减少血液透析不良事件,为透析患者延长导管使用寿命提供方法。

