不同鼻通气量硬腭上表面压强分布的有限元研究
谢文婷 邢雅芹 崔洋洋 闫佳银 张淋坤
1.天津市口腔医院正畸科 南开大学医学院 天津300041;2.天津市口腔功能重建重点实验室 天津300041;3.国家电网公司北京电力医院 北京100073;4.天津医科大学口腔医学院 天津300041
口呼吸会对颅颌面发育及功能产生一定影响[1-2],表现为上颌前突、下颌后缩、腭盖高拱、牙弓狭窄、上牙列拥挤等畸形[3-6]。因此建立人不同呼吸方式下口腔及上呼吸道的三维模型,并研究其流场分布的差异,对探讨错畸形的发生机制及颌面部生长发育具有重要意义。
21世纪初,国内外学者[7-10]先后建立了较为精确的上呼吸道模型,用于计算呼吸流体力学分析。但对上呼吸道流场的有限元分析主要集中在阐述阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnoea hypopnoea syndrome,OSAHS)的发病机制方面,很少涉及口腔颌面部的生长发育。
本研究通过计算流体力学的方法,研究鼻呼吸过程中鼻腔的压力场分布,以及不同鼻通气量在硬腭上表面产生的压强差异,以分析呼吸方式对硬腭下降的影响。
1 材料和方法
1.1 锥形束计算机断层扫描(cone beam comput-ed tomography,CBCT)数据采集
在知情同意的情况下选取1名无鼻咽部疾病及口腔不良习惯,上下颌发育正常,咬合关系良好且无颞下颌关节疾病的成年男性志愿者。使用CBCT(Kavo公司,美国)扫描时志愿者取坐位,保持息止颌位的自然鼻呼吸状态。扫描范围为鼻根点水平上2 cm至会厌下2.5 cm,层厚3 mm。获取DICOM格式的CBCT数据。
1.2 模型建立和网格划分
1.2.1 模型建立 1)上气道模型:将CBCT数据导入Mimics 17.0(Materialise公司,比利时)软件中,去除所有的鼻旁窦影像,分离出从鼻孔至会厌的上呼吸道影像。导入3-matic Medical 9.0(Materialise公司,比利时)修复孔洞并平滑模型。2)鼻腔模型:将之前建立的上呼吸道三维有限元模型中悬雍垂以下的部分截掉,只保留鼻腔的结构,将出口设置在口咽以上水平。
1.2.2 网格划分 1)上气道模型:将平滑后的模型导入到ICEM CFD 12.0(ANSYS公司,美国),首先生成四面体网格,然后再进行六面体占优处理[11]。2)鼻腔模型:重新截取模型后,依然采取六面体核心的四面体网格。3)对2个模型网格优化后进行网格质量检验。
1.3 边界条件设置和数值模拟
1.3.1 边界条件设置 1)上气道模型:在ICEM CFD 12.0软件中,将划分好网格的上呼吸道外表面划分为上呼吸道壁面、鼻孔和咽腔出口3个区域,分别命名为PART1、PART2和PART3。然后将模型导出到CFX12.0(ANSYS公司,美国)中,按照吸气相1.2 s、呼气相1.8 s分别设定其边界条件[12]。
吸气时,双侧鼻孔为inlet,设置为1个标准大气压。咽腔为outlet。通过公式v吸=Q/(t×S)计算1次吸气的咽腔出口速度平均值为2 m·s-1(其中v吸为出口速度,Q为潮气量,一般成年人为600 mL[12],t为1次吸气需要的时间,S为出口面积)。经过测量,可以得到咽腔出口的面积是250 mm²(图1左)。上呼吸道壁面为wall,本研究中,设置为无滑移边界。
呼气时,双侧鼻孔为outlet,设置为1个标准大气压。咽腔为inlet,通过上述公式计算可得v呼=1.33 m·s-1。
2)鼻腔模型:划分出入口及壁面的部分后导入CFX 12.0进行边界条件设定,鼻孔处的边界条件及壁面条件同前,只根据通气量改变口咽处条件,以模拟口呼吸情况下鼻腔内流速、压强的变化。将鼻通气量设置为梯度减少,分别为正常通气量的70%、50%、30%[13],即420、300、180 mL。测量出口面积约为384 mm²(图1右)。根据上述公式计算对应的口咽处速度。

图1 咽腔面积Fig 1 Pharyngeal cavity area
1.3.2 数值模拟 使用k-ε模型在CFX-Post 12.0中求解[14],并分别制作鼻呼吸的吸、呼两相上气道及不同截面的压力云图,以及不同鼻通气量吸、呼两相鼻腔内的压力云图。
2 结果
2.1 模型及网格划分
将模型(图2、3)进行网格划分,得到总单元数分别为2 241 118及1 691 236,大部分由六面体构成,只有边缘结构比较复杂的部分由四面体构成(图4)。

图2 上气道模型Fig 2 The upper airway model
图4 咽腔处网格横截面Fig 4 The cross section of mesh at pharyngeal cavity
网格质量均在0.2以上,最大网格质量为1,最小网格质量为0.218 41,平均0.804 49。网格质量好。
2.2 数值模拟
鼻呼吸模型和不同鼻通气量下的鼻腔模型残差逐渐趋于稳定并降至1.0×10-3以下,进出流量平衡,结果收敛。

图3 鼻腔模型Fig 3 The nasal cavity model
2.3 鼻呼吸上气道压强分布
正常人吸气相压强最小值为101 285 Pa,最大值为101 327 Pa。鼻阈附近压强最大,其次为上、中、下鼻道,会厌附近及以下压强最小(图5)。鼻腔内的压强由下鼻道到上鼻道开始逐渐升高(图6)。
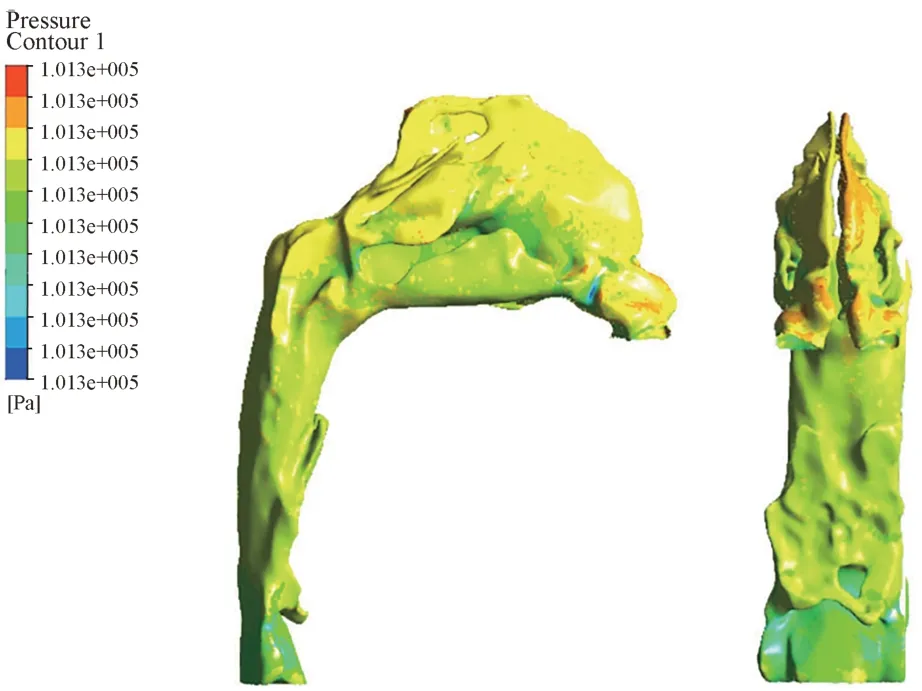
图5 鼻呼吸吸气相压力分布云图Fig 5 The pressure distribution cloud map of inspiratory phase of nasal breathing
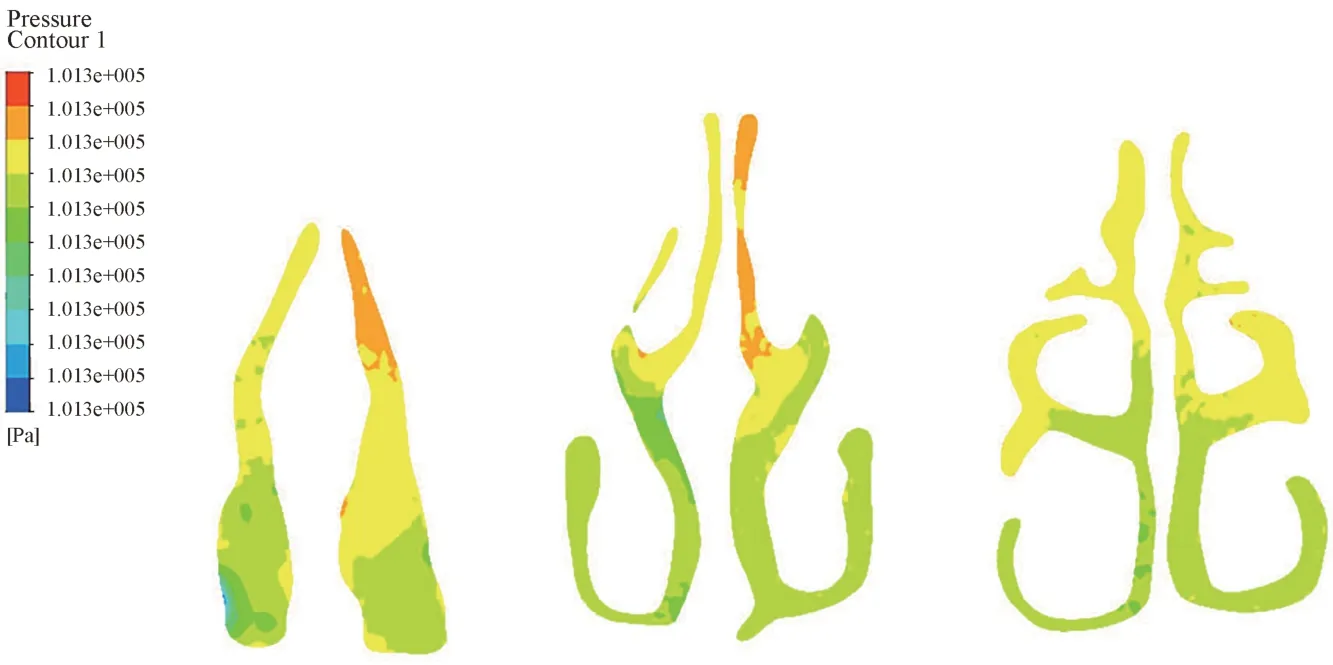
图6 鼻呼吸吸气相压力分布截面图Fig 6 Cross-sectional view of the pressure distribution in the inspiratory phaseof nasal breathing
呼气相压强最小值为101 317 Pa,最大值为101 337 Pa。鼻阈附近压强最小,中鼻道、下鼻道、会厌部略大于鼻阈附近,咽腔入口处压强最大(图7)。鼻腔内的压强由下鼻道到上鼻道逐渐升高(图8)。

图7 鼻呼吸呼气相压力分布云图Fig 7 The pressure distribution cloud map of expiratory phase of nasal breathing
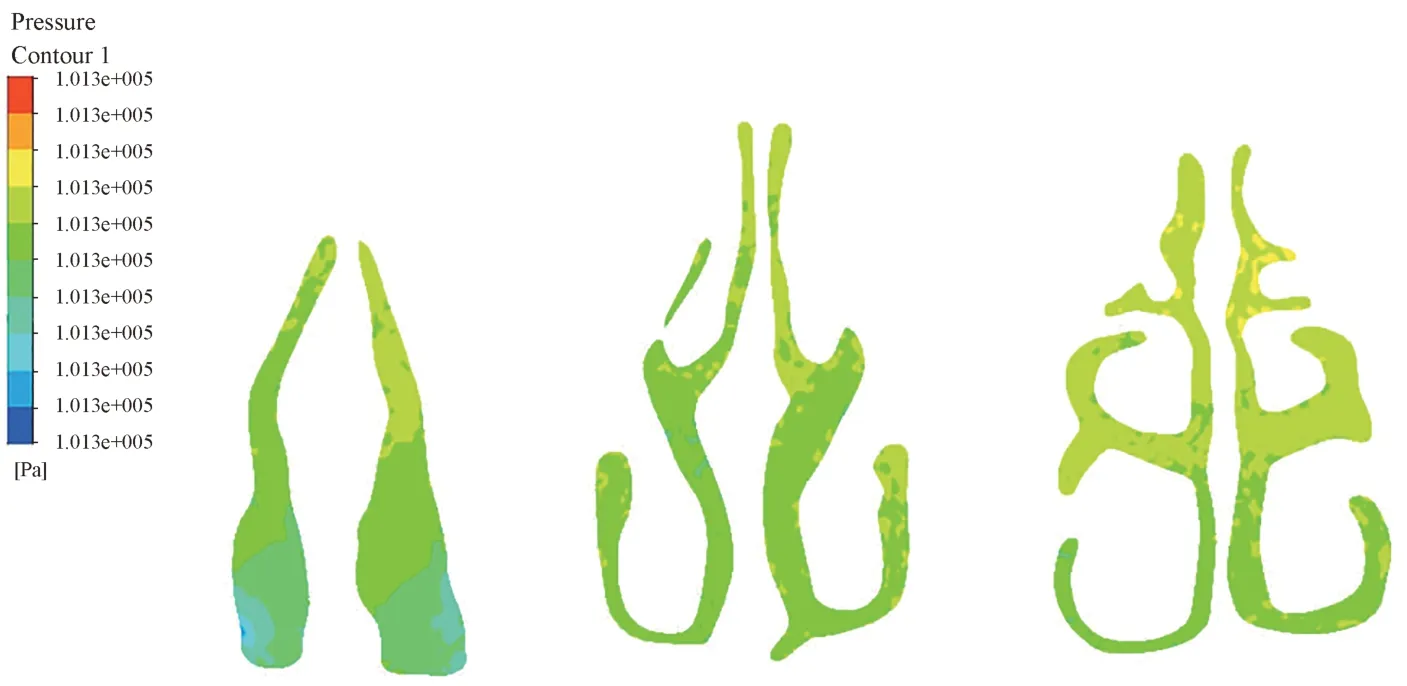
图8 鼻呼吸呼气相压力分布截面图Fig 8 Cross-sectional view of the pressure distribution in the expiratory phase of nasal breathing
吸气相上呼吸道内压强基本低于大气压,压强变化幅度较大;呼气相则略高于大气压,压强变化幅度较吸气相小。吸气相双侧鼻底压强低于大气压,呼气相压强高于大气压,左右侧鼻底压强略有差异,呼气相与吸气相相比差异更小。
2.4 不同鼻通气量时鼻腔压强分布及数值
不同鼻通气量时鼻腔压强分布详见图9。

图9 不同鼻通气量时鼻腔压强分布Fig 9 The pressure distribution by different nasal ventilation of thenasal cavity
正常鼻呼吸及模拟口呼吸不同鼻通气量时鼻腔压强分布如表1所示。
随着鼻通气量减小,吸气相硬腭上表面压强逐渐增大,呼气相硬腭上表面压强逐渐减小,均逐渐接近大气压。吸、呼两相鼻腔内压强梯度均逐渐减小。吸气相,通气量100%、70%、50%间压强差异较大,而50%、30%间基本没有差异;呼气相,通气量100%与其他通气量压强差异较大(图5、7、9,表1)。
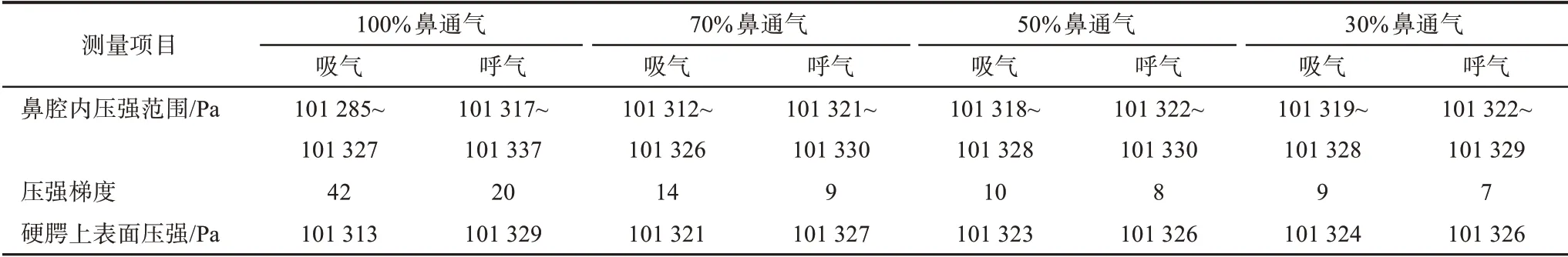
表1 不同鼻通气量在硬腭上表面产生的压强Tab 1 The pressure distribution by different nasal ventilation on the walls of the nasal cavity
3 讨论
3.1 对建模及研究方法的讨论
对OSAHS发病机制的研究是在患者睡眠状态下进行的,此时上气道软组织形变量大,需要采取流固耦合的方法进行[15]。然而这种研究方法还不够成熟,且精确性较差。本研究的目的是通过研究正常鼻呼吸志愿者清醒状态下不同鼻通气量时鼻腔压强分布,分析不同呼吸方式对鼻上颌复合体生长发育尤其是硬腭下降的影响,不存在软组织塌陷的问题,因此不需采取流固耦合的方法。
根据以往的研究[14]结果,呼吸时鼻窦内几乎没有气流,因此本研究建立的正常鼻呼吸上气道模型仅保留鼻腔和咽腔气道。通过减少经鼻通气量来模拟口呼吸过程中鼻腔内的压强分布。因上气道悬雍垂以下部分的流场受口气道气流的影响,将之前建立的上呼吸道模型悬雍垂以下部分截掉,只保留鼻腔的结构。在CT拍摄的过程中可能会由于呼吸运动而产生运动伪影,但是这种伪影主要是由于肺部的收缩与扩张引起的胸部软组织伪影,因本研究建模范围为会厌以上且多为有硬组织支撑的气道结构,因此运动伪影对建模的影响不大,可以忽略。
3.2 呼吸节律对鼻腔内压强的影响
在正常人的一个呼吸周期中,吸呼比大约为1∶(1.5~2)[12]。呼气和吸气相比,通气量和气道结构相同,但呼气时间更长,流速就会更慢。所以呼气时鼻腔或口腔内的压强梯度小,吸气时压强梯度大。这种作用时间差异性及其导致的压强差异,可能会导致在呼吸不同阶段鼻腔内的受力状态不同,甚至在口呼吸的影响下,鼻底受力方向可能相反。因此,怎么计算吸气相与呼气相产生的压力在不同作用时间下对生长发育趋势的最终影响,是下一步研究的重点之一。
3.3 口呼吸对硬腭生长发育的影响
在硬腭生长发育的过程中,硬腭上表面即鼻底处发生骨吸收,硬腭下表面即口腔顶部发生骨沉积,硬腭在生长发育的过程中有不断下降的趋势[16]。口呼吸不仅会造成硬腭下降不足,还会影响颅颌面三维方向的生长发育,但对其发生机制的研究主要集中在肌肉动力平衡方面,气流本身对于颌面部生长发育的影响机制,尤其是口鼻腔内流场特征的改变以及影响腭盖下降的机制尚待研究,而这对严重颌面部发育畸形的预防有重要意义[3,17-18]。
成人鼻呼吸的吸气相和呼气相,都会对鼻底产生一个向下的压强。吸气相压强略小于大气压;呼气相压强略大于大气压。正常鼻呼吸时口腔内压强为1 730~1 980 Pa,此时口腔内的压强远小于大气压[19],因此必然会产生一个略小于一个标准大气压的向下的压强差,有助于腭盖下降;并且吸气相作用时间短,呼气相作用时间长,因此可以推测力量大、作用时间长的鼻呼吸呼气相在腭盖的下降过程中作用更大。
一般认为鼻呼吸的气流小于70%才可以认定为口呼吸[13],但在呼吸过程中张口,口腔就会与外界相通,而口腔中的气流为低速流动,口腔内动压不会很大,那么口腔内的静压就近似为一个标准大气压。本研究显示:即使口呼吸鼻通气量为100%,吸气时硬腭上表面压强为101 313 Pa,口鼻压强差为12 Pa,方向向上;呼气时硬腭上表面压强为101 329 Pa,口鼻压强差为4 Pa,方向向下。这种情况下虽然鼻通气量没有减少,但是压强差相对于一个标准大气压基本可以忽略不计,甚至在吸气相方向发生了逆转,应该会显著影响硬腭的下降。
综上所述,无论鼻通气量有无减少,只要张口,就会对腭盖的下降产生影响。而随着口呼吸的出现,口、鼻腔内的压强会同时发生变化,硬腭的整体受力情况也会随之改变。这也提示:在临床上,不仅是上气道阻塞影响正常的生命活动时需要及时治疗,对于不良的口呼吸习惯,即使上气道没有严重的病理性变化也应该及时纠正。
利益冲突声明:作者声明本文无利益冲突。

