高龄急性心肌梗死患者冠状动脉造影特点及其预后危险因素分析
徐英,朱静,侯霁芯,许苹,王沛坚
1. 成都医学院第一附属医院心血管内科,四川成都610500;2. 济南市中西医结合医院内科,山东济南271100
急性心肌梗死(acute myocardial infarction, AMI)是冠状动脉缺血/缺氧所致的心肌坏死,以胸骨后疼痛为常见症状,可并发心律失常和心力衰竭。近年来,随着生活水平的提高,AMI 发病率逐渐升高。老年人多合并基础疾病,且脏器呈不同程度的衰减,致残率和病死率较高[1]。随着医学技术的发展,经皮冠状动脉介入治疗(percutaneous coronary intervention, PCI)逐渐应用于AMI,可改善心肌灌注,减少心肌细胞坏死,降低AMI 病死率。据报道,AMI 死亡率已由20世纪60年代前的30%~35%降至现在的10%~20%[2]。陈亚静等[3]研究发现,PCI 术后患者可能发生心血管不良事件,从而影响其预后。此外,李晓卫等[4]研究表明,AMI 患者治疗的预后与年龄、合并症等多因素有关。但目前AMI 治疗的预后与影响因素间的关系尚不明确,因此,本研究回顾性分析高龄AMI 冠状动脉造影(coronary angiography, CAG)特点及预后危险因素,以期为预防和治疗AMI 提供参考。
1 资料与方法
1.1 一般资料 回顾性分析2017年1月—2020年1月成都医学院第一附属医院收治的329 例高龄AMI 患者的临床资料;均经PCI 术治疗,且术后即刻成功率为100%。纳入标准:(1)年龄80~90 岁;(2)符合急性ST 段抬高型心肌梗死诊断和治疗指南(2019)中相关诊断标准[5];(3)临床资料完整。符合以上全部标准的病例纳入本研究。排除标准:(1)合并恶性肿瘤;(2)合并严重肝功能损害;(3)既往溶栓治疗史;(4)有凝血或纤溶障碍;(5)合并全身免疫系统疾病。具备以上任意1 项标准的病例不纳入本研究。术后1年采用门诊和电话等方式随访患者的生命状态,死亡的患者向其家属了解死亡原因及死亡过程,其中心律失常19 例,心源性休克15 例,心力衰竭11 例。根据不同预后分为存活组和死亡组。
1.2 研究方法
1.2.1 临床资料采集 收集患者的一般资料,年龄、性别、吸烟史、糖尿病、高血压、陈旧性心肌梗死、脑血管疾病、肾功能不全、Killips 分级和梗死面积 [根据美国超声心动图学会(ASE)推荐的16 节段法,室壁运动异常阶段数≥4 为大面积梗死,<4 为小面积梗死]、室颤、心绞痛复发、再次心肌梗死、血肌酐(serum creatinine,Scr)、肾小球滤过率估值(epidermal growth factor receptor,eGFR)、总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(lowdensity lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(highdensity lipoprotein cholesterol,HDL-C)、清蛋白、血红蛋白(hemoglobin,Hb)及C 反应蛋白(Creactive protein,CRP)、肌酸激酶同工酶(creatine kinase-myocardial band,CK-MB)、心肌肌钙蛋白Ⅰ(cardiac troponin Ⅰ, cTnⅠ)、脑钠肽(brain natriuretic peptide,BNP)水平;左室射血分数(left ventricular ejection fraction,LVEF)。
1.2.2 CAG 检查 采用Judkins 法[6]行CAG,经股或桡动脉穿刺,明确梗死血管及狭窄程度;由经验丰富的医师来判定。病变累及左前降支(left anterior descending,LAD)、左回旋支(leftcircumflex branch,LCX)、右冠状动脉(right coronary artery,RCA)及近段病变中1 支狭窄者归为单支病变;2、3 支狭窄者归为2、3 支病变。
1.3 统计学分析 采用SPSS 20.0 进行数据分析。经正态性与方差齐性检验后,正态分布且方差齐性的计量资料以均数±标准差(±s)表示,组间比较行独立样本 检验;以例数和百分率表示计数资料,采用检验;多因素采用Logistic 回归分析。0.05 表示数异有统计学意义。
2 结果
2.1 2 组一般资料比较 329 例高龄AMI 患者中男性187 例、女性142 例;年龄80~90 岁,平均年龄(85.1±6.5)岁。其中,单支病变占比为23.71%(78/329),2 支病变占比为27.66%(91/329),3 支病变占比为48.63%(160/329)。其中,172 例病变位于LAD,32例病变位于LCX,98 例病变位于RCA,27 例病变位于近段病变。单因素分析显示,糖尿病、高血压、陈旧性心肌梗死病史、Killips 分级、梗死面积、病变部位、罪犯血管、病变支数、冠脉血流、ST 段回落情况、室颤及SCr、cTnⅠ、CRP、eGFR、Hb、LVEF水平与高龄AMI 患者的死亡相关(0.001)。年龄、性别、吸烟史、脑血管疾病、肾功能不全、TC、LDLC、HDL-C、清蛋白、CK-MB、BNP 及术后心绞痛复发和再次心肌梗死与高龄AMI 患者的死亡无关(0.05)。见表1。
2.2 高龄AMI 预后的危险因素 以高龄AMI 是否存活为因变量,以表1 比较有差异的因子为自变量分别赋值。见表2。
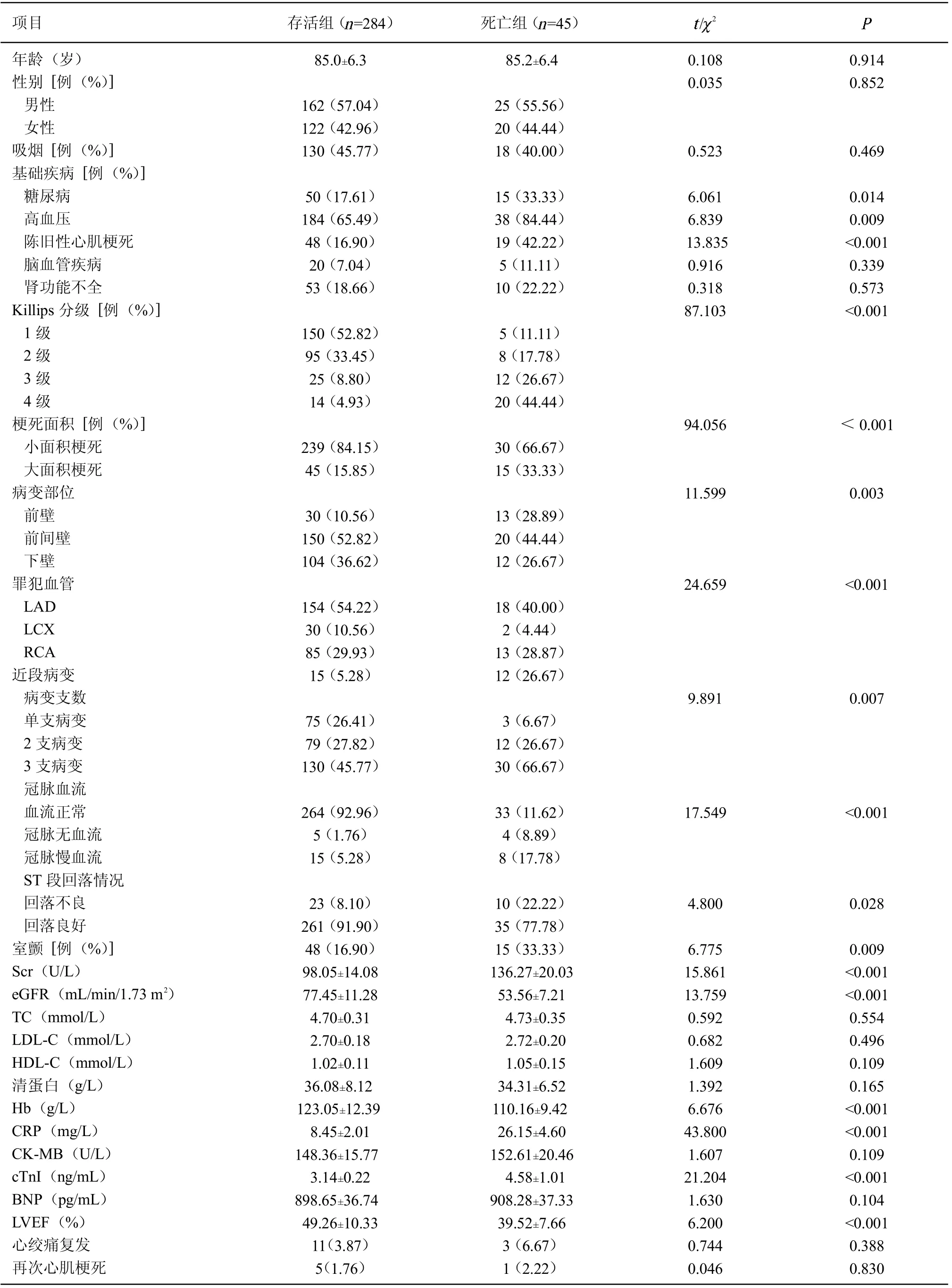
表1 2 组一般资料比较

表2 变量及变量赋值
Logistic 回归分析显示,糖尿病、高血压、陈旧性心肌梗死病史、Killips 分级高、梗死面积大、病变位于前壁、罪犯血管位于梗死近段、病变支数为3 支、冠脉无血流和慢血流、ST 段回落不良、室颤、SCr、cTnI 及CRP 升高和eGFR、Hb、LVEF 降低可增加高龄AMI 患者的死亡风险(0.05)。见表3。
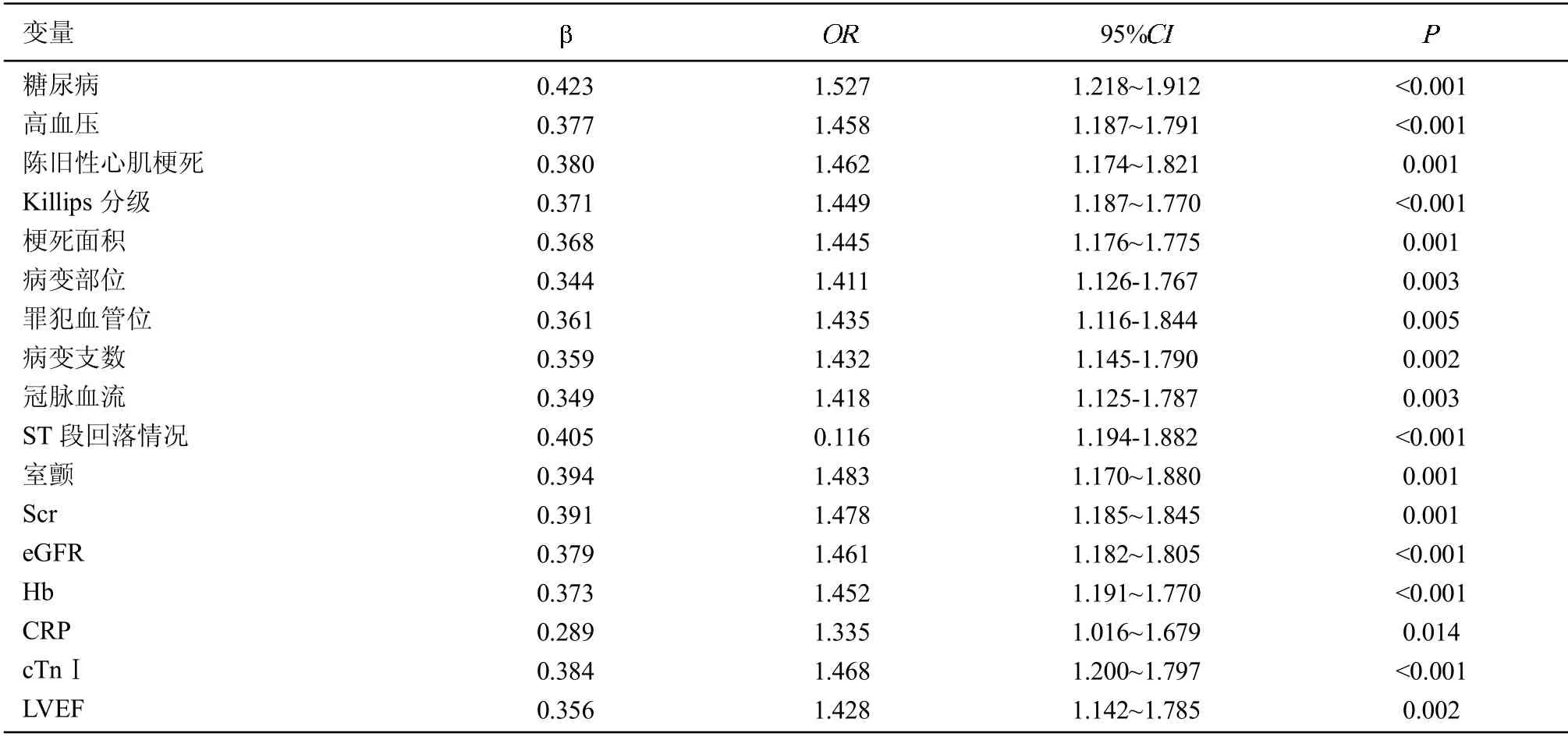
表3 高龄AMI 患者预后的危险因素
3 讨论
AMI 具有病情不稳定、进展快及死亡率高等特点,严重危及患者生命安全。有学者认为老年AMI患者以多支病变为主,而非老年AMI 患者以单支病变为主[7]。本组高龄AMI 患者中单支、2 支及3 支病变分别占23.71%、27.66%和48.63%;且172 例位于LAD,32 例位于LCX,98 例位于RCA,27 例位于近段病变。提示高龄AMI 以3 支病变为主,且病变部位多为LAD,考虑高龄AMI 心功能分级较差,ST段抬高型心肌梗死较多。
近年来,随着PCI 推广及治疗规范化,AMI 病死率较既往下降,但仍较高。本研究单因素分析显示,糖尿病、高血压与高龄AMI 患者死亡有关,且Logistic多因素回归分析显示,糖尿病和高血压是AMI 预后的危险因素,与金杰等[8]研究一致。分析其原因可能为较高血糖水平会增多游离脂肪酸,损伤心肌细胞膜,引起收缩异常,增加心律失常,导致心功能下降,进而增加病死率。而高血压患者血管弹性较差,可致左心室肥厚,心肌灌注功能下降,发生AMI 时顺应性降低。因此应重视AMI 血压和血糖控制[9]。同时Logistic 多因素回归分析显示,陈旧性心肌梗死病史、Killips 分级高、梗死面积大、病变位于前壁、罪犯血管位于梗死近段、病变支数为3 支、冠脉无血流和慢血流、ST 段回落不良是影响高龄AMI 预后的独立危险因素。进一步分析其原因可能为陈旧性心肌梗死心脏代偿受损,易引发心力衰竭,增加病死率;Killips分级差则提示应激耐受力弱,加之患者身体机能下降,预后较差;梗死面积较大者病情越严重,因此预后较差;而病变部位位于前壁的梗死面积较大,因此预后不良;近段病变闭塞易出现低血钾和心率失常,因此预后较差;而多支血管病变心脏收缩能力减弱,术前心功能较差,从而影响预后;冠脉无血流或慢血流可扩大左室并降低心功能,增加心律失常,易导致预后不良;ST 段回落不良其心室射血分数较低,易导致预后不良[10]。
朱文生[11]报道,肾功能不全是AMI 死亡的危险因素。本研究单因素分析显示,SCr 水平与高龄AMI患者死亡有关,且Logistic 多因素回归分析显示,SCr升高可增加高龄AMI 患者死亡风险,考虑合并肾功能不全的患者体内氧负荷和冠脉血管病变加重,加速了心肌梗死,因此预后较差。值得注意的是,本次研究还发现室颤、cTnⅠ、CRP 升高和eGFR、Hb、LVEF降低可增加高龄AMⅠ患者的死亡风险。分析其原因可能有:(1)室颤可导致心功能障碍,致使缺血缺氧,不利于预后[12];(2)较高的cTnⅠ患者心功能较常差,从而影响预后;(3)CRP 升高可引起心肌细胞紊乱,导致心力衰竭;(4)eGFR 下降会加重心、肾功能不全,形成恶性循环;(5)低Hb 能加重心肌耗氧量,导致心肌缺血,增加病死率;(6)心肌收缩力下降时可引起LVEF 降低,减少心肌耗氧量,影响预后。
总之,高龄AMI 患者以3 支病变多见,且糖尿病、高血压、陈旧性心肌梗死病史、Killips 分级高、梗死面积大、病变位于前壁、罪犯血管位于梗死近段、病变支数为3 支、冠脉无血流和慢血流、ST 段回落不良、室颤、SCr、cTnⅠ及CRP 升高和eGFR、Hb、LVEF 降低可增加高龄AMI 患者死亡风险,可作为AMI 预后的预测因子,临床应对上述因素进行监测,并进行针对性干预,以改善患者预后。但本研究存在一定不足,只进行了回顾性分析,且纳入的样本量较少,后续将扩大样本量并进行前瞻性研究,弥补本研究的不足之处,验证本研究的结果,以期为确立AMI的预防和治疗方法提供依据。

