扁桃体腺样体切除术对儿童阻塞性睡眠呼吸暂停/低通气综合征的疗效研究
李素霞
(中山市南朗医院耳鼻咽喉科,广东 中山 518400)
儿童阻塞性睡眠呼吸暂停/低通气综合征是指患儿反复出现打鼾,呼吸暂停及低氧血症与高碳酸血症等临床症状[1]。该病会导致患儿睡眠功能和呼吸调节功能均出现严重紊乱,患儿的认知功能出现障碍,还会损害患儿的学习能力和生长发育功能[2]。儿童阻塞性睡眠呼吸暂停/低通气综合征发病的主要原因是患儿的扁桃体过于肥大导致其鼻喉、口咽部位变狭窄,因此,临床治疗中的主要措施是对患儿的扁桃体腺样体进行切除手术治疗[3]。本研究旨在探讨扁桃体腺样体切除术治疗儿童阻塞性睡眠呼吸暂停/低通气综合征的效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2018年5月至2020年5月本院收治的儿童阻塞性睡眠呼吸暂停/低通气综合征患儿60例,随机分为对照组和研究组,各30例。对照组男13例,女17例;年龄4~9岁,平均年龄(6.5±0.5)岁。研究组男14例,女16例;年龄5~10岁,平均年龄(6.3±0.4)岁。两组临床资料比较差异无统计学意义,具有可比性。本研究经本院医学伦理委员会审核批准。纳入标准:患儿家长均知情同意并签署知情同意书;患儿均符合儿童阻塞性睡眠呼吸暂停/低通气综合征的相关临床指标;患儿精神状况无异常且能主动配合治疗;患病时间>3个月,且无呼吸道感染方面的疾病。排除标准:患儿伴有严重的传染性疾病及凝血功能障碍;患儿对实验药物过敏;中途退出研究及不能及时进行随访。
1.2 方法 对照组给予常规问诊,采用口腔矫正器治疗患儿。指导患儿如何佩戴口腔矫正器,要求患儿在睡眠时佩戴口腔矫治器,该矫正器可帮助患儿抬高口腔内软腭,牵引舌主动或被动向前,及下颌前移,从而扩大口咽及下咽部,促进患儿睡眠时的呼吸畅通。
研究组给予患儿扁桃体腺样体切除术治疗,进行扁桃体腺样体切除术治疗时,先用开口器完全暴露患儿口咽部位,对患儿使用双侧扁桃体剥离的方法,再于患儿的口腔使用刮匙行腺样体刮除方法进行治疗,然后于患儿口腔在70°鼻内镜下进行腺样体切除术。手术完成后,需密切观察患儿的呼吸及出血情况等,静脉滴注葡萄糖及抗生素类的药品,预防出现术后感染。
1.3 观察指标 应用圣乔治呼吸问卷评估患儿的生活质量,包括呼吸症状、活动度、疾病影响,总分100分,分数越高提示患儿的生活质量越差。
应用多导睡眠图(PSG)比较两组治疗后相关指标变化,其中包括,①SpO2(血氧饱和度):正常值≥94%,②最长呼吸暂停时间,③AHI指数(该指数是指患儿在睡眠过程中平均每小时的呼吸暂停或低通气次数)。平均血氧饱和度越高,平均最长呼吸暂停时间越短,平均AHI指数越小,表示患儿的临床治疗效果越好。
比较两组治疗前后血清免疫球蛋白水平。检测血清中IgG、IgM及IgA的含量,含量正常参考值,①IgA:0.7~3.8 g/L;②IgM:0.6~2.5 g/L;③IgG:7.0~17.0 g/L。应用ELISA法检测,在患儿治疗前后,首先采集患儿空腹时静脉血5 ml,正常温度环境下需放置1 h后,3 000 r/min离心10 min后分离出血清。
1.4 统计学方法 采用SPSS 22.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,计数资料组间率(%)的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组圣乔治呼吸问卷评分比较 治疗后,研究组呼吸症状评分、疾病影响评分、活动度评分、总分均低于对照组(P<0.05),见表1。
表1 两组圣乔治呼吸问卷评分比较(±s,分)

表1 两组圣乔治呼吸问卷评分比较(±s,分)
注:组内比较,P<0.05;组间比较,P<0.05
组别对照组研究组时间治疗前治疗后治疗前治疗后呼吸症状62.4±11.8 50.6±10.6 62.5±11.3 45.2±10.9疾病影响67.4±10.3 58.1±9.2 67.0±10.6 52.6±9.5活动度71.3±9.3 61.6±10.2 72.5±9.1 54.2±8.6总分65.3±10.3 57.3±9.5 66.2±10.4 51.4±9.1
2.2 两组治疗后PSG检测指标变化比较 研究组血氧饱和度明显高于对照组,AHI次数显著少于对照组,最长呼吸暂停时间短于对照组(P<0.05),见表2。
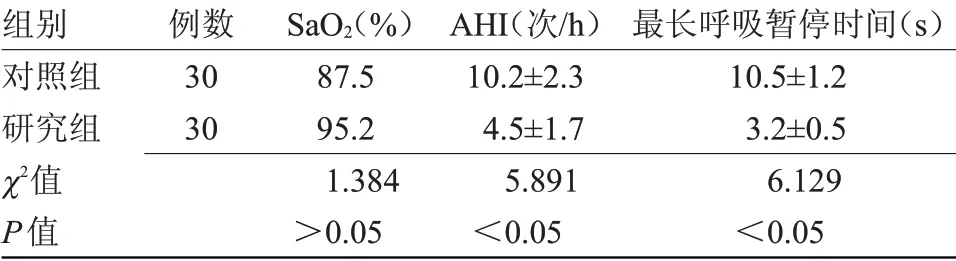
表2 两组治疗后PSG检测指标变化比较
2.3 两组治疗前后血清免疫球蛋白水平比较 治疗后,研究组IgG、IgA、IgM水平均低于对照组(P<0.05),见表3。
表3 两组治疗前后血清免疫球蛋白水平比较(±s,g/L)
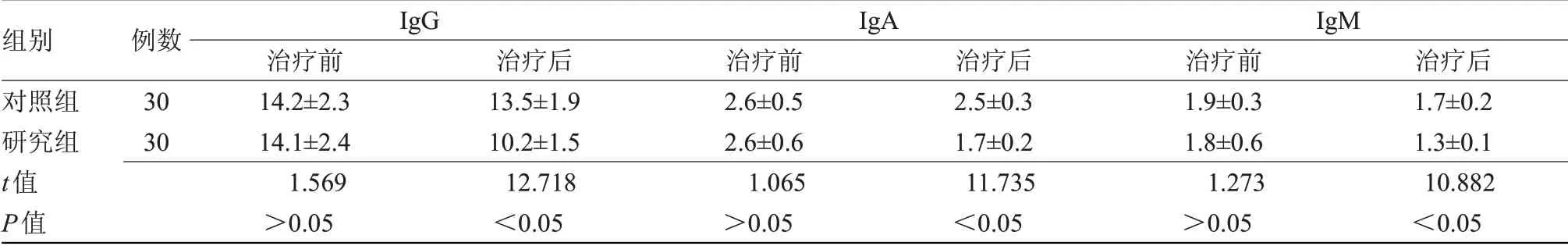
表3 两组治疗前后血清免疫球蛋白水平比较(±s,g/L)
注:IgG,免疫球蛋白G;IgA,免疫球蛋白A;IgM,免疫球蛋白M
组别对照组研究组t值P值例数30 30 IgG治疗前14.2±2.3 14.1±2.4 1.569>0.05治疗后13.5±1.9 10.2±1.5 12.718<0.05 IgA治疗前2.6±0.5 2.6±0.6 1.065>0.05治疗后2.5±0.3 1.7±0.2 11.735<0.05 IgM治疗前1.9±0.3 1.8±0.6 1.273>0.05治疗后1.7±0.2 1.3±0.1 10.882<0.05
3 讨论
阻塞性睡眠呼吸暂停/低通气综合征一般是指患儿反复出现打鼾,呼吸暂停及低氧血症与高碳酸血症等临床症状[4]。儿童阻塞性睡眠呼吸暂停/低通气综合征会导致患儿睡眠功能和呼吸调节功能出现严重紊乱,患儿的认知功能出现障碍,还会直接影响儿童的学习能力和生长发育功能[5]。一般儿童在正常生长发育过程中可能会出现扁桃体、腺样体发育的过于肥大,当小儿到5岁左右时会长至最大,直到儿童10岁后才开始出现逐渐萎缩现象,大多数儿童会在其青春期后慢慢的退化最后消失。若儿童的腺样体过于肿大,从而堵塞鼻咽通气腔,且超过60%时会影响其周边器官功能完全性及全身的身体健康和生长发育,临床上一般会将之称为腺样体肥大,多与慢性扁桃体炎及扁桃体肥大这两种病症共同存在,这一病症是直接导致儿童上气道阻塞中最主要的原因[6]。治疗儿童阻塞性睡眠呼吸暂停/低通气综合征最主要及有效的方式是腺样体切除术和扁桃体摘除术,大多数患儿手术完成后,病情会出现明显改善,治愈率可高达90%左右[7]。
儿童阻塞性睡眠呼吸暂停/低通气综合征会严重影响儿童正常的生长发育[8]。患儿体内肥大的腺样体会直接阻塞咽鼓管,从而引发分泌性中耳炎,严重者甚至会影响儿童学话能力和智力的发育,且阻塞后鼻孔因不通气极易引起鼻窦炎,会导致患儿习惯性的张口呼吸,因此,睡觉时会出现睡眠打鼾,病情严重时会导致阻塞性睡眠呼吸暂停综合征,患儿长时间鼻塞和张口呼吸,会导致腺样体式面容出现[9]。
扁桃体切除术是目前临床上治疗儿童阻塞性睡眠呼吸暂停/低通气综合征的主要方法,也是疗效最好的方法[10]。儿童阻塞性睡眠呼吸暂停/低通气综合征患儿手术治疗完成后一般会伴有某些免疫指标的变化,但正常扁桃体腺样体切除术一般不会出现抑制儿童免疫系统发育的情况,且患儿的扁桃体及腺样体不会影响骨髓及脾脏等器官[11-12]。此外,由于患儿的咽部淋巴组织极其丰富,儿童阻塞性睡眠呼吸暂停/低通气综合征患儿在扁桃体腺样体切除后,患儿的舌扁桃体及咽后壁淋巴滤泡等也会出现代偿性肥大,从而弥补了由于咽淋巴环缺损所导致的局部免疫功能减弱[13-15]。因此,在儿童时期切除扁桃体腺样体并不会损害患儿免疫功能的完整性。
综上所述,应用扁桃体腺样体切除术治疗儿童阻塞性睡眠呼吸暂停/低通气综合征,可明显提高患儿的生活质量和血氧饱和度,缩短患儿的最长睡眠暂停时间,明显改善患儿的血清免疫球蛋白水平,值得临床推广应用。

