纤维支气管镜下给药治疗支气管内膜结核的护理效果分析
赵云霞
(大连市公共卫生临床中心,辽宁 大连 116037)
支气管内膜结核(EBTB)也可称之为支气管结核。一般指的是发生在气管、支气管黏膜与黏膜下层的结核病症,由于其是一类呼吸系统病症对机体健康会造成巨大的伤害与影响[1]。随着社会的发展,民众健康思想得到了加强,这一类病症的出现概率有所减少,可是,相应调查数据证实,这一病症的出现概率在性别上有不小的差异,通常女性的出现概率是男性患者的2~3倍,20~40岁是这一病症的易感染阶段[2]。初期察觉与尽快医治在改善患者病症与提高其生活品质方面有着不小的作用,在常规医治的基础上,增添纤维支气管局部给药医治,同时予以相应的护理干预措施,所取得的医治成效较为突出,此次研究选取院内2019年8月至2020年9月进行纤维支气管镜下给药医治的50例支气管内膜结合患者,探究临床医治效果,报道如下。
1 资料与方法
1.1 一般资料 挑选院内进行纤维支气管镜下给药医治的50例支气管内膜结核患者作为本次研究资料,时间为2019年8月至2020年9月,全部患者临床体现与各类指标检测均被确定为EBTBM,不存在药品过敏历史,无妊娠期、哺乳期患者,均自愿参与且签订知情同意书。随机划分为参照组与研究组,每组各25例,参照组25例患者男女比例为15∶10,年龄16~65岁,平均年龄(36.2±4.20)岁,研究组25例患者中男女比例为13∶12,年龄17~64岁,平均年龄(37.1±4.10)岁。两组患者一般资料对比,P>0.05,可开展观察比较。
1.2 医治措施 在全身抗结核医治有效开展的基础下,予以纤维支气管镜对病变区域落实支气管冲洗,钳夹剔除坏死组织,彻底清洗病变位置,减少细菌的感染,随后再滴入抗结核凝胶10 mL,分为利福平0.50 g、链霉素1.00 g、异烟肼0.30 g、左氧氟沙星0.20 g、羧甲基纤维素钠基质0.50 g。如果病变区域过大,结核病菌已经入侵到了一端的支气管与支气管,威胁到机体呼吸流畅,滴入一定程度的抗痨药品。需要重视的是在退出纤维支气管镜与导管后,嘱咐患者侧卧位20 s,尽可能杜绝咳嗽,与大口呼吸,以免药品随着气流流出,有助于药品在病变区域停留时长提高,进而加强医治成效。依据患者临床病症与镜下状况设计医治方案,一般患者滴注药物6~10次,60 d内能够结束医治,随后定期检查病变区域状况。
1.3 护理
1.3.1 术前护理 ①心理护理与健康教育。结核病是一类慢性病症,患者长期被病症所折磨,欠缺纤维支气管介入医治相应知识的了解,一般会发生焦虑、抑郁等负面情绪。医护职工要提高与患者的沟通,通过积极向上、乐观的态度与患者交流,仔细倾听患者的诉求,深入讲解介入医治的目标、方式与医治环节中可能显露的问题与解决措施,有效落实心理辅导,降低患者的心理压力,打消患者焦躁、抑郁等不良情绪,提高患者的信心与认可程度,构建良好的护患联系。在深入讲解纤维支气管镜下给药医治支气管内膜结核原理的基础上,讲解已经痊愈患者的资料,使得患者了解纤维支气管镜下给药医治完成后病变区域改变进程与医治成效,使得患者打消心中的顾虑,积极参与医治。②术前预备。分为医疗用具与职工的预备,医疗用具预备囊括纤维支气管镜一套,心电监护设施、吸引设施、氧气以及急救用具。职工预备囊括穿戴隔离衣或者隔离服,佩戴帽子、口罩、医用手套等等。③患者预备。协助患者进行胸片、胸CT与其他各类辅助检验,手术完成后严禁摄入食品,手术前30 s落实气道麻醉,患者手术前戒烟。
1.3.2 术中护理 协助患者维持仰卧位,头后仰,肩部垫一垫枕,两只手放在躯干两端,手术中吸氧,流量4~5 L/min。联接监护设施,告诉患者存在不适感要举手,严禁说话。操作过程中,护理职工引导患者张口逐渐深呼吸,减少声门活跃度,最大限度扩张声门,有助于纤维支气管镜的插入。纤维支气管镜进入病变区域过程中,搭配医师吸出脓性分泌物质,通过活检钳取出病变区域的坏死组织,协助医师将注药导管朝纤维支气管镜活检孔深入,对准病灶,将抗结核凝胶逐渐滴入。引导患者尽可能减少呼吸频率,有利于药品的效果发挥。
1.3.3 术后护理 嘱咐患者侧卧位30 s,严禁摄入食物2 h,减少说话频率,预防咳嗽用力,杜绝咳出药物,活检钳取出病变组织过程中,有可能引起气管黏膜小血管破损,致使患者手术后痰液内带血,一般状况下不需要针对性处理。纤维支气管镜下给药医治支气管内膜结核隶属于侵入性操作,医治完成后24~28 h患者体温稍微提高,隶属于正常状况,必须多摄入水分,必须时予以抗生素针对性医治。
1.4 观察指标 对两组患者手术后护理1周临床医治成效落实观察比较。疗效评估指标分为:咳嗽、发热等病症明显改善,痰抗酸杆菌涂片镜检持续3次检验均为阴性,支气管内膜病变显著改善,则视为显著。咳嗽、发热等病症明显改善,痰抗酸杆菌涂片镜检痰苗从+++降到++或+,支气管内膜病变有一定程度的改善视为有效。患者病症无改变甚至出现加剧的状况,涂片镜检、支气管内膜病变均未出现明显改善则视为无效
1.5 统计学方法 运用统计学软件SPSS25.0进行观察比较,计量资料以()呈现,应用t检验,计数资料以χ2检验,以P<0.05表明差异具备统计学意义。
2 结果
研究组临床医治总有效率[92.00%(23/25)]明显高于参照组[72.00%(18/25)](P<0.05)。见表1。
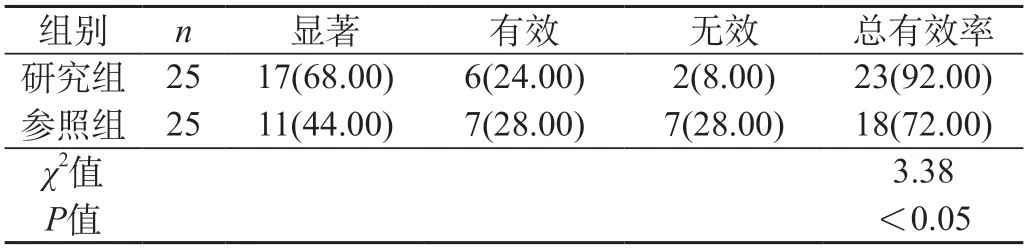
表1 两组患者临床医治效果对比[n(%)]
3 讨论
支气管内膜结核由于结核区域与病变特殊性较为突出,化疗效果不佳[3]。随着纤维支气管镜在临床医治过程中的被广泛运用,取得了较好的临床治疗效果[4]。重点是凭借纤维支气管下给药方法的应用,解决了药物难以抵达支气管黏膜区域以及病灶位置药品浓度较为不足的问题,特别是对溃腔坏死类以及肉芽递增类支气管内膜结核的医治成效较为突出与有效[5]。治疗过程中患者易出现紧张、焦躁等负面情绪,因此必须积极主动对患者进行心理辅导,以改善患者心理状态,进而提高治疗信心[6]。医治过程中的合理护理支持能够增强纤维支气管镜下给药医治的流畅性与合理性。医治完成后的护理干预能够尽可能提高患者的临床医治成效,降低负面反应的发生概率[7]。护理是患者与医师的纽带,良好的临床护理不单单能够减少患者对陌生环境的适应时间,还能够预防产生焦虑、紧张与恐惧等负面心理,加强患者对医护工作人员的信任,有助于主动配合临床治疗,与此同时,能够具体掌握患者的身体情况与心理变化等,加深对患者的了解,可以为制订科学有效的临床方案带来一定的参考[8]。所以,越来越多的医疗工作者意识到,良好的临床护理对患者病症的迅速恢复具备特别重要的推动作用,临床护理逐渐受到重视[9]。纤维支气管镜气管内局部注入抗结核药物展开介入治疗,不单单能够提升病灶部位的药物浓度,按照相关临床报道[10],纤维支气管镜气管内局部给药,能够使病灶部位药物能够达到常规给药浓度的400~500倍,进而加强直接抑菌或者杀菌的临床效果,有助于感染的控制,可以加强临床效果,减短疗程。
本研究发现,研究组临床医治总有效率[92.00%(23/25)]明显高于参照组[72.00%(18/25)](P<0.05)。所以,医治时期,在支气管内膜结合患者纤维支气管镜下给药医治环节应用护理干预,与日常护理比较,能够充分提升临床医治成效。纤维支气管镜医治支气管结核容易导致的并发症为医源性气胸,对这一类并发症应当高度关注,及时给予有效医治。
依据上述,运用纤维支气管镜医治支气管结核,效果突出,这一治疗措施优势在于快捷、有效、性价比高,值得临床借鉴。

