牙周组织再生术联合正畸治疗在牙周炎患者中的应用价值
李 想
河南科技大学第一附属医院口腔科,河南洛阳 471003
牙周炎是发病率较高的慢性炎症性疾病,与口腔局部感染、牙齿畸形、牙齿错位等有关[1],容易累及牙周膜与牙槽骨,降低咀嚼功能,出现牙龈出血、牙周疼痛等症状。以往临床常单纯采用牙周组织再生术治疗牙周炎,虽然能够缓解牙周组织炎症,但是难以取得理想疗效。有报道指出[2-3],正畸治疗通过修复缺损牙齿、矫正牙齿排列,有助于改善牙龈功能,同时联合采用牙周组织再生术,可以发挥二者的协同作用,促进牙周组织再生[4],改善牙齿美观度,提升牙齿健康程度。基于此,本研究就牙周炎患者接受牙周组织再生术联合正畸治疗的价值展开分析。
1 资料与方法
1.1 一般资料
将2018年8月—2019年8月接诊且行牙周组织再生术治疗的55例牙周炎患者作为对照组,将2019年9月—2020年9月接诊且行牙周组织再生术联合正畸治疗的55例牙周炎患者作为观察组。对照组:男性35例,女性20例,年龄22~69岁,平均年龄(45.5±17.4)岁,病程3~23个月,平均病程(12.0±2.5)月,Ⅱ度松动29例,Ⅰ度松动26例,慢性牙周炎23例,侵袭性牙周炎32例;观察组:男性33例,女性22例,年龄23~70岁,平均年龄(46.8±17.0)岁,病程3~22个月,平均病程(12.6±2.7)月,Ⅱ度松动30例,Ⅰ度松动25例,慢性牙周炎21例,侵袭性牙周炎34例。纳入标准:①全口存留牙不少于16颗;②治疗依从性好;③无其他口腔疾病;④知情且同意参与研究。排除标准:①哺乳、妊娠者;②正畸治疗史者;③近6个月接受牙周治疗者;④凝血功能异常者;⑤中途放弃治疗者。基本资料(牙齿松动程度、病情等)组间差异无统计学意义(P>0.05),具有可比性。
1.2 方法
全部患者进行龈下刮治、平整根面、抗炎等治疗,在此基础上,对照组(行牙周组织再生术治疗):清洁牙龈,刮治龈下化脓组织;观察牙槽,对牙周袋深度、位置进行检查;角形吸收、矫正牙槽骨,行牙周组织再生术;针对牙周袋较深且严重缺失牙骨,行牙周翻瓣术,在牙槽嵴边缘置入人工骨,缝合黏骨膜瓣,清除受损牙龈组织。观察组(行牙周组织再生术+正畸治疗):对口腔进行磨牙粘连颊面管固定,且于移位牙齿段置入直丝弓矫正器;牙周炎消失后,使用镍钛丝(0.25 mm)排齐牙齿,全面关闭牙间隙,或是保持在2~3 mm。
1.3 观察指标
(1)炎症细胞因子:以滤纸条留取患者龈沟液,保存于-20℃环境,以酶联免疫吸附法检测肿瘤坏死因子-α(TNF-α)、白介素-8(IL-8)、白介素-1β(IL-1β)[5]。(2)牙周指标:①龈沟出血指数(SBI):以钝头探针检查牙龈颜色、出血情况、形状等判断SBI[6],共0~5分;②牙菌斑指数(PLI):结合牙面菌斑面积、厚度等判断PLI[7],共0~3分;③牙龈指数(GI);结合牙龈质地、出血倾向、牙龈颜色等判断GI[8],共0~3分;④上述三项评分越低,表明症状越轻。(3)治疗效果:①无效:患者主观感受、牙周外观及症状均未见改善;②有效:患者主观感受、牙周外观及症状有所改善;③显效:患者主观感受、牙周外观正常,症状消失;④计算总有效率(有效率+显效率)[9];(4)并发症情况:统计并发症例数与类型。
1.4 统计学方法
观察数据均以SPSS 23.0统计学软件汇总、处理,同时以(±s)描述炎症细胞因子、牙周指标,行t检验,以[n(%)]描述治疗效果、并发症情况,行χ2检验。检验水准α=0.05。
2 结果
2.1 两组炎症细胞因子比较
组间TNF-α、IL-8、IL-1β在治疗前差异无统计学意义,P>0.05;治疗3个月后,上述炎症细胞因子均降低,且观察组更低,差异有统计学意义,P<0.05,见表1。
表1 两组炎症细胞因子对比(±s)

表1 两组炎症细胞因子对比(±s)
组别对照组(n=55)观察组(n=55)t(组间治疗前/后)P(组间治疗前/后)t(组内治疗前后比较)P(组内治疗前后比较)时间治疗前治疗后治疗前治疗后TNF-α(mg/L)3.82±0.66 1.78±0.54 3.78±0.63 1.19±0.28 0.325/7.193 0.746/<0.001 17.741/27.861<0.001/<0.001 IL-8(mg/L)7.96±1.78 4.77±0.75 7.93±1.76 4.38±0.68 0.089/2.857 0.929/0.005 12.248/13.954<0.001/<0.001 IL-1β(mg/L)73.73±8.34 63.26±8.75 73.67±9.29 54.29±8.25 0.036/5.532 0.972/<0.001 6.424/11.568<0.001/<0.001
2.2 两组牙周指标比较
组间SBI、PLI、GI在治疗前差异无统计学意义,P>0.05;治疗3个月后,上述牙周指标均降低,且观察组更低,差异有统计学意义,P<0.001,见表2。
表2 两组牙周指标对比(±s,分)

表2 两组牙周指标对比(±s,分)
组别对照组(n=55)观察组(n=55)t(组间治疗前/后)P(组间治疗前/后)t(组内治疗前后比较)P(组内治疗前后比较)时间治疗前治疗后治疗前治疗后SBI 2.92±0.21 1.64±0.26 2.88±0.16 1.45±0.23 1.124/4.059 0.264/<0.001 28.403/37.851<0.001/<0.001 PLI 1.89±0.27 1.36±0.16 1.92±0.42 0.87±0.13 0.446/17.627 0.657/<0.001 12.524/17.711<0.001/<0.001 GI 1.72±0.36 0.68±0.06 1.75±0.38 0.44±0.09 0.425/16.455 0.672/<0.001 21.133/24.878<0.001/<0.001
2.3 两组治疗效果比较
观察组总有效率为94.55%,对照组总有效率为80.00%,差异有统计学意义,P<0.05,见表3。
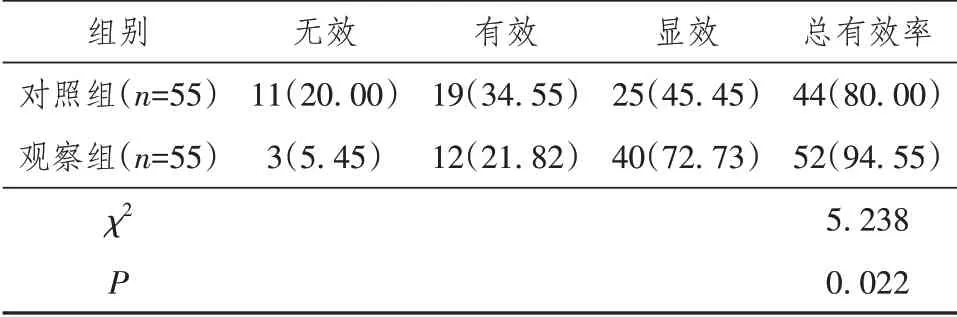
表3 两组治疗效果对比[n(%)]
2.4 分析并发症情况
观察组并发症发生率(10.91%)与对照组(12.73%)差异无统计学意义,P>0.05,见表4。

表4 两组并发症情况对比[n(%)]
3 讨论
牙周炎发病率高,容易导致骨质结构、牙周软组织坏死、溃烂[10],最终造成口腔畸形、成人牙丧失,需要及时治疗。以往常对牙周炎患者进行牙周组织再生术,该法通过在牙槽骨丧失处填充骨代替材料,且覆盖生物膜,能够增强牙槽骨密度[11],改善其稳定性,但是相关报道指出[12-13],单用牙周组织再生术疗效有限。
本次研究表明,牙周组织再生术联合正畸对于牙周炎患者有较好疗效。一方面,正畸治疗通过排齐以及内收前牙,能够改善咬合关系,提高牙齿美观程度,且防止因咬合创伤而加重病情[14],当联合采用牙周组织再生术时,可以先行消除颌创伤,固定松动牙齿,长期维护牙周,恢复正常咬合能力,改变牙周附着,二者相互促进、相互协同[15],疗效显著,因此,研究结果显示观察组治疗有效率达到94.55%。另一方面,TNF-α既会限制牙周组织修复,也会参与牙槽骨吸收、牙周膜增宽等炎症反应[16];IL-8浓度提升会损伤牙周组织;IL-1β特异性、敏感性较强[17],对于T、B细胞增殖与分化有促进作用,参与牙周免疫破坏;监测上述三项指标后发现观察组TNF-α、IL-8、IL-1β低于对照组,P<0.05,提示牙周组织再生术+正畸在治疗牙周炎时还具有抗炎效果,考虑原因为联合治疗能够削弱局部炎症强度,从而可以改善龈沟液炎症状况[18]。另外,SBI可以判断牙龈炎症情况,PLI是反映杀菌效果的重要指标,GI能够评估牙龈健康状况[19],本次研究结果显示观察组SBI、PLI、GI低于对照组,差异有统计学意义,P<0.05,提示联合治疗可以提高牙周健康程度,主要是因为牙周组织再生术能够修复牙周组织缺损[20],有助于减少牙体菌斑指数,增强牙齿抵抗力,使牙周组织再生,而正畸治疗可以恢复牙齿位置,亦有利于改善牙周组织健康状况。此外,观察组并发症发生率(10.91%)与对照组(12.73%)差异无统计学意义,P>0.05,提示联合治疗安全可靠。
综上所述,由于牙周组织再生术联合正畸对于牙周炎患者有较好疗效,具有推广价值。
利益冲突所有作者均声明不存在利益冲突

