柴桂剂治疗慢性心衰伴焦虑状态的临床研究
梁思家,徐闯,徐京育*
(1. 黑龙江中医药大学,黑龙江 哈尔滨 150040;2. 黑龙江中医药大学附属第一医院,黑龙江 哈尔滨 150040)
心力衰竭是各种心脏病的严重和终末阶段,我国的心力衰竭患者约890 万[1],其中中老年人慢性心力衰竭(chronic heart failure,CHF)患病率为1.3%[2],CHF 患者因病程长、预后不良、心理压力大以及生活质量下降等原因,合并心理障碍患者约占40.1%[3]。焦虑、抑郁是心血管疾病的独立危险因素,影响CHF的发展及预后。CHF 患者并发焦虑、抑郁等心理障碍与CHF 患者的神经体液调节、自主神经调节、免疫相关机制以及社会心理等因素有关,其血浆中分泌型ST2 与N-氨基末端脑钠素前体(NT-proBNP)水平同步增高[4]。CHF 患者焦虑抑郁量表评分明显高于全国常模的分值[5]。一项Meta 分析[3]结果显示,中国CHF 患者伴负性情绪的发病率高于国外,与心功能分级呈正相关,相较CHF 患者而言死亡和再住院风险大大增加。
CHF 属中医学“心衰”范畴,症状以心悸、气喘、肢体水肿为主。焦虑状态的临床症状常表现为多系统综合征,属中医学“郁证”“百合病”范畴,多以情绪不宁、易怒易哭、胸部满闷、胁肋胀满以及失眠等症为主要临床表现。CHF 伴焦虑状态是身心同病,可归属于双心疾病范畴。中医药治疗双心疾病有其独特优势,多靶点、多途径,身心同调,双心同治,临床疗效显著且未见明显不良反应[6-7]。柴桂剂能够疏肝解郁、宁心安神,在临床应用中效果颇佳。本研究应用柴桂剂联合抗心衰常规西药治疗CHF 伴焦虑状态,探究柴桂剂的临床疗效以及对患者预后和生活质量的影响,现报告如下。
1 资料与方法
1.1 一般资料
选取2019年9月—2021年6月在黑龙江中医药大学附属第一医院心内四科门诊及住院部确诊CHF伴焦虑状态的患者62 例,依随机数字表将其分为对照组和治疗组。对照组31 例,男17 例,女14 例;年龄(70.48 ± 1.89)岁;心功能分级Ⅱ级13 例,Ⅲ级18 例;病 程(6.35 ± 1.76)年。治疗 组31 例,男20 例,女11 例;年龄(67.55 ± 2.30)岁;心功能分级Ⅱ级11 例,Ⅲ级20 例;病程(6.90 ± 1.87)年。两组比较,差异无统计学意义(P> 0.05)。见表1。

表1 两组患者一般资料比较
1.2 诊断标准
1.2.1 慢性心衰诊断标准
参照《中国心力衰竭诊断和治疗指南》[8]制定。心功能分级标准参照美国纽约心脏病协会(NYHA)分级标准。
1.2.2 焦虑状态诊断标准
参照《在心血管科就诊患者心理处方的中国专家共识》[9]和《中国精神障碍分类与诊断标准(第3 版)》(CCMD-3)[10]情感性精神障碍诊断标准,对经确诊的慢性心衰患者进行简短三问法,若有两个问题回答“是”,则填写汉密尔顿焦虑量表(HAMA),HAMA 评分>14分,即可诊断。
1.2.3 中医诊断标准
参照《中药新药临床研究指导原则(试行)》[11]中心力衰竭部分和《中医内科学》[12]中郁证制定。辨证为气虚血瘀兼肝郁证,主症:胸闷痛、气短、心悸、烦躁易怒、善太息;次症:胸胁胀满或疼痛、失眠多梦、颈部青筋暴露、面或唇紫暗;舌脉:舌紫暗或有瘀点,脉弦细或弦涩。具备主症2 项及次症2 项,结合舌脉即可确诊。
1.3 纳入标准
①符合CHF 西医诊断标准;②NYHA 心功能Ⅱ~Ⅲ级,且临床症状稳定;③符合焦虑状态轻、中度诊断标准;④14 分≤HAMA ≤21 分;⑤符合气虚血瘀兼肝郁证型的患者;⑥45 岁≤年龄≤95 岁;⑦未使用其他抗焦虑抑郁药物;⑧患者签署知情同意书。
1.4 排除标准
①正在服用抗焦虑抑郁药物或正在接受相关心理治疗;②内分泌、血液系统等原发病引起的心力衰竭及合并肝肾等功能障碍;③恶性心律失常、急性心功能不全、梗阻性心肌病等;④重度焦虑症及严重的精神障碍者;⑤妊娠期、哺乳期妇女。
1.5 方法
1.5.1 对照组
参考指南治疗方案给予常规西药抗心衰治疗。盐酸贝那普利片(北京诺华制药有限公司,批号:H20000292),5 mg,1 次/d;琥珀酸美托洛尔缓释片(AstraZeneca AB,批号:J20150044),47.5 mg,1 次/d;螺内酯片(杭州民生药业有限公司,批号:H33020070),20 mg,2 次/d。随病情变化进行药量加减同时控制合并症。
1.5.2 治疗组
在对照组治疗基础上联合柴桂剂中药汤剂治疗。药物组成:柴胡15 g,桂枝15 g,龙骨20 g,牡蛎20 g,当归15 g,白芍15 g,川芎15 g,延胡索15 g,桔梗15 g,丹参20 g,黄芪20 g,茯神20 g,夜交藤20 g,甘草5 g。每日1剂,水煎服,早、晚饭后温服,4周为1个疗程。
1.6 观察指标
各观察指标治疗前后各评价1 次。①中医证候积分,主症根据无、轻、中、重分别计0、2、4、6 分,次症按有、无分别计1、0 分;②心功能相关指标,包括心功能分级、左室射血分数(LVEF)及NT-proBNP;③焦虑指标采用HAMA 评分;④生活质量采用明尼苏达心力衰竭生活质量量表(MLHFQ)进行评价。
1.7 疗效判定
1.7.1 焦虑状态疗效
比较治疗前后HAMA 积分下降情况。治愈:焦虑状态基本消失,积分减少≥75%,显效:焦虑明显好转,积分减少≥50%,<75%;有效:焦虑有所好转,积分减少≥25%,< 50%;无效:焦虑未见改善,积分减少<25%。
1.7.2 心功能疗效
依NYHA 分级评定疗效。显效:心衰症状基本控制或心功能提高2 级及以上;有效:心功能提高1 级但不及2 级;无效:心功能提高不足1 级;恶化:心功能恶化1级及以上。
1.8 统计学方法
应用SPSS 25.0 处理及统计分析。计数资料应用χ2检验,计量资料应用t检验,以xˉ±s表示,P<0.05 为差异有统计学意义,P>0.05为差异无统计学意义。
2 结果
2.1 心功能疗效比较
治疗组心功能疗效总有效率为90.32%,优于对照组为70.97%(P<0.05)。见表2。
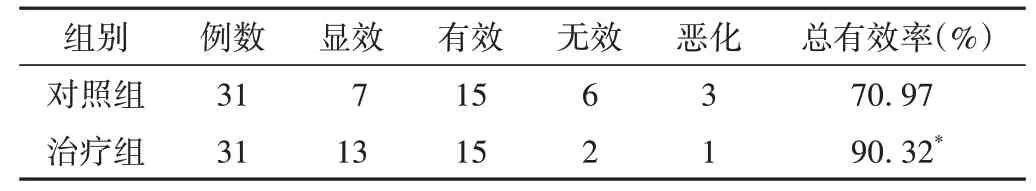
表2 两组心功能疗效比较(例)
2.2 焦虑疗效比较
治疗组焦虑疗效总有效率为93.55%,高于对照组的83.87%(P<0.05)。见表3。
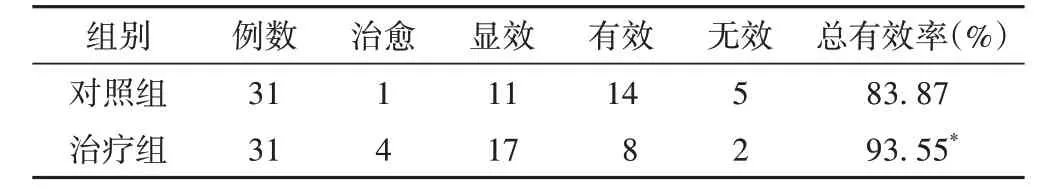
表3 两组焦虑疗效比较(例)
2.3 两组患者治疗前后中医证候积分比较
治疗后两组中医证候积分均明显下降(P<0.01),且治疗后两组对比,差异有统计学意义(P<0.01)。见表4。
表4 两组治疗前后中医证候积分比较(±s,分)
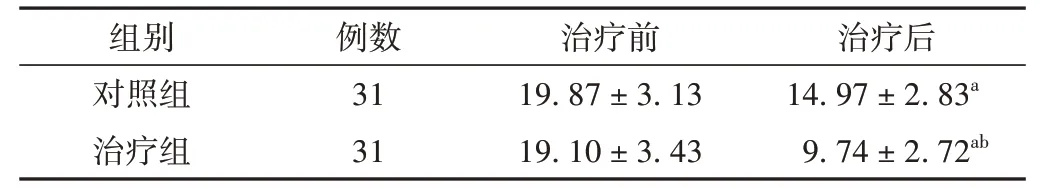
表4 两组治疗前后中医证候积分比较(±s,分)
注:与治疗前比较,aP<0.05;与对照组比较,bP<0.05。
组别对照组治疗组例数31 31治疗前19.87±3.13 19.10±3.43治疗后14.97±2.83a 9.74±2.72ab
2.4 两组患者治疗前后HAMA评分比较
治疗后两组HAMA 评分均显著下降(P< 0.01),且治疗后两组对比,差异有统计学意义(P< 0.05)。见表5。
表5 两组治疗前后HAMA评分比较(±s,分)

表5 两组治疗前后HAMA评分比较(±s,分)
注:与治疗前比较,aP<0.05;与对照组比较,bP<0.05。
组别对照组治疗组例数31 31治疗前18.94±5.16 19.74±5.45治疗后10.42±2.96a 8.65±2.36ab
2.5 两组患者治疗前后心功能指标及生活质量评分比较
两组治疗后LVEF 均显著升高(P<0.01),但治疗后两组LVEF 相比,无统计学意义(P> 0.05);治疗后治疗组NT-proBNP 水平、MLHFQ 评分均明显低于对照组(P<0.01)。见表6。
表6 两组治疗前后LVEF、NT-proBNP水平及MLHFQ评分比较(±s)

表6 两组治疗前后LVEF、NT-proBNP水平及MLHFQ评分比较(±s)
注:与治疗前比较,aP<0.01;与对照组比较bP>0.05;与对照组比较,cP<0.01。
组别对照组治疗组例数31 31时间治疗前治疗后治疗前治疗后LVEF(%)41.87±5.58 47.55±5.98a 43.96±9.46 49.23±6.32ab NT-proBNP(ng/L)1048.89±290.22 817.94±113.48a 1015.20±107.56 654.29±90.71ac MLHFQ(分)47.16±14.78 34.55±3.71a 48.32±6.77 31.77±3.24ac
3 讨论
由于社会年龄结构的改变、生活节奏的加速,导致患双心疾病的人数逐年攀升,心力衰竭是心血管疾病的终末阶段,同时罹患心理疾病的几率更高,二者并存威胁着患者的生命健康。药物及心理同时干预有利于提高CHF 患者的生活质量及预后。但常用于治疗心血管疾病伴情志异常的西药存在局限性并会产生不良反应,如一定的成瘾性、胃肠道刺激、血压改变、心律失常、体重增加及代谢紊乱等[13-14]。一项荟萃分析结果显示,使用抗抑郁药可能会增加CHF 患者全因死亡风险,且一些抗焦虑、抑郁药对CHF 患者的益处也缺乏有力的循证医学证据支持[15]。
中医药在治疗心身同病方面历史悠久,一些古代医家早已认识到情志与疾病之间密切相关,张景岳提出“郁总由乎于心”,华佗言“善医者,必先医其心,而后医其身。”皆与现代“双心疾病”的理念相合。现代有学者认为“双心疾病”可属“并病”[16],起于心系疾病而后传变至肝、脾、肾,故可见“双心疾病”常有“心肝同病”“心脾同病”“心肾同病”。且五脏之中肝与“双心疾病”关系最为密切,其基本病机为肝气郁滞[17]。肝气不舒,郁而易化火上炎扰乱心神,致心神不宁。故在CHF 的疾病进展中,心肝同治不可或缺。
CHF 与焦虑状态具有双向影响,“病”与“郁”相互作用,心肝两脏首当其冲。一方面,心藏神,肝藏魂,心病则神无所主,心神不安,肝病则魂无所安,条达郁遏,二者共同调节情志;另一方面,肝藏血主疏泄,心主血脉,肝病则疏泄失司、血无所储,心病则心气不足、血运无力,二者共同主导气血运行。在五行母子相及中,母病及子即肝病可及心,子病及母即心病又可及肝。从CHF 伴焦虑此病形成过程来看,CHF 的主要病理基础为气虚血瘀;因气可生血,气载血行,气虚则化血无源、运血无力,故血行瘀滞,瘀血阻络则气机不畅,气机升降失调,则肝气不舒,由心及肝,则生郁证。焦虑状态的主要病机是肝气郁结,正如《薛氏医案》言:“肝气滞则心气乏”,肝失疏泄,气机郁结,致血行瘀滞、津液失布、代谢失司,由肝及心,加重心衰。由此可见,“病”与“郁”二者互为因果加速疾病的发展。
CHF 伴焦虑患者治疗重点在于调气与血,气血调和,精神乃治。柴桂剂是由柴胡疏肝散及柴胡加龙骨牡蛎汤加减变化而来,柴胡疏肝散为肝郁气滞证的经典代表方。药理研究显示,柴胡疏肝散含有多种抗焦虑抑郁的生物活性成分[18];柴胡加龙骨牡蛎汤临床疗效确切,广泛地应用于情志病的治疗,治疗双心疾病疗效尤其突出,有和解少阳,重镇安神之功[19-20]。方中柴胡为疏肝第一要药,柴胡、白芍散收相伍、疏肝郁养肝阴,柴胡和白芍药对在多项抗焦虑抑郁指标上与逍遥散的相近,发挥抗焦虑抑郁作用[21];桂枝引药直达心经,温阳通脉;龙骨安神、牡蛎定魄,二者共用敛心气、镇心惊、安心神,有益精调神、安魂定魄之功,心烦焦躁较重者,二者用量可至30~50 g,治以敛浮越之心阳,平上冲之肝气,使其不挟火上扰心神,治疗不寐及心系疾病疗效甚佳;川芎活血中兼以行气,且可止痛,是治疗心系疾病的常用药[22];丹参活血化瘀、祛瘀而不伤正且清心除烦,其丹参酮ⅡA 等有效成分可抗动脉粥样硬化、保护心肌细胞[23];黄芪补心气,助心行血且化气行水,可改善心肌重塑,提供能量代谢,起到保护血管内皮细胞等作用[24];桔梗可载药上行,延胡索、桔梗相配宽胸理气、行气止痛;茯神、夜交藤相伍以宁心安神。全方心肝同治,标本兼顾,双心同调,共奏活血行气、疏肝解郁、宁心安神之功。
本研究结果显示,治疗后治疗组的HAMA、中医证候评分、心功能分级、NT-proBNP 水平均低于对照组,临床疗效总有效率高于对照组,表明柴桂剂能有效改善患者的焦虑状态以及提高心功能,减轻心衰临床症状,改善预后。随着临床心衰症状的减轻及焦虑状态的改善,治疗组患者MLHFQ 评分明显下降,生活质量得以提高,改善程度明显优于对照组。表明常规西药治疗联合柴桂剂治疗CHF 伴焦虑状态患者效果甚佳。综上,柴桂剂治疗CHF 伴焦虑状态患者,能进一步改善心衰和焦虑的临床症状,降低NT-proBNP水平,改善患者的生活质量。CHF伴焦虑状态患者的治疗兼顾心脏、心理治疗,达到气血同调、身心同治,同时也揭示了临床治疗中生物-心理-社会医学模式的重要性。但本研究样本量小,尚未观察该方的长期疗效随访,将来仍需更深入研究观察。

