加速康复外科对糖尿病合并结直肠癌患者术后炎症反应与营养代谢的影响评价
刘晓林,邱晖,彭敏
福建省漳州市第三医院普通外科,福建漳州 363000
结直肠癌是临床常见、高发性恶性肿瘤疾病之一,而糖尿病为其常见伴发疾病,因糖尿病患病基数大、患者群体广,有研究提出,两种疾病之间存在密切联系,糖尿病群体发生结直肠癌的风险更高[1]。现阶段,临床治疗结直肠癌多采取以手术为主的综合治疗方案,然而并发糖尿病则增加了手术的风险性,降低患者手术耐受度,且术后并发症概率增加,不仅影响患者早期康复,严重时会危及其生命[2]。加速康复外科理念最早源于丹麦学者Kehlet,是在循证的基础上对围术期系列措施进行优化,从而最大限度控制术后应激反应及并发症,以实现减轻患者痛苦、加快术后康复进程的目的[3]。该次研究选取2019年7月—2021年7月内福建省漳州市第三医院普通外科糖尿病合并结直肠癌患者90例为研究对象,着重评估加速康复外科的临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料
选取福建省漳州市第三医院普通外科并发糖尿病的结直肠癌患者90例,参考随机数字表法分为对照组和观察组,每组45例。对照组:男25例、女20例;年龄51~79岁,平均(63.63±6.05)岁;糖尿病病程3~14年,平均(8.57±2.21)年;肿瘤INM分期:Ⅰ级、Ⅱ级、Ⅲ级各为20例、15例、10例。观察组:男27例、女18例;年龄49~77岁,平均(64.89±6.42)岁;糖尿病病程2~15年,平均(8.68±2.42)年;肿瘤INM分期:Ⅰ级、Ⅱ级、Ⅲ级各为22例、14例、9例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①研究病例均经病理学诊断确诊为结直肠癌,并伴有糖尿病,且存在明显手术指征者;②肿瘤INM分期级-Ⅲ级者;③研究开展前已取得患者知情认同,并充分了解研究内容及所涉风险性者;④研究已征得医院伦理委员会审核[4]。
排除标准:①意识障碍、精神严重失常、言语障碍者;②无法配合治疗工作开展者;③合并其他恶性肿瘤者;④肝肾功能器质性病变者;⑤凝血机制不正常者;⑥严重心脏疾病者;⑦病历资料不真实不可靠,或治疗中途缺席者[5]。
1.2 方法
对照组:实施常规围术期处理,涉及到术前告知患者疾病及手术基本知识,讲解注意要点,术前3 d指导半流质饮食,术前给予灌肠准备,禁食12 h、禁饮8 h,术后监测患者各项指标,待患者恢复下床活动后给予康复指导。
观察组:给予加速康复外科理念下围术期干预处理,开展流程如下:①术前干预。采集患者基本信息,强化与患者的沟通交流,为患者及家属详细介绍加速康复外科围术期相关内容、治疗流程、每日康复目标等;掌握患者心理动态并实施针对性心理疏导,采取言语安抚、注意力分散、音乐疗法等,减轻患者精神负担,消除焦虑抑郁情绪;术前禁食6 h、禁饮2 h,术前2 h口服葡萄糖溶液250 mL、地塞米松及5-羟色胺受体拮抗剂,避免术中恶心呕吐。麻醉生效后留置导尿管,术后1~2 d拔除。无需常规肠道准备、不常规放置胃管。②术中干预。给予患者全身麻醉,应用短效麻醉剂和肌松剂;选择上腹部正中做切口,尽可能缩小切口;加强术中保暖,合理调控手术室温度和湿度,使用加温毯,提前预热腹腔冲洗液及静脉输液,避免发生术中低体温;术中各项体征指标严密监测,常规不留置引流管,如需放置可在术后3 d拔除。严格限制补液,术后1 d为1 500 mL,术后2 d为1 000 mL,术后3 d下降至500 mL。③术后干预。应用自控静脉镇痛泵,给予非甾体消炎药口服阵痛;对于高危患者术后12 h及早应用低分子肝素抗凝,或充气加压装置,预防静脉血栓;术后给予患者甲氧氯普胺止呕,术后6~8 h给予患者少量温开水,术后12~24 h口服、管饲瑞素,之后逐渐向流质饮食、半流食过度;可进食流食时,给予口服降糖药物及皮下注射胰岛素,预防高血糖。术后1 d指导患者早期下床活动,为以患者实际情况制订康复活动计划,协助患者每日按时完成。
1.3 观察指标
①血糖指标:利用全自动生化仪,于干预前后测定空腹血糖(FBG)、餐后2 h血糖(2 hPG)[6]。
②炎症因子指标:于术后5 d采集患者空腹静脉血,经离心处理后取得血清,采纳酶联免疫法测定C反应蛋白(CRP)、白介素(IL-6)、肿瘤坏死因子(TNF-α)等指标水平[7]。
③营养代谢指标:于术后3 d测定白蛋白(ALB)、前白蛋白(PA)、总蛋白(TP)指标[8]。
1.4 统计方法
2 结果
2.1 两组患者血糖指标比较
两组干预后较同组干预前血糖指标均下降,且观察组FBG、2 hPG下降程度较对照组更显著,差异有统计学意义(P<0.05)。见表1。
表1 两组患者血糖指标比较[(±s),mmol/L]
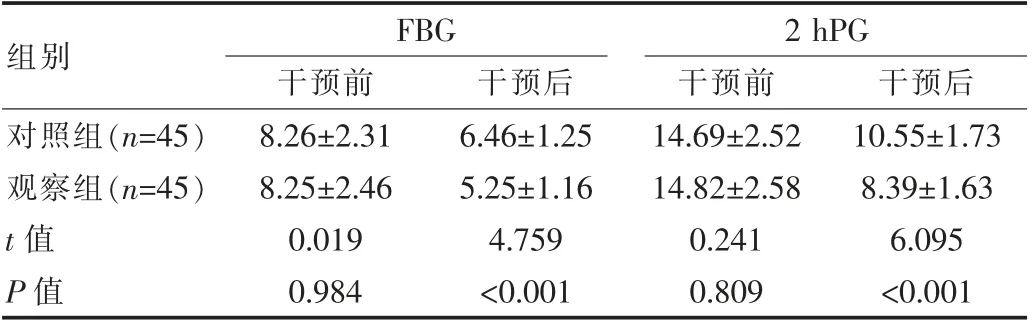
表1 两组患者血糖指标比较[(±s),mmol/L]
组别FBG干预前 干预后2 hPG干预前 干预后对照组(n=45)观察组(n=45)t值P值8.26±2.31 8.25±2.46 0.019 0.984 6.46±1.25 5.25±1.16 4.759<0.001 14.69±2.52 14.82±2.58 0.241 0.809 10.55±1.73 8.39±1.63 6.095<0.001
2.2 两组患者术后炎症因子水平比较
观察组术后CRP、IL-6、TNF-α水平显著低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者术后炎症因子水平比较(±s)
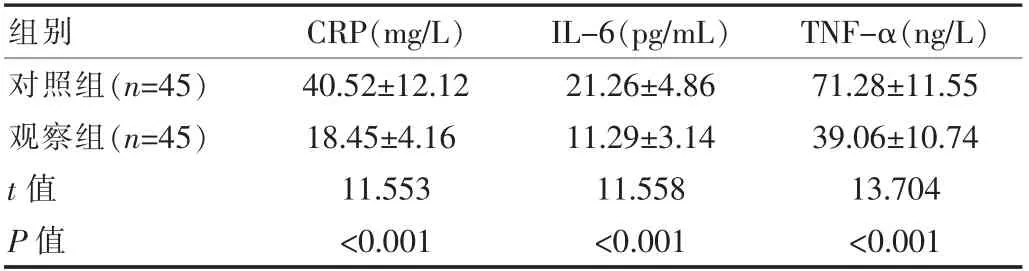
表2 两组患者术后炎症因子水平比较(±s)
组别 CRP(mg/L) IL-6(pg/mL) TNF-α(ng/L)对照组(n=45)观察组(n=45)t值P值40.52±12.12 18.45±4.16 11.553<0.001 21.26±4.86 11.29±3.14 11.558<0.001 71.28±11.55 39.06±10.74 13.704<0.001
2.3 两组患者术后营养代谢指标比较
观察组术后机体营养代谢指标ALB、PA、TP水平明显高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者术后营养指标比较[(±s),g/L]
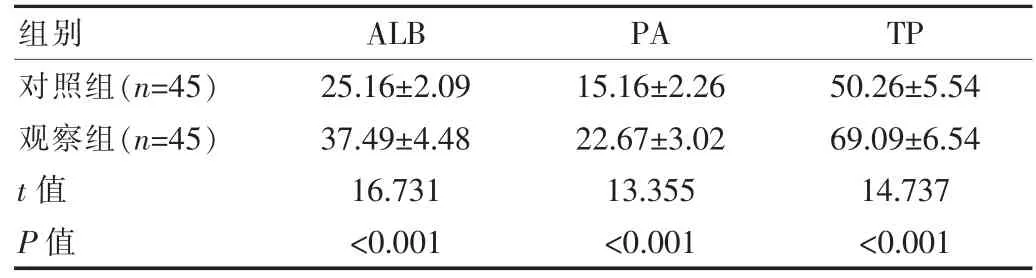
表3 两组患者术后营养指标比较[(±s),g/L]
组别 ALB PA TP对照组(n=45)观察组(n=45)t值P值25.16±2.09 37.49±4.48 16.731<0.001 15.16±2.26 22.67±3.02 13.355<0.001 50.26±5.54 69.09±6.54 14.737<0.001
3 讨论
糖尿病是外科手术的一大危险因素,对于结直肠癌合并糖尿病患者,由于术前不良心理应激反应、麻醉、禁食禁饮等因素影响,引起患者机体激素分泌水平提升,进而胰岛素水平下降,诱发血糖上升[9-10]。因此,在结直肠癌手术治疗中,需加强围术期处理,同时重视患者血糖水平波动,良好控制,以防血糖升高而影响手术正常进展[11]。
快速康复外科是通过优化整合多学科理念到快速康复路径中,组织不同科室医疗人员,整合及协调医疗资料,患者提供全面优质服务,以实现降低创伤应激、加快术后康复速度的目的[12-14]。快速康复外科作为一种新型医学理念及治疗康复模式,对传统外科围术期处理模式进行优化及改进,并取得循证医学的肯定[15-16]。该次研究结果:两组干预后较同组干预前血糖指标均下降,且观察组FBG、2 hPG下降程度较对照组更显著(P<0.05)。相较对照组研究结果,观察组术后CRP、IL-6、TNF-α水平显著降低,营养代谢指标ALB、PA、TP水平明显高(P<0.05)。从中发现,实施加速康复外科,可减轻机体炎症反应,降低术后应激,同时改善机体营养状态,加快术后康复速率[17]。分析原因:在加速康复外科理念下,缩短患者术前禁食禁饮时间,以防止饥饿而影响患者生理及精神状态,且避免因缺水、饥饿引发血压升高,确保手术顺利开展,术前给予一定量葡萄糖口服液,提高患者机体耐受度,不采取灌肠,应用短效麻醉剂,加强术中低体温预防,维持输液温度,不常规留置引流管,可避免术中低体温影响手术,同时以防术后发生血栓、呕吐等情况[18-20]。术后指导患者早期下床活动,及早进食,不仅促进机体血液循环,预防静脉血栓发生,同时加快术后康复速度[21-22]。此外,在加速康复外科理论指导下,给予患者口服降糖药物及胰岛素皮下注射治疗,密切监测患者血糖动态,维持围术期血糖水平的稳定性[23]。
综上所述,糖尿病合并结直肠癌患者实施加快康复外科围术期处理,对改善患者血糖水平、降低术后炎症反应、提高机体营养状况具有显著价值,以加快患者术后康复速率,取得良好的预后效果。

