小剂量容量负荷试验联合重症超声监测在脓毒性休克患者容量反应性评估中的应用研究
蒋兴 熊喜龙 熊亮
脓毒性休克是由于循环血液总量下降导致机体组织及血液灌注量不足而诱发,近年来其发病率逐年升高,病死率高达20%~80%,是导致患者临床死亡的主要诱因。相关报道显示,脓毒性休克是全球重症监护病房患者死亡的重要原因之一,已成为全球公关卫生问题[1]。有研究显示,休克患者全身有效循环血量下降,导致组织细胞缺氧,一旦确诊应及时进行液体复苏,恢复组织灌注[2]。液体复苏能促进机体恢复血液循环,有效纠正细胞缺氧、缺血造成的损伤,但液体复苏不足或容量过负荷会导致器官功能恶化。因此,有效、准确地监测液体复苏的过程,对脓毒性休克患者的治疗较为重要[3]。传统容量负荷试验(fluid challenge,FC)是 15 min 内给予 500~1 000 ml晶体液或300~500 ml胶体液,观察患者对液体复苏的反应,但实施时需快速输注大量液体,导致心肺功能不佳的患者使用时增加其发生容量过负荷和肺水肿的风险[4]。2011年小剂量容量负荷试验被首次提出用以判断容量反应性[5]。本研究分析小剂量容量负荷试验联合重症超声监测在脓毒性休克患者容量反应性评估中的应用,现报道如下。
1 资料与方法
1.1 一般资料
选择2019年1月-2020年1月在笔者所在医院接受治疗的73例脓毒性休克患者,诊断标准:参照文献[6]《脓毒性休克中西医结合诊治专家共识》中脓毒性休克的诊断标准:持续性低血压;白细胞增多>12×109/L;高乳酸血症[6]。纳入标准:符合上述诊断标准;临床资料完整;未使用过免疫制剂治疗。排除标准:伴有恶性肿瘤;患有意识障碍、精神障碍;对本次研究药物过敏;年龄<18岁;免疫功能低下;依从性较差;伴有严重无法治愈的基础疾病。采用随机数表法将其分为A组(39例)和B组(34例)。A组中男25例,女14例;年龄33~72岁,平均(53.52±4.12)岁;其中腹腔感染13例,血液感染15例,尿路感染9例,其他2例。B组中男22例,女12例;年龄31~70岁,平均(53.31±4.08)岁;其中腹腔感染12例,血液感染13例,尿路感染8例,其他1例。两组性别、年龄等一般资料比较差异无统计学意义(P>0.05),有可比性,见表1。
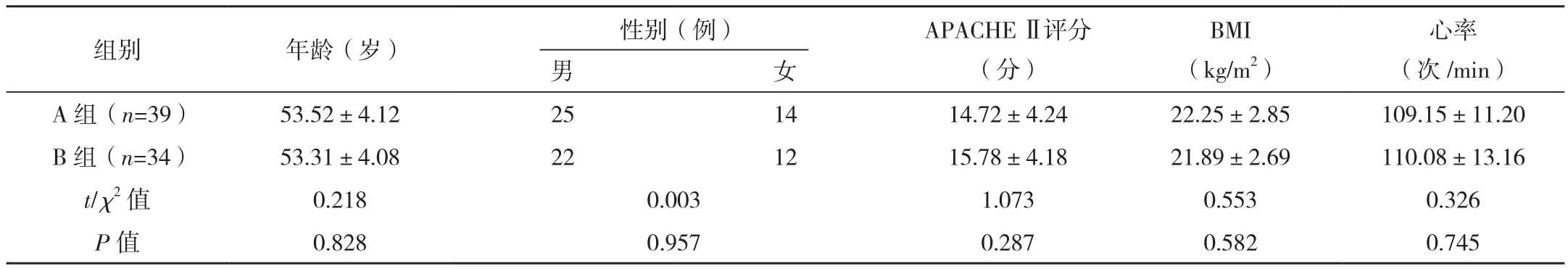
表1 两组一般资料比较
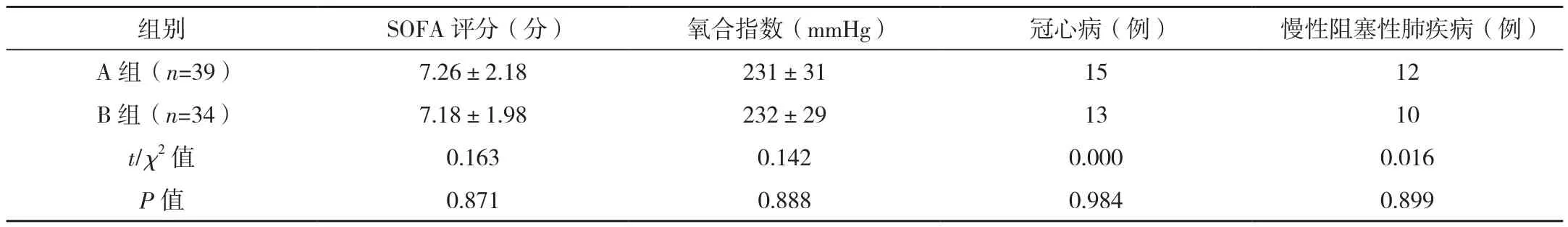
表1 (续)
1.2 方法
1.2.1 B组给予传统容量负荷试验联合重症超声监测 入院后给予液体复苏,祛除感染灶,抗感染,必要时使用去甲肾上腺素维持血压等治疗。将床头抬高25°~35°,患者保持仰卧位,准备晶体液 100 ml,1 min内输注完毕,14 min内输注晶体液400 ml。重症超声监测:采用床旁监护仪监测患者临床情况,患者取仰卧位,采用床旁超声血管探头,置于左侧颈部甲状软骨下缘一侧,横轴显示颈总动脉及颈内动脉,颈总动脉位于屏幕中央旋转探头,纵轴调整采样线与血流夹角,采集同一个呼吸周期图像。
1.2.2 A组给予小剂量容量负荷试验联合重症超声监测 入院后给予包括液体复苏,祛除感染灶,抗感染,必要时使用去甲肾上腺素维持血压等治疗。将床头抬高 25°~35°,患者保持仰卧位,准备晶体液 100 ml,1 min内输注完毕。重症超声监测方法同B组。
1.3 观察指标及评价标准
比较两组试验前后血流动力学指标。包括心率(HR)、中心静脉压(CVP)、平均动脉压(MAP)、心输出量(CO)、心脏指数(CI)及主动脉速度时间积分(VTI)水平。观察记录两组ICU停留时间、机器通气时间、去甲肾上腺素使用剂量、尿量达到≥0.5 ml/(kg·h)时间及复苏平衡液体量。
1.4 统计学处理
本研究数据采用SPSS 18.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,相关性分析采用Pearson相关性分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组试验前后血流动力学指标比较
试验前,两组HR、CVP、MAP、CO、CI及VTI水平比较差异均无统计学意义(P>0.05);试验后,两组HR、VTI均较试验前降低,CVP、MAP、CO、CI均较试验前升高(P<0.05)。试验后A组HR、CVP及VTI水平均明显低于B组,MAP、CI均明显高于B组,差异有统计学意义(P<0.05)。两组试验后CO水平比较差异无统计学意义(P>0.05),见表2。
表2 两组试验前后血流动力学指标比较(±s)

表2 两组试验前后血流动力学指标比较(±s)
*与本组试验前比较,P<0.05;#与B组试验后比较,P<0.05。
组别 时间 HR(次/min) CVP(mmHg) MAP(mmHg) CO(L/min) CI[L/(min·m2)] VTI(cm)A组(n=39) 试验前 109.15±11.20 6.28±2.15 67.44±6.31 6.45±0.96 3.62±0.45 23.84±5.13试验后 99.12±3.35*# 7.56±1.72*# 77.56±7.12*# 8.63±0.45* 4.76±0.38*# 17.25±4.56*#B组(n=34) 试验前 110.08±13.16 6.29±2.13 67.62±7.05 6.61±0.98 3.59±0.46 24.05±5.06试验后 107.56±6.35* 10.56±2.25* 68.35±7.24 8.85±0.75* 3.71±0.42* 22.45±5.71*
2.2 两组临床指标比较
A组ICU停留时间、机器通气时间、去甲肾上腺素使用剂量、尿量达到≥0.5 ml/(kg·h)时间及复苏平衡液体量均明显优于B组,差异有统计学意义(P<0.05),见表 3。
表3 两组临床指标比较(±s)
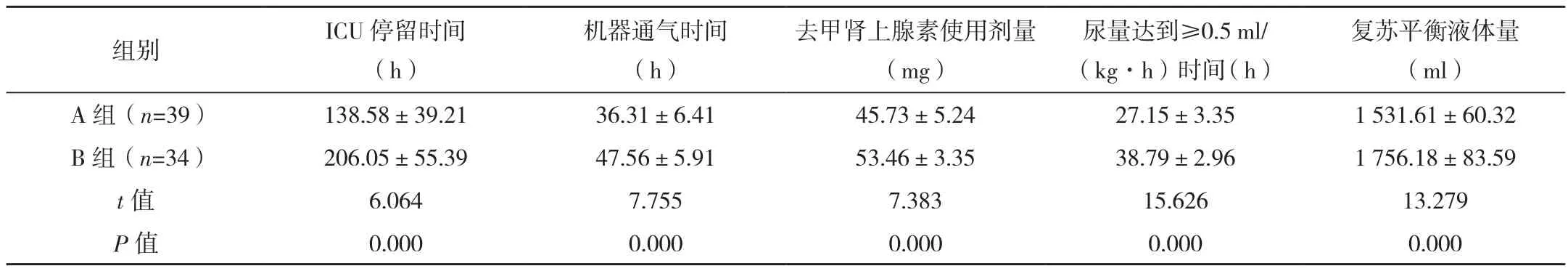
表3 两组临床指标比较(±s)
组别 ICU停留时间(h)机器通气时间(h)去甲肾上腺素使用剂量(mg)尿量达到≥0.5 ml/(kg·h)时间 (h)复苏平衡液体量(ml)A 组(n=39) 138.58±39.21 36.31±6.41 45.73±5.24 27.15±3.35 1 531.61±60.32 B 组(n=34) 206.05±55.39 47.56±5.91 53.46±3.35 38.79±2.96 1 756.18±83.59 t值 6.064 7.755 7.383 15.626 13.279 P值 0.000 0.000 0.000 0.000 0.000
2.3 相关性分析
相关性分析结果显示,晶体输注量与CO、VTI呈正相关(r=0.596、0.951,P<0.05)。晶体输注量与CVP、HR、MAP、CI均 无 相 关 性(r=0.124、0.112、0.114、0.109,P>0.05)。
3 讨论
脓毒性休克属于临床急危重症,是由于机体对感染的反应失调而导致危及生命的器官功能障碍,可合并严重循环障碍,发病率高。相关研究显示,每个ICU病房几乎都可见到重症感染所致的脓毒性休克患者,治疗难度大,死亡率>40%[7]。有研究显示,对脓毒性休克患者进行早期液体复苏能恢复组织器官灌注,提高患者心输出量[8]。但在临床试验中发现,部分患者有加重组织水肿及缺氧的风险,因此在此过程中准确评估容量反应性十分重要[9]。容量反应性即实施液体复苏时患者心脏的应激反应,通过有效的容量反应性评估,为适量液体复苏提供定量参考依据,提高其安全性。
既往临床通常使用的CVP等指标不能充分反映容量扩张后的血流动力学变化,不能准确地判断补液的效果,若盲目补液效果差且可能加重心功能不全。传统容量负荷试验是判断容量反应性的可靠方法,但传统容量负荷试验补液量较大,若患者心肺功能不能耐受前负荷的明显增加,则会加重肺水肿,影响组织供氧[10]。近年来,学者一直不断在寻找新的方法,2011年小剂量容量负荷试验被首次提出,该方法克服了呼吸状态、体位限制等对容量状态评价的干扰,达到了对循环系统进行容量负荷试验的目的,同时降低了肺水肿、心力衰竭等容量过负荷的风险[11]。重症超声是一种新的容量监测方法,可无创、快捷监测患者血流动力学变化,为评估患者容量提供了一种新方法。本研究结果显示,试验后,两组HR、VTI均较试验前降低,CVP、MAP、CO、CI均较试验前升高(P<0.05)。试验后A组HR、CVP及VTI水平均明显低于B组,MAP、CI均明显高于B组,差异有统计学意义(P<0.05),表明小剂量容量负荷试验联合重症超声监测能够较为敏感地对脓毒性休克患者进行无创容量反应性评估。两组试验后CO水平比较差异无统计学意义(P>0.05),且A组ICU停留时间、机器通气时间、去甲肾上腺素使用剂量、尿量达到≥0.5 ml/(kg·h)时间及复苏平衡液体量均明显优于B组(P<0.05),提示应用小剂量容量负荷试验联合重症超声监测直接测量相关指标变化,可判断患者是否具有容量反应性,对改善患者预后具有重要意义。分析其原因可能是因为通过重症超声可更早发现患者容量欠缺情况,并及时调整容量,发现补液过程中可能出现的容量超负荷。相关性分析结果显示,晶体输注量与CO、VTI呈正相关(r=0.596、0.951,P<0.05)。晶体输注量与CVP、HR、MAP、CI均无相关性(r=0.124、0.112、0.114、0.109,P>0.05)。重症超声可预测脓毒症休克患者输注晶体液所引发的VTI、CO水平变化,利于预测接受机械通气的脓毒症休克患者的容量反应性。采用小剂量容量负荷试验可在更少的液体需求情况下进行液体复苏,更加有效地改善组织灌注,更加精确地优化容量管理,避免液体过负荷带来的风险。
综上所述,与传统容量负荷试验联合重症超声监测相比,小剂量容量负荷试验联合重症超声检测可更精确评估患者的容量反应性,从而避免过多液体输注导致的不良后果。

