加速康复外科理念在腹腔镜阑尾切除术中的应用体会
杨明,李兴杰,张丹妮,高玉凤,王鹏
(北京朝阳中西结合急诊抢救中心普通外科,北京 100020)
急性阑尾炎是普通外科最常见的急腹症,以转移性右下腹痛、恶心、呕吐为典型表现。目前临床上以腹腔镜阑尾切除术为主。因腹腔镜阑尾切除术相对简单,因此,临床上关于应用加速康复外科理念(enhanced recovery after surgery,ERAS)干预的研究较少。但急性阑尾炎手术患者仍存在手术创伤及术后并发症的发生风险,因此,多学科综合理论引导下的ERAS干预对于患者具有重要意义。基于此,本研究选取本院2017年4月至2019年12月收治的行腹腔阑尾切除术患者130例作为研究对象,旨在探究加速康复外科理念在腹腔镜阑尾切除术中的应用效果,现报道如下。
1 资料与方法
1.1 临床资料 选取本院2017 年4 月至2019 年12 月收治的行腹腔阑尾切除术患者130 例作为研究对象,随机分为观察组与对照组,每组65 例。观察组男37 例,女28 例;年龄18~70 岁,平均年龄(38.06±14.7)岁。对照组男30 例,女35例;年龄18~68岁,平均年龄(38.66±15.55)岁。两组临床资料比较差异无统计学意义,具有可比性。所有患者均对本研究知情同意并自愿签署知情同意书。本研究已通过本院伦理委员会审核批准。排除标准:有代谢性疾病或免疫疾病;有糖尿病或糖耐量异常;严重营养不良;术前有胃排空障碍或肠梗阻;年龄>70岁;阑尾周围脓肿;有腹部手术史;严重心、肝、肾功能异常者;伴有血液、心脑血管疾病者;妊娠期、哺乳期女性;存在精神类疾病者。
1.2 方法 两组均采用腹腔镜阑尾切除术,观察组在围手术期予以多学科综合理论引导下的ERAS干预。
对照组:术前常规宣教,告知手术风险,禁食12 h,禁饮4 h,常规留置导尿管,全身麻醉。术中不常规采取保温措施,不严格限制液体入量,常规放置腹腔引流管。术后常规应用止吐药,出现呕吐症状后再用药,随患者意愿下地活动。
观察组:术前详细介绍病情,疾病发生、发展、转归,围手术期可能出现情况及处理措施,告知快速康复理念和流程,消除患者不良情绪,取得患者及家属的配合。术前6 h时禁食,术前2 h给予10%注射用葡萄糖400 mL,之后禁饮(术前充分与麻醉医师沟通),不留置导尿管,全身麻醉,切口皮下注射罗哌卡因。术中保温毯保温,液体量一般<500 mL,液体加热。根据术中情况、腹腔感染情况,酌情放置引流管。术后予以非甾体类药物镇痛,常规应用托烷司琼止吐,术后半卧位,6 h后督促患者下地活动,术后6 h少量多次饮温水,无不适症状后改进流食。在中医师指导下,由护士进行以下操作:①耳穴压豆,主穴位取神门、心、贲门、皮质下、交感、胃、大肠、小肠等,根据症候适当加减,术后6 h 开始,每天2次;②中药穴位贴敷,术后6 h给予足三里、大肠腧、阑尾穴、阿是穴等中药贴敷,灸热治疗,每天1次。
1.3 观察指标 比较两组术后恢复情况,包括首次进食时间、首次排气时间、首次排便时间、首次下床时间、术后24 h疼痛评分、住院时间;比较两组术后并发症发生率。应用数字分级法(NRS)评估患者术后24 h疼痛程度。以0~10代表不同程度的疼痛:0分为无痛,1~3分为轻度疼痛,疼痛可忍,不干扰正常生活及睡眠;4~7分为中度疼痛,疼痛明显,要求服药止痛,干扰睡眠;8~10分为重度疼痛。
1.4 出院标准及随访 两组执行相同的出院标准:生命体征正常;无痛或轻微疼痛;能经口进食,无恶心呕吐,无腹痛腹胀;术后至少有1 次排便;无任何引流管;可自由活动;无术后并发症。出院后1个月电话随访。
1.5 统计学方法 采用SPSS 17.0统计学软件分析数据,计量资料以“”表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组术后恢复情况比较 观察组术后首次进食时间、首次排气时间、首次排便时间、首次下床时间、住院时间均短于对照组,术后24 h疼痛评分低于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组术后恢复情况比较()Table 1 Comparison of postoperative recovery between the two groups()
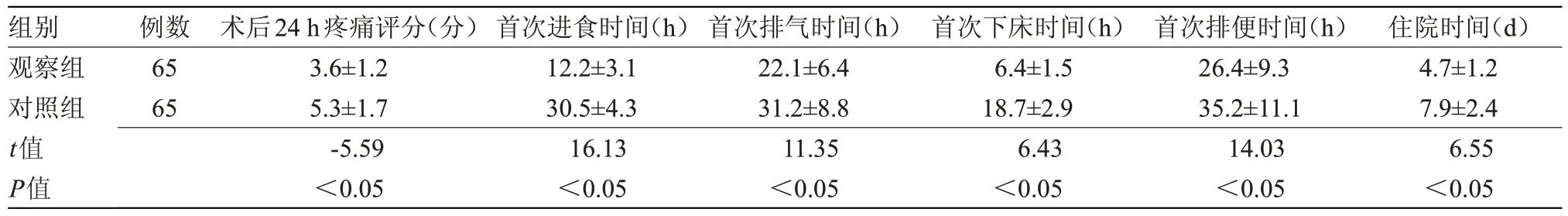
表1 两组术后恢复情况比较()Table 1 Comparison of postoperative recovery between the two groups()
组别观察组对照组t值P值住院时间(d)4.7±1.2 7.9±2.4 6.55<0.05例数65 65术后24 h疼痛评分(分)3.6±1.2 5.3±1.7-5.59<0.05首次进食时间(h)12.2±3.1 30.5±4.3 16.13<0.05首次排气时间(h)22.1±6.4 31.2±8.8 11.35<0.05首次下床时间(h)6.4±1.5 18.7±2.9 6.43<0.05首次排便时间(h)26.4±9.3 35.2±11.1 14.03<0.05
2.2 两组术后并发症发生率比较 观察组恶心呕吐、腹胀、肠梗阻、切口感染、泌尿系感染、盆腔脓肿并发症发生率均低于对照组,差异有统计学意义(P<0.05),见表2。
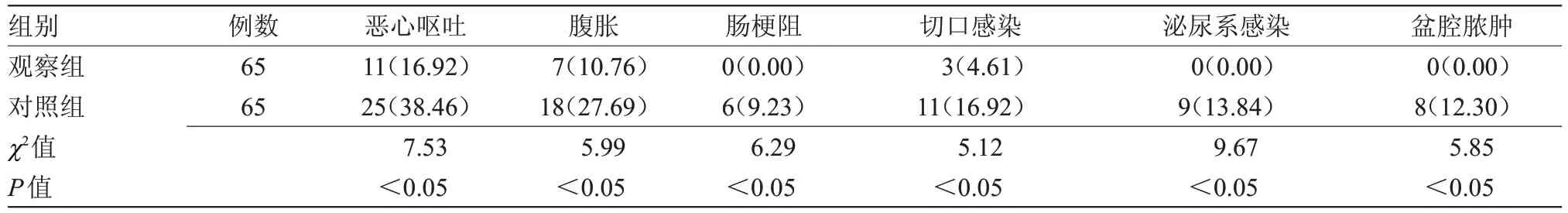
表2 两组术后并发症发生率比较[n(%)]Table 2 Comparison of the incidence of postoperative complications between the two groups[n(%)]
3 讨论
急性阑尾炎是外科常见病之一,主要是由于淋巴滤泡增生、粪石嵌顿、炎性狭窄等原因导致的管腔梗阻所致,绝大多数急性阑尾炎一经确诊,应尽早手术治疗[1]。首例腹腔镜阑尾切除术是由德国医生Semm 开展,与传统手术方式相比,该术式具有术后疼痛小、创伤小、术后并发症少等优势,同时,还兼具诊断和治疗双重功能,较少发生漏诊和误诊情况[2]。但也存在术后胃肠功能恢复时间长、肠麻痹、胃肠功能紊乱、阑尾残端瘘、腹壁切口感染等风险[3]。ERAS一词最早由丹麦学者Kehiet[4]于1997年提出,该理论的核心思想是围手术期在患者配合的基础上依靠外科、麻醉科、营养科、心理科、护理等多学科的共同协作,多模式干预控制患者病理生理变化,减少手术应激及并发症,从而加速患者术后的康复[5-6]。2007年南京军区总医院(东部战区总医院)率先在我国开展ERAS理念在胃肠外科的临床应用,获得了满意的疗效[7-9]。ERAS 在我国经历十多年的临床实践,已在胃肠外科、结直肠外科、肝胆胰外科、妇科、泌尿外科、骨科等多个外科领域成功实施,效果确切,尤其在胃肠外科疗效显著[10-13]。本研究结果显示,观察组术后首次进食时间、首次排气时间、首次排便时间、首次下床时间、住院时间均短于对照组,术后24 h 疼痛评分低于对照组,差异均有统计学意义(P<0.05)。观察组恶心呕吐、腹胀、肠梗阻、切口感染、泌尿系感染、盆腔脓肿并发症发生率均低于对照组,差异有统计学意义(P<0.05)。表明腹腔阑尾切除术在ERAS干预下可减轻手术痛苦,缩短住院时间,促进患者术后恢复,减少术后并发症,分析原因为,①术前充分评估手术及麻醉风险,医疗和护理的细致宣教,有助于取得患者的认同及配合,消除患者对手术产生的焦虑、恐惧等不良情绪,减少不良应激反应造成生理病理变化,从而促进患者康复。②为减少术中误吸的发生,传统观点建议术前12 h 禁食,4 h 禁饮,而有研究[14]表明,对术前无明显胃肠动力障碍的患者,麻醉前6 h 允许进食,2 h 前允许进水,与传统术前长时间禁饮食方案相比,缩短禁饮食时间并不会明显增加术后误吸等麻醉风险的发生率。曹战江等[15]报道麻醉前口服天碳水化合物,可降低术后胰岛素抵抗的发生率,改善术后血糖水平,减少术后并发症发生率。③术中保温措施,如控制室温、医用加热毯、液体加入等,可减少因低体温导致的应激反应和严重心血管疾病[16]。术中根据患者生命体征,适当控制液体入量,可减轻心肺负荷,减少水钠潴留造成的肠壁水肿,促进术后胃肠功能恢复。术中采用罗哌卡因局部浸润麻醉手术切口,术后首选非甾体类抗炎药镇痛,减少胃肠刺激,减轻术后疼痛,有利于患者早期下床活动,改善全身循环,促进胃肠功能恢复,从而减少因卧床导致的肺部感染、泌尿系感染、静脉血栓形成、肠间隙脓肿、肠粘连的发生,同时帮助患者建立战胜疾病的信心。④术后常规应用止吐药,可减轻术后因麻醉药物及胃肠道刺激引起的恶心呕吐症状,缓解患者不良情绪,有助于患者尽早恢复饮食。⑤肛门排气是临床上判断患者术后胃肠功能恢复的重要指标,传统观点认为,患者肛门排气后方可进食。ERAS 理念则认为,术后无胃肠道梗阻表现,条件允许,早期进食可刺激胃肠蠕动,促进胃肠功能恢复,减少术后肠道菌群移位及肠粘连等并发症的发生[17]。⑥中医认为急性阑尾炎属“肠痈”范畴,因饮食不节,寒温不适,致肠道传化失司,糟粕停滞,气滞血瘀,瘀久化热,热胜肉腐,而成痈,治疗以通腑泄热为主[18]。本研究在ERAS中加入中医特色疗法,在治疗过程中组织中医科会诊,通过中医辨证,制定治疗方案,由接受过系统中医理论及操作培训的护士负责实施,开展耳穴压豆、中药穴位贴的等治疗,促进患者康复。
综上所述,腹腔阑尾切除术在ERAS 干预下,可减轻患者手术痛苦,缩短住院时间,促进患者术后恢复,减少术后并发症,值得临床推广应用。

