参加医疗保险对农村居民健康的影响
——基于CHARLS 2015数据的实证分析
杨仕鹏, 鄢洪涛
(湘潭大学公共管理学院,湖南 湘潭 411105)
医疗保险作为一种疾病风险分摊机制,对维护和改善农村居民健康具有重要意义。但医疗保险领域存在的道德风险和信息不对称会扭曲医疗服务供需双方的行为,在刺激医疗支出不合理增长的同时可能并未带来相应的健康改善[1];同时,医疗保险虽然能够通过提高居民就医的财务可及性来促进居民的医疗服务利用,但医疗服务利用对健康的影响弱于环境、基因、收入等因素的影响,且这种影响存在边际效应递减,最终甚至可能会产生负向影响[2-3]。因此,研究参加医疗保险对农村居民健康的影响及其影响程度,可以为医疗保险制度改革提供借鉴,从而进一步改善农村居民的健康状况。
一、文献综述与研究假设
(一)文献综述
学界已有大量关于参加医疗保险对农村居民健康影响的研究,但不同研究所得出的结论存在较大分歧。持积极态度的学者认为参加医疗保险有助于提升农村居民的健康水平。如Wagstaff和Lei等研究指出,参加新农合能够产生显著的健康收益,对缓解中国农村居民“因病致贫、因病返贫”问题具有重要意义[4-5];程令国等基于2005年和2008年的中国老年健康影响因素跟踪调查数据,研究发现新农合显著降低了农村居民日常活动能力受损的概率,一定程度上提高了农村居民的认知功能[6];黄晓宁等采用最小二乘法和逻辑回归分析方法展开研究,发现参加新农合能够增强农村居民的日常活动能力,减小农村居民过去4周的生病概率[7]。持消极态度的学者则认为参加医疗保险未能提升农村居民的健康水平。如Chen等基于2006年中国农业普查数据展开研究,未发现新农合提高农村儿童健康水平的证据[8];刘晓婷基于2010年浙江省城乡老年人口生活状况调查数据展开研究,发现新农合参保者比其他保险项目参保者呈现出更低的自评健康水平[9];左雯婕等基于2004年和2009年中国健康与营养调查中关于农村成人门诊的相关数据,研究发现新农合对农村居民的健康水平无显著改善作用,老年人群的自评健康甚至显著下降了18.4%[10];邹薇等基于1997年、2000年、2004年和2006年的中国健康与营养调查数据,研究发现随着新农合的实施,农村居民健康水平反而出现了变差的趋势[11]。
通过系统梳理发现,学界既有研究尚未就参加医疗保险对农村居民健康的影响达成一致结论,其原因可能在于:(1)不同研究所选取的健康度量指标不同。部分学者采用健康体重指数和年龄别身高Z评分作为健康的度量指标,但该类指标难以全面地反映个体的健康状况;部分学者采用自评健康作为健康的度量指标,虽该指标因与个体的实际健康状况高度相关且数据获取成本较低而被广泛使用,但自评健康是随意性较大的主观性指标,若研究中仅使用该指标反映个体的健康状况一定程度上会影响研究结果的准确性。(2)内生性问题和选择性偏误导致估计结果产生偏误。农村居民是否参加医疗保险并非随机决定的,存在自选择或被选择的效应,因此调查所获取的样本数据若不符合随机分配原则,则使用普通线性回归模型不能准确地推断出参加医疗保险与农村居民健康之间的真实因果关系;同时,影响农村居民健康的混杂变量较多,混杂变量与核心解释变量之间可能存在相关性,将混杂变量未加控制地纳入普通线性回归模型很有可能会产生共线性问题。鉴于此,本研究基于2015年中国健康与养老追踪调查数据,采用倾向得分匹配法来重新检视参加医疗保险对农村居民健康的影响,对促进医疗保险健康保障功能的发挥具有一定的借鉴意义。
(二)研究假设
本研究选取日常活动能力、认知能力、自评健康作为农村居民健康的表征指标,参加医疗保险对农村居民健康的表征指标的影响或作用方式可能存在差异。
1.参加医疗保险对农村居民日常活动能力的影响与研究假设。参加医疗保险可以增强农村居民抵御健康冲击的风险承受能力,从而影响农村居民的储蓄行为、消费行为和健康行为。具体体现在:参加医疗保险在一定程度上降低了农村居民的预防性储蓄动机,促使农村居民将更多的收入用于更多数量和更高质量的食品消费和医疗保健消费,有利于提高农村居民的身体机能;同时,医疗保险中的健康知识宣传和预防性保健项目等逐步提高了农村居民对健康重要性和自身健康问题的认知,促使农村居民主动调整健康行为,从而对其日常活动能力产生正向影响。鉴于此,本研究提出假设H1:参加医疗保险显著提升了农村居民的日常活动能力。
2.参加医疗保险对农村居民认知能力的影响与研究假设。医疗保险通过对医疗服务利用产生的费用进行偿付降低了农村居民看病就医的经济负担,有助于进一步提高农村居民的医疗服务利用率。具体体现在:健康检查等预防性医疗服务利用率的提升有利于及时排查出尚在潜伏期的疾病,使农村居民的认知能力免受这些疾病带来的负面影响;同时,医疗保险更好地解决了农村居民“有病不医”甚至“久病不医”的问题,降低了某些疾病对农村居民认知能力的负面影响。鉴于此,本研究提出假设H2:参加医疗保险显著提升了农村居民的认知能力。
3.参加医疗保险对农村居民自评健康的影响与研究假设。农村居民自评健康作为一种主观性指标,是农村居民在客观健康的基础上对自身健康作出的综合性评估,而农村居民的客观健康在医疗保险的干预下可能会有一定程度的改善,因此农村居民的自评健康会随着客观健康的改善而不断提高。同时,参加医疗保险可提升农村居民应对健康冲击的信心,使农村居民对自身健康保持乐观的态度。鉴于此,本研究提出假设H3:参加医疗保险显著提升了农村居民的自评健康。
二、研究设计
(一)数据来源
本研究数据来自于中国健康与养老追踪调查(China Health and Retirement Longitudinal Study, CHARLS)。中国健康与养老追踪调查由北京大学国家发展研究院主持,是一项针对中国45岁及以上中老年人家庭和个人的微观调查。全国基线调查于2011年开展,覆盖150个县级单位,450个村级单位,1.24万户家庭中的2.3万名受访者。调查样本之后每2~3年追踪一次。调查内容主要包括家庭状况、健康状况和功能、医疗保健和保险、工作、退休和养老金、收入、消费、资产、住房等方面的信息,调查数据被广泛应用于医疗保险、健康状况等方面的研究。本研究采用2017年中国健康与养老追踪调查对外发布的第二次追访数据。由于研究对象为农村居民,将城镇居民等其他样本整理剔除后,共获得样本8 258个,包括处理组样本7 539个和控制组样本719个。
(二)计量模型
倾向得分匹配法通过倾向得分来消除处理组和控制组之间的混杂变量,从而模拟随机实验过程,目的在于通过创造自然实验的条件来消除样本可能存在的异质性和选择性偏误。倾向得分匹配法的核心思想是借助倾向得分找到一组与参加医疗保险农村居民的资源禀赋特征相似而又未参加医疗保险的农村居民,然后对两组农村居民的健康状况进行比较。由于两组样本的资源禀赋特征相似,因此,两组样本的健康差异可以解释为医疗保险的贡献,即参加医疗保险对农村居民健康的影响。倾向得分匹配法的实施步骤具体如下:
1.估计倾向得分。根据Rosenbaum和Rubin的定义,倾向得分是全样本内个体在特定条件下接受实验的条件概率[12]。假设个体i是否参加医疗保险是由可观测因素决定的,采用Logit模型对其选择参加医疗保险的概率(倾向得分)进行估计。构建如下模型:
P(Xi)=P(Di=1|X=Xi)
(1)
其中,Xi表示影响农村居民i参加医疗保险的特征变量,包括年龄、性别、受教育程度、婚姻状况、吸烟、喝酒、身体锻炼、家庭人均年收入和家庭规模等。Di表示农村居民i参加医疗保险的情况。当农村居民选择参加医疗保险时,D的取值为1;反之,则取值为0。
2.检验匹配效果。倾向得分匹配法是否适用取决于是否满足平衡性检验和共同支撑检验。其中,平衡性检验是应用倾向得分匹配法需要满足的首要条件,平衡性检验主要考察处理组和控制组样本特征在匹配以后是否还存在系统差异;共同支撑检验的目的则在于确保绝大部分处理组和控制组样本能够找到匹配对象。
3.进行倾向得分匹配。在通过平衡性检验和共同支撑检验以后,进一步根据计算得出的倾向得分,将处理组(D=1)中的每一个样本与控制组(D=0)进行匹配。为保证估计结果的稳健性,本研究采用最近邻匹配法、半径匹配法和核匹配法等3种不同类型的匹配方法进行样本匹配。如果不同的匹配方法所得出的估计结果均相似,则判定估计结果稳健可靠[13]。
4.计算平均处理效应。处理组和控制组的样本在经过匹配以后,可以被认为已经解决了样本选择偏误问题。这意味着本研究使用处理后的数据可获得参加医疗保险对农村居民健康影响的一致、无偏的平均处理效应。具体计算公式为:
(2)
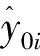
(三)变量设置
根据研究目的将变量分为被解释变量、核心解释变量和控制变量。各变量的赋值和描述性统计具体详见表1。

表1 各变量的赋值和描述性统计
1.被解释变量。被解释变量为农村居民健康,具体选取日常活动能力、认知能力和自评健康等3个指标进行表征。其中,日常活动能力包括室内外移动、肢体活动、穿衣、洗澡、吃饭、起床、如厕、家务、做饭、购物、打电话、吃药、管钱等13项基本活动能力。若农村居民能独立完成上述13项基本活动,则视其日常活动能力完好,赋值为1;反之,则视其日常活动能力有损,赋值为0。认知能力包括时间感知能力、季节感知能力、计算能力、图像感知能力、记忆能力等5个方面。若农村居民上述5个方面能力全部完好,则视其认知能力完好,赋值为1;反之,则视其认知能力有损,赋值为0。自评健康通过CHARLS问卷中“您认为您的健康状况怎样?是很好、好、一般、不好,还是很不好?”进行测量。具体将不好和很不好合并为差,赋值为0;将一般赋值为1;将很好和好合并为好,赋值为2。日常活动能力的均值为0.443,表明农村居民的日常活动能力为有损;认知能力的均值为0.163,表明农村居民的认知能力为有损;自评健康的均值为0.947,表明农村居民的自评健康为一般。
2.核心解释变量。核心解释变量为参加医疗保险。本研究选用CHARLS问卷中“您本人目前是否参加了以下医疗保险(可多选)”进行测量。将农村居民至少参加新型农村合作医疗保险、城乡居民医疗保险、医疗救助、商业医疗保险和其他医疗保险中的任意一项赋值为1;反之,则赋值为0。参加医疗保险的均值为0.913,表明91.3%的农村居民参加了医疗保险,农村居民医疗保险的参保率较高。
3.控制变量。为避免其他混淆因素对最终估计结果的干扰,本研究将影响农村居民健康的混淆因素作为控制变量加以控制。基于既有研究和CHARLS数据,共选取年龄、性别、受教育程度、婚姻状况、吸烟、喝酒、身体锻炼、家庭人均年收入、家庭规模等9个控制变量。其中,年龄的均值为60.478岁,表明农村居民的年龄普遍较大,以老年人为主;性别的均值为0.454,表明农村居民的性别比例较为均衡,但女性多于男性;受教育程度的均值为2.368,表明农村居民的受教育程度不高,以未读完小学为主;婚姻状况的均值为0.792,表明农村居民的婚姻大多处于在婚状态;吸烟的均值为0.112,表明农村居民多数不吸烟;喝酒的均值为0.333,表明农村居民多数不喝酒;身体锻炼的均值为0.886,表明农村居民多数有进行身体锻炼;家庭人均年收入的均值为5 897.777元,表明农村居民的收入不高;家庭规模的均值为2.494人,表明农村居民的家庭规模以2~3人为主,家庭规模较小。
三、实证分析
(一)描述性统计分析
为了运用倾向得分匹配法估计参加医疗保险对农村居民健康影响的平均处理效应,以是否参加医疗保险为依据将样本分为处理组和控制组。处理组和控制组各变量的描述性统计详见表2。
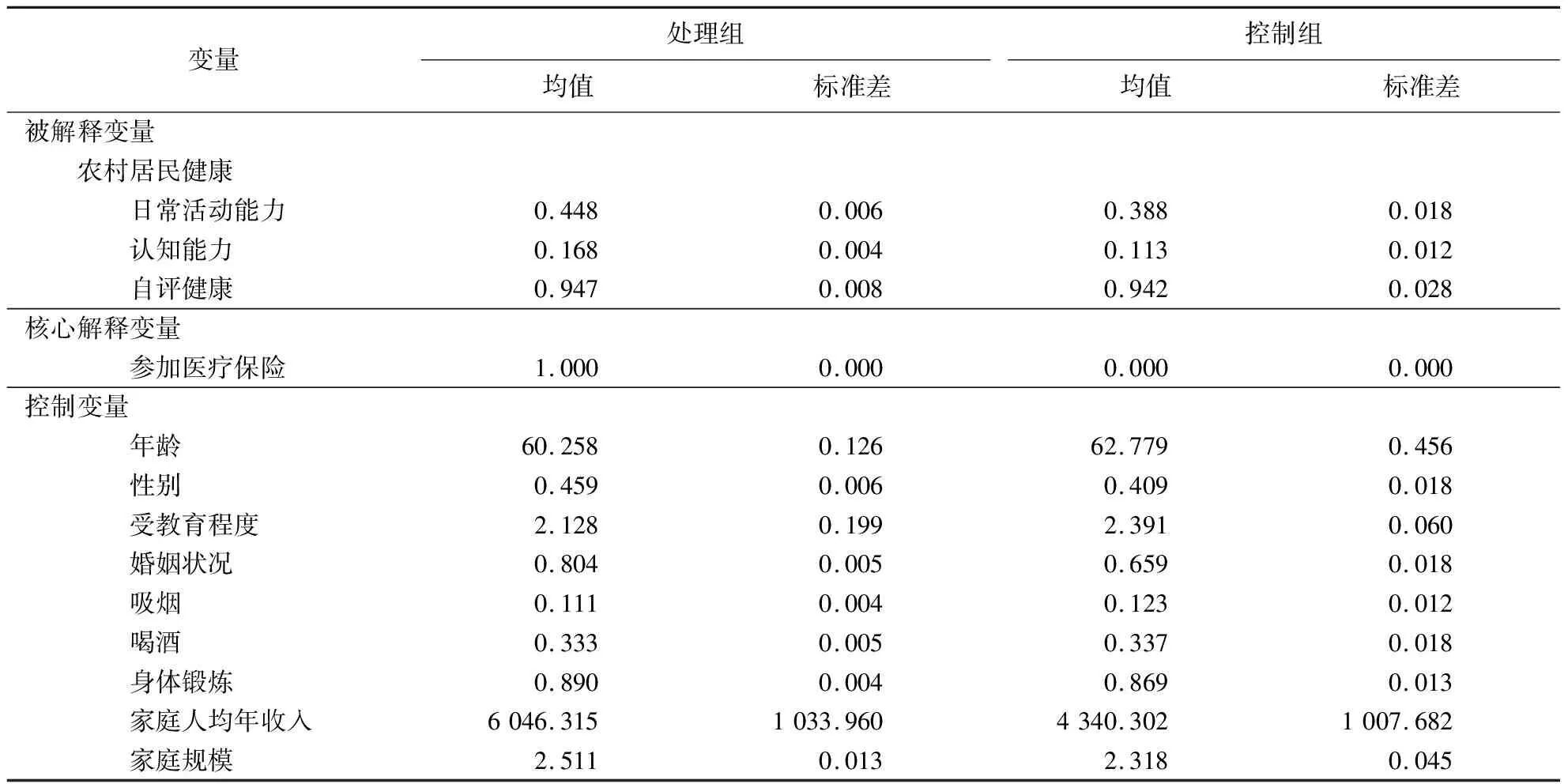
表2 各变量的描述性统计
由表2可知,日常活动能力的处理组均值为0.448,控制组均值为0.388,表明控制组的日常活动能力小于处理组;日常活动能力的处理组标准差为0.006,控制组标准差为0.018,表明样本具有较好的代表性,且处理组日常活动能力的差异小于控制组。认知能力的处理组均值为0.168,控制组均值为0.113,表明控制组的认知能力小于处理组;认知能力的处理组标准差为0.004,控制组标准差为0.012,表明样本具有较好的代表性,且处理组认知能力的差异小于控制组。自评健康的处理组均值为0.947,控制组均值为0.942,表明控制组的自评健康比处理组差;自评健康的处理组标准差为0.008,控制组标准差为0.028,表明样本具有较好的代表性,且处理组自评健康的差异小于控制组。可见,农村居民的心理和社会适应等方面的隐性健康远远弱于其身体和主观方面的显性健康。
同时,控制变量方面,年龄的处理组均值为60.258岁,控制组均值为62.779岁,表明农村老龄居民更倾向于不参加医疗保险;性别的处理组均值为0.459,控制组均值为0.409,表明农村男性居民更倾向于参加医疗保险;受教育程度的处理组均值为2.128,控制组均值为2.391,表明受教育程度越低的农村居民越倾向于参加医疗保险;婚姻状况的处理组均值为0.804,控制组均值为0.659,表明在婚的农村居民更倾向于参加医疗保险;吸烟的处理组均值为0.111,控制组均值为0.123,表明不吸烟的农村居民更倾向于参加医疗保险;喝酒的处理组均值为0.333,控制组均值为0.337,表明不喝酒的农村居民更倾向于参加医疗保险;身体锻炼的处理组均值为0.890,控制组均值为0.869,表明注重身体锻炼的农村居民更倾向于参加医疗保险;家庭人均年收入的处理组均值为6 046.315元,控制组均值为4 340.302元,表明家庭人均年收入越高的农村居民越倾向于参加医疗保险;家庭规模的处理组均值为2.511人,控制组均值为2.318人,表明家庭规模越大的农村居民越倾向于参加医疗保险。
(二)倾向得分估计
估计倾向得分的目的在于辅助后续步骤产生平衡样本[14],本研究采用Logit模型估计倾向得分。被解释变量为参加医疗保险,解释变量为农村居民参加医疗保险的影响因素,包括年龄、性别、受教育程度、婚姻状况、吸烟、喝酒、身体锻炼、家庭人均年收入和家庭规模。Logit模型估计得到卡方统计量为99.32,P为0.000,表明模型中加入的控制变量对农村居民参加医疗保险具有较强的解释力。
(三)匹配效果检验
为确保倾向得分匹配结果具有较高的可信度,应进一步对模型进行平衡性检验和共同支撑检验。平衡性检验的目的在于检验处理组和控制组样本特征在经过倾向得分匹配之后是否存在显著的系统性差异。模型总体拟合优度检验结果显示,经过匹配后,伪R2由0.020降至0.001,表明控制变量经过匹配后几乎无法再为估计平均处理效应提供新的信息;卡方检验统计量由99.63降至13.40,卡方检验统计量的P由0.000上升至0.146,表明模型总体上不存在显著差异,拟合情况良好。同时,本研究对各控制变量进行平衡性检验。由表3可知,匹配前,控制变量偏差最高达到33.2%;匹配后,控制变量偏差均控制在5%以内。可见,匹配有效消除了处理组和控制组样本的个体特征差异,匹配效果良好。共同支撑检验的目的在于确保多数处理组样本都可以在控制组中找到与之匹配的对象。控制组719个样本全部进入匹配,处理组7 539个样本中仅有40个样本因未找到与之匹配的控制组样本而被剔除,表明处理组和控制组样本在很大程度上存在共同取值范围,通过了共同支撑检验。

表3 全样本匹配前后控制变量的平衡性检验结果
(四)实证结果分析
在对全样本的处理组和对照组进行配对后,进一步估计参加医疗保险对农村居民健康的影响(即全样本倾向得分匹配法的平均处理效应),具体估计结果如表4所示。

表4 参加医疗保险对农村居民健康影响的平均处理效应
1.日常活动能力方面。匹配前,参加医疗保险对农村居民日常活动能力具有显著的改善作用,参加医疗保险能使农村居民日常活动能力为完好的概率提升10%;匹配后,最近邻匹配法、半径匹配法和核匹配法估计的净效应分别为-0.002、-0.007、0.007,均未通过显著性检验,表明在排除其他混淆因素影响和消除农村居民参加医疗保险的选择性偏误后,参加医疗保险对农村居民日常活动能力影响不显著。这主要是缘于:(1)以基本医疗保险为主体的农村医疗保险遵循“全覆盖、保基本、多层次、可持续”的基本方针,主要目标在于满足农村居民的基本医疗服务需求,保障范围有着明确、严格的限制,且保障水平不高,这导致农村居民日常活动能力改善所需的日常保健、病后康复、长期护理等服务项目所产生的费用无法得到农村医疗保险的有效偿付。(2)商业医疗保险虽然在社会医疗保险的基础上进行补充性保障,但其保障水平和保障范围还有待进一步提升。如商业医疗保险产品中对农村居民日常活动能力具有积极影响的长期医疗保险、护理保险、健康管理保险等保险产品种类较少。鉴于此,假设H1不成立,即参加医疗保险不能显著提升农村居民的日常活动能力。
2.认知能力方面。匹配前,参加医疗保险对农村居民认知能力具有显著的改善作用,参加医疗保险能使农村居民认知能力为完好的概率提高5.5%;匹配后,最近邻匹配法、半径匹配法和核匹配法估计的净效应分别为0.033、0.032、0.040,均通过显著性检验,表明在排除其他混淆因素影响和消除农村居民参加医疗保险的选择性偏误后,参加医疗保险对农村居民认知能力影响显著,可促使农村居民认知能力完好的可能性显著提高3.2%~4.0%。这可能是缘于:(1)参加医疗保险可以通过分担疾病带来的经济风险来释放医疗服务需求,从而有效提升农村居民的医疗服务利用率。而医疗服务利用率的提升使得可能导致农村居民认知能力受损的健康隐患被及时发现和排除,且更多数量和更高质量的医疗服务使得农村居民患脑血管疾病、糖尿病等可能导致认知功能障碍的疾病得到有效控制。(2)参加医疗保险可以增强农村居民的疾病风险应对能力,提高农村居民抵御疾病风险的信心,进而缓解疾病风险带来的精神紧张和心理压力对农村居民认知能力的负面影响。鉴于此,假设H2成立,即参加医疗保险显著提升了农村居民的认知能力。
3.自评健康方面。匹配前,参加医疗保险对农村居民自评健康不具有显著的改善作用;匹配后,最近邻匹配法、半径匹配法和核匹配法估计的净效应分别为-0.049、-0.049、-0.037,均未通过显著性检验,表明在排除其他混淆因素影响和消除农村居民参加医疗保险的选择性偏误后,参加医疗保险对农村居民自评健康的影响不显著。这可能是缘于:(1)本研究样本的年龄均在45岁以上,这个年龄段农村居民的健康状况正处于随着年龄增长而逐渐下降的阶段,而日益提升的生活质量促使其对自身健康提出了更高的要求。这种现实健康状况与主观健康预期之间的差距对农村居民自评健康具有负向影响,而医疗保险因保障水平有限,无法有效弥合农村居民现实健康状况与主观健康预期之间的差距。(2)医疗保险制度虽已建立并逐步完善,但要最大限度地发挥其健康绩效,还需医疗服务体系和药品供应保障体系的协同配合。而实际的医疗服务供给改革和医药服务供给改革滞后于医疗保险改革,基层医疗机构服务能力偏低、药品供应保障能力不足等,限制了医疗保险对农村居民健康的积极作用。鉴于此,假设H3不成立,即参加医疗保险不能显著提升农村居民的自评健康。
四、结论与对策
(一)结论
基于CHARLS 2015数据,采用倾向得分匹配法实证分析参加医疗保险对农村居民健康的影响,得出以下结论:
1.参加医疗保险对农村居民日常活动能力影响不显著。最近邻匹配法、半径匹配法、核匹配法估计的净效应分别为-0.002、-0.007、0.007,均未通过显著性检验。
2.参加医疗保险对农村居民认知能力具有显著的正向影响。最近邻匹配法、半径匹配法、核匹配法估计的净效应分别为0.033、0.032、0.040,均通过显著性检验。
3.参加医疗保险对农村居民自评健康影响不显著。最近邻匹配法、半径匹配法、核匹配法估计的净效应分别为-0.049、-0.049、-0.037,均未通过显著性检验。
(二)对策
参加医疗保险有助于提升农村居民健康水平,应进一步提升社会医疗保险保障水平、扩大社会医疗保险保障范围、促进商业医疗保险有序发展、推进“三医”高效协同联动等,以充分发挥医疗保险的健康保障功能,从而进一步提升参加医疗保险对农村居民健康的正向影响。
1.提升社会医疗保险保障水平。为增强医疗保险对农村居民健康的正向影响,应通过多渠道提升社会医疗保险保障水平。具体而言:(1)强化对社会医疗保险的财政补贴力度。在明确中央财政承担筹资责任和省级财政承担地方政府配套资金主要责任的基础上,各级政府应根据地区经济发展水平、人口规模和财政收入制定差异化的财政补贴方案,确保各地区的医疗保险基金可持续发展,为提升社会医疗保险保障水平奠定基础。(2)提高社会医疗保险基金的统筹层次。政府相关部门应逐步推动社会医疗保险向省级统筹和全国统筹迈进,逐步提高社会医疗保险的偿付水平,使社会医疗保险基金能够在更大程度上缓解农村居民的健康风险,进一步强化其对农村居民健康的保障功能。
2.扩大社会医疗保险保障范围。为适应农村人口老龄化加速和疾病谱变化等新趋势,应合理扩大社会医疗保险保障范围。具体而言:政府相关部门应根据现实情况的变化来动态调整基本医疗保险的三大目录,即基本医疗保险药品目录、诊疗项目目录和医疗服务设施标准,以最大程度地满足农村居民提升健康水平的需要;应基于既有的社会医疗保险制度,针对性地扩大对农村老年人口、失能人口等困难群体的保障范围,以满足其特殊性的保障需求,进一步强化医疗保险的健康保障作用;应结合实际情况适当调整大病保险的医疗费用范围,即根据疾病的严重程度、治疗难度、治疗费用等合理确定大病保险的保障范围,应将大病保险的合规医疗费用界定在基本医疗保险三大目录规定范围之内,以确保大病患者的健康得到有效保障。
3.促进商业医疗保险有序发展。商业医疗保险作为社会医疗保险的有益补充,在农村还有较大的发展空间,应积极发挥商业医疗保险对农村居民健康的正向作用。具体而言:政府应引导商业医疗保险对社会医疗保险进行有益补充,鼓励其积极研发长期医疗保险、护理保险、健康管理保险等与社会医疗保险互补的保险产品,以满足农村居民更高水平、更多样化的医疗保障需求[15];商业医疗保险机构应积极运用大数据、互联网等现代信息技术,着力提高数据挖掘、数据分析和数据应用能力,进一步研发符合农村居民需求的商业医疗保险产品;农村居民应进一步提升自身的保险保障意识,结合自身需求购买相应的商业医疗保险产品,以进一步强化自身抵御健康冲击的风险承受能力。
4.推进“三医”高效协同联动。为增强医疗保险对农村居民健康的正向影响,应推进医疗保险、医疗服务和医药供给(即“三医”)的高效协同联动,以提高农村医疗卫生系统的整体协调性。具体而言:(1)优化基层医疗服务能力。通过多元举措进一步提升农村基层医疗机构的服务能力,如通过人才引进、定向培养、在岗培训、退休返聘等多元化的渠道提升农村基层医疗机构的人才队伍质量;通过强化县域内紧密型医疗联合体的建设,更好地发挥以县级医疗卫生机构为龙头,乡镇卫生院为主体,村卫生室为基础的农村三级医疗卫生服务网的作用,从而有效提升农村居民就医的时间可及性和空间可及性。(2)完善药品供应保障体系。政府相关部门应结合农村基层医疗机构和农村居民的药物使用需求,紧扣疗效确切、价格适中、毒副反应较低的标准,进一步完善《国家基本药物目录》和《国家基本医疗保险药品目录》,使得遴选的药物更好地符合农村居民的实际需求;同时,进一步建立健全农村药品供应保障综合管理平台,实时监测药品供需动态信息,确保农村居民需要的常用药、救命药、罕见药的正常供应。
(三)不足与展望
本研究存在以下不足有待未来进一步完善,具体体现在3个方面:(1)本研究选取的数据来自中国健康与养老追踪调查,该调查的主要对象为45岁及以上中老年及其家庭,研究结论仅反映了参加医疗保险对45岁及以上中老年农村居民健康的影响。未来可选取调查对象更加全面的数据展开研究,以使研究结论更具有代表性。(2)本研究基于截面数据展开实证分析,无法反映一段时期内参加医疗保险对农村居民健康的影响。未来将进一步基于多年的面板数据展开实证分析,以更科学地评估参加医疗保险对农村居民健康的影响。(3)本研究使用倾向得分匹配法消除样本可能存在的异质性和选择性偏误,但无法控制由不随时间改变和不可观测的因素引起的偏误。未来可考虑使用双重差分法等进行分析,以使估计结果更为准确。

