体位复位联合单侧入路经皮椎体成形术的临床应用研究
平 勇,陈萍萍,曹 磊,相沪昌,李朝辉,李文峰,孔庆迎
(1.日照市中心医院,山东日照,276800;2.日照市人民医院,山东日照,276826)
作为中老年人相对比较常见的骨折类型,骨质疏松性椎体压缩性骨折的多发部位为胸椎、腰椎[1]。骨质疏松导致椎体骨组织中钙的逐渐流失,导致患者的骨密度以及强度均有较为明显的下降趋势,导致椎体单发或多发性压缩。骨质疏松性椎体压缩性骨折的患者其通常会并发椎体内出现裂隙样变,同时对其脊柱后的畸形存在会相对较为明显,还可能会伴有腰背疼痛或者呼吸功能较为低下等,从而对患者的生活质量产生相对较为严重的影响[2]。椎体成形术通过对椎体强度进行加固,从而减少患者的疼痛和骨折风险,或者针对已经骨折的患者,可以增加其椎体的稳定性,还可通过进行骨水泥的注入,以改增加椎体的稳定性和改善椎体的强度,是微创的治疗技术[3]。但对于骨质疏松性椎体压缩性骨折合并椎体内裂隙样变患者,应用单侧入路经皮椎体成形术治疗的安全性与有效性目前尚存在一定的争议[4]。本研究主要探讨单侧入路经皮椎体成形术联合体位复位对老年骨质疏松性椎体压缩骨折合并裂隙样变患者椎体高度及手术时间的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取骨质疏松性椎体压缩性骨折患者120例,以上患者需为2019年2月至2021年2月于本院进行治疗的患者中进行选择,将其分为对照组80例(未合并椎体内裂隙样变)和观察组40例(合并椎体内裂隙样变),依据影像学检查按照患者是否合并椎体内裂隙样变进行分组。对照组男患者54例,女患者26例;骨折程度:23例为轻度,38例为中度,19例为重度;年龄59~82岁,平均(71.42±4.33)岁。观察组男患者28例,女患者12例;骨折程度:11例为轻度,21例为中度,8例为重度;年龄60~83岁,平均(71.54±4.18)岁。两组一般数据资料对比,P>0.05,在统计学方面,两组差异无意义,可比。诊断标准:参照《骨科疾病诊断标准》[5]中相关诊断标准。纳入标准:与上述诊断标准基本保持一致者;具有确切骨质疏松症病史者;精神状态正常者;且患者及家属签署知情同意书者等。排除标准:肝肾功能严重不全者;合并原发肿瘤病史者;患严重心脑血管疾病者等。本研究经医学伦理委员会审核并批准。
1.2 方法 予以两组患者进行体位复位:予以患者俯卧位,予以患者进行局部麻醉,且需保持患者的腹部处于悬空的状态。使患者所躺的支架进行放平处理,并帮助患者对支架进行逐步适应,调低支架中央部,抬高胸颈部及四肢,形成脊柱过伸体位,在伤椎与相邻椎体的下沉作用下,以及韧带的前后张力,最终达到伤椎复位的目的。同时联合单侧入路经皮椎体成形术治疗:经C型臂X线机对患者的复位效果进行观察,待到效果满意后,常规进行消毒铺巾,可用0.5%~1%的聚维酮碘溶液(国药准字H44023381,规格:5%,广东科伦药业有限公司)对手术部位消毒两遍,应用1%的碳酸利多卡因注射液(国药准字H20066135,亚宝药业集团股份有限公司,规格:10 mL∶0.173 g)进行局部麻醉,麻醉位置为预穿刺通道。通过单侧椎弓根进入,同时需保持穿刺针与矢状面之间呈30°,将观察组患者的椎体裂隙部位的正、侧位片进行显示,并将针尖与其对准,而对照组患者的针尖则需与椎体中线部位的正位片进行校准,与椎体前部1/3处的侧位片进行校准。待以上校准操作完成后,可将针芯取出,并对注射装置进行连接处理,随后将预先处理的聚乙烯吡咯烷酮(International Specialty Products Inc,注册证号:F20170018,规格:49.9 kg/桶)(稀化期)经椎体内进行注入处理。等到骨水泥完全凝固后,利用旋转穿刺针对其进行拔除处理。术后24 h后开始床上主被动锻炼,术后48 h开始下床活动。两组患者均观察至患者术后2周。
1.3 观察指标 ①对比两组手术时间、骨水泥注入量(总骨水泥-剩余骨水泥量=骨水泥注入量)及术后下床活动时间。②于术前及术后1周采用X线测量法计算两组患者的椎体高度:前缘、中央、后缘。③由同一组经培训过的医师采用视觉疼痛模拟评分(VAS)[6]及Oswestry功能障碍指数(ODI)评分[7]对比两组疼痛及功能情况,其中VAS总分10分,ODI总分50分,分值与患者的疼痛及功能情况均成反比。④对比两组术后1周并发症发生情况:静脉丛内渗漏、椎体周围渗漏、骨水泥渗漏,总发生率=静脉丛内渗漏率+椎体周围渗漏率+骨水泥渗漏率。
1.4 统计学分析 数据进行计算与分析的软件为SPSS 21.0。计量资料用t进行检验以(±s)表示,计数资料用χ2进行检验以[例(%)]表示,P<0.05提示其数据差异在统计学研究中有意义。
2 结果
2.1 手术时间、骨水泥注入量及术后下床活动时间 对照组患者的骨水泥注入量少于观察组,差异有统计学意义(P<0.05),手术时间、术后下床活动时间两组患者组间比差异无统计学意义(P>0.05)见表1。
表1 手术时间、骨水泥注入量及术后下床活动时间(±s)

表1 手术时间、骨水泥注入量及术后下床活动时间(±s)
?
2.2 椎体高度 较术前,术后1周两组患者前缘、中央、后缘均缩短,且术前、术后1周观察组均短于对照组,差异有统计学意义(均P<0.05),见表2。
表2 椎体高度(±s,mm)
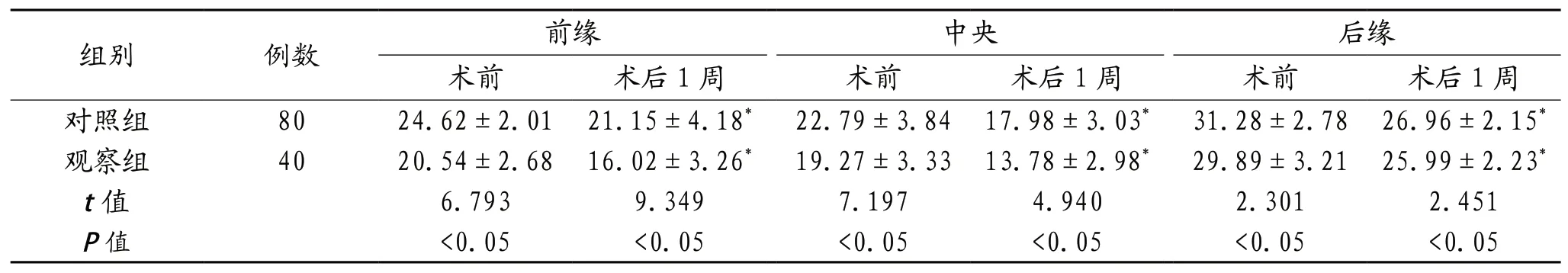
表2 椎体高度(±s,mm)
注:与术前相比*P<0.05。
?
2.3 VAS及ODI评分 较术前,术后1周两组患者VAS及ODI评分均降低,且观察组低于对照组,差异有统计学意义(均P<0.05),见表3。
表3 VAS及ODI评分(±s,分)
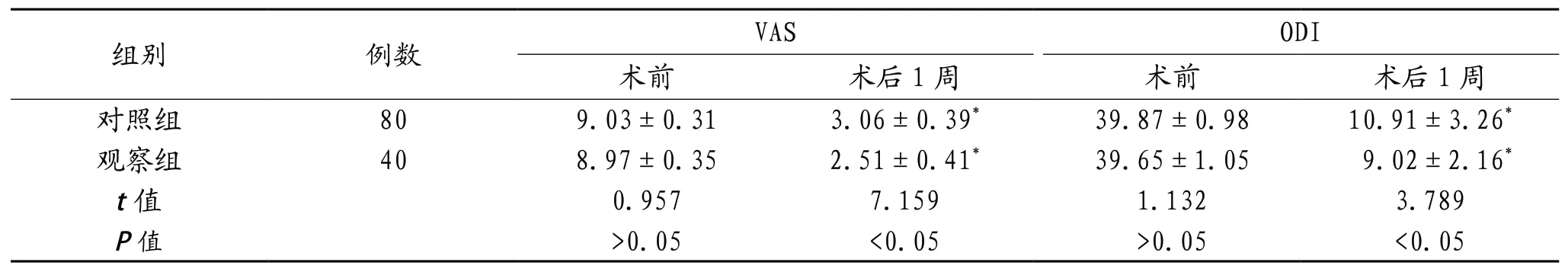
表3 VAS及ODI评分(±s,分)
注:与术前相比,*P<0.05。VAS:视觉疼痛模拟评分;ODI:Oswestry功能障碍指数评分。
?
2.4 并发症 治疗后,对照组患者出现4例静脉丛内渗漏,1例椎体周围渗漏,6例骨水泥渗漏;观察组患者出现的2例静脉丛内渗漏,1例椎体周围渗漏,2例骨水泥渗漏,对照组并发症总发生率(11/80)13.75%较观察组的(5/40)12.50%相比,差异无统计学意义(χ2=0.036,P>0.05)。
3 讨论
骨质疏松症是最常见的骨科疾病,且经世界卫生组织对其的定义多为一种全身性代谢疾病,该种疾病的主要表现方式为骨量减少或者患者骨内结构被破坏,或者由于骨头的脆性增加而相对较容易发生骨折[8]。骨质疏松性骨折最好发的部位是脊柱的椎体、肱骨的近端、髋部、以及腕部。
椎体成形术的主要通过对患者的椎体进行稳定从而帮助减缓其疼痛,可以和其他的治疗联合运用,对于骨质疏松的患者可以联合体位复位对患者进行治疗[9]。椎体成形术主要通过骨水泥帮助骨折椎体进行固定,从而稳定骨质疏松患者的微骨折,将患者椎体内痛觉神经末梢的刺激降到最低,最终达到缓解疼痛的目的[10]。本研究结果显示,对照组的骨水泥注入量较观察组患者相比,更少,提示单侧入路经皮椎体成形术联合体位复位对老年骨质疏松性椎体压缩骨折合并裂隙样变患者骨水泥弥散效果好,与肖峰[11]研究结果一致。临床上,椎体成形术的全称为经皮穿刺椎体成形术,是一种微创手术,其主要是在患者病变椎体内注入骨水泥或人工骨达到强化椎体的技术。该手术主要是利用一种特别的穿刺针对患者的背部做一约2 mm的切口,并在X线的监护下进行以上操作,通过对工作通道的建立,从而帮助骨水泥进入到骨质疏松患者的椎体中,控制其塌陷情况,最终达到缓解患者疼痛的目的。本研究结果显示,术后1周对照组VAS及ODI评分均低于观察组,前缘、中央、后缘则长于观察组,提示单侧入路经皮椎体成形术联合体位复位对老年骨质疏松性椎体压缩骨折合并裂隙样变患者术后疼痛及功能障碍改善效果好,与吴伟[12]研究结果一致。
综上,单侧入路经皮椎体成形术联合体位复位对老年骨质疏松性椎体压缩骨折合并裂隙样变患者术后疼痛、骨水泥弥散及功能障碍改善效果均较好,值得临床推广使用。

