酮咯酸氨丁三醇用于腹腔镜术后镇痛效果及对血清神经生长因子、炎性因子影响
马 瑾 尹 翠 徐 莉 刘茂华
1.四川省成都市新都区妇幼保健院(610500);2.四川省成都市妇女儿童中心医院
妇科腹腔镜手术具有创伤小、恢复快、住院时间短等优势已被广泛用于临床[1]。但因为套针穿刺、腹腔镜气腹后腹膜过度牵拉、腹内压升高压迫脏器等原因,导致机体炎性介质释放增加,引起患者术后疼痛[2]。近年研究[3-4]指出,妇科腹腔镜手术二氧化碳气腹建立会对患者中枢神经系统造成很大影响,加之术后疼痛可能会引发患者术后早期认知功能障碍。神经生长因子(NGF)具有促进神经细胞生长、分化、发育、成熟、损伤修复等作用,其水平降低可影响认知功能水平[5]。布托啡诺较少引起胃肠道反应和呼吸抑制等副作用,被广泛用于术后患者静脉自控镇痛(PCIA)中[6]。酮咯酸氨丁三醇是静脉注射非甾体抗炎镇痛药(NSAID),镇痛作用强且不具有成瘾性,已被应用于围术期镇痛尤其是术后急性疼痛的辅助治疗[7]。然而,关于布托啡诺与酮咯酸氨丁三醇联合应用于PCIA效果报道较少,本研究对此进行探讨,并分析对血清NGF、炎症因子水平的影响,为临床术后镇痛药物的选择提供参考。
1 资料与方法
1.1 一般资料
选取2019年7月-2020年7月在本院择期行妇科腹腔镜手术的患者200例。纳入标准:①年龄20~75岁;②美国麻醉医师学会(ASA)分级Ⅰ~Ⅱ级;③体质指数(BMI)20~24kg/m2。排除标准:①合并心、肝、肺、肾等重要器官功能障碍;②有认知功能障碍、精神神经疾病史;③合并凝血功能障碍、消化道溃疡等;④对本研究使用药物有过敏史;⑤术前24h应用镇痛药物;⑥长期酗酒者。采用随机数字表法分组各100例。本研究经本院伦理委员会审批,患者均签署知情同意书。
1.2 麻醉与镇痛方法
1.2.1麻醉所有患者术前均常规禁食禁饮,入手术室后常规监测生命体建立静脉通路,静脉注射0.2 μg/kg舒芬太尼+0.2 mg/kg顺苯磺阿曲库铵+0.2 mg/kg依托咪酯进行麻醉诱导,待充分肌松后插入气管导管(内径7.0mm)行机械通气(容量控制,潮气量8~10 ml/kg,呼吸频率12~14次/min,维持呼气末CO2分压4.655~5.320 kPa。术中应用吸入七氟醚,静脉持续泵注瑞芬太尼和间断给与顺苯磺阿曲库铵麻醉维持,根据患者术中心率和血压调整瑞芬太尼泵速度和七氟醚吸入浓度,以保证患者循环处于平稳状态。若心率<45次/min时可静脉注射0.3 mg硫酸阿托品注射液,若收缩压降低>20%基础血压时给予6 mg麻黄碱注射液。手术结束前30 min连接PCIA,待患者完全清醒且恢复自主呼吸时将气管导管拔除送麻醉后监测治疗室观察。
1.2.2镇痛泵药物单药组给予酒石酸布托啡诺注射液10 mg(江苏恒瑞医药股份有限公司,2ml:4mg),联合组给予酒石酸布托啡诺10 mg联合酮咯酸氨丁三醇注射液尼松[永信药品工业(昆山)有限公司,1ml:30mg)]60 mg,两组药物均溶于生理盐水100 ml,注入PCIA。参数设置:负荷剂量4 ml,背景输注2 ml/h,自控剂量0.5 ml/次,锁定时间15 min。
1.3 观察指标
①记录患者术后2h、4h、6h、12h、24h的视觉模拟疼痛评分(VAS)、Ramsay镇静评分(RSS)。VAS评分标准:总分0~10分,0分为无痛,10分为重度疼痛。RSS评分标准:总分1~6分,1分为不安静、烦躁,2分为安静且合作,3分为处于嗜睡状态,可听从指令、完成动作,4分为处于可唤醒的睡眠状态,5分为处于睡眠状态,呼唤反迟钝记,6分为处于呼唤不醒的深睡状态[8]。②记录舒芬太尼累计用量、术后24h内按压镇痛泵次数和术后24h头晕、恶心呕吐、嗜睡、低血压、心动过缓、呼吸抑制等不良反应发生情况。③患者镇痛效果满意度,应用自制镇痛效果满意度调查量表评估,分为不满意、一般、满意和非常满意,总满意度=满意率+非常满意率。④患者入手术室时和术后2h、4h、6h、12h、24h,采用酶联免疫吸附试验法检测血清NGF、白细胞介素-6(IL-6)、IL-10、肿瘤坏死因子-α(TNF-α)水平,试剂盒均购自上海酶联生物科技有限公司。
1.4 统计学分析
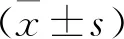
2 结果
2.1 一般资料%
两组患者一般资料无差异(P>0.05)。见表1。

表1 两组一般资料比较
2.2 VAS评分、RSS评分
术后各时间点联合组VAS、RSS评分均低于单药组(P<0.05)。见表2。
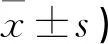
表2 两组术后各时间点患者VAS评分比较(分,
2.3 镇痛药物用量
联合组术后24h内镇痛药累计用量(88.93±15.44 ml)和镇痛泵按压次数(23.37±5.37次)均少于单药组(98.90±17.48 ml、27.75±6.80次)(t=5.055、4.275,均P<0.001)。
2.4 不良反应发生情况
联合组术后不良反应总发生率低于单药组(P<0.05)。见表3。
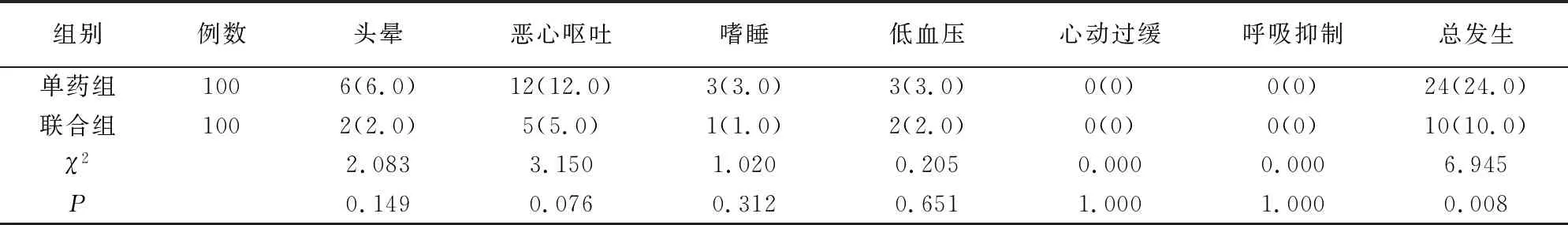
表3 两组不良反应发生情况比较[例(%)]
2.5 患者镇痛满意度
联合组对镇痛效果总满意度高于单药组(P<0.05)。见表4。

表4 两组患者镇痛满意度比较[例(%)]
2.6 血清NGF、IL-6、IL-10、TNF-α水平比较
术后两组血清IL-6、IL-10、TNF-α较入室时均升高,NGF降低,且联合组变化幅度高于单药组(P<0.05)。见表5。
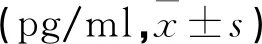
表5 两组不同时点血清各指标水平比较
3 讨论
妇科腹腔镜手术因术中膈肌牵拉、腹壁穿孔等使得术后疼痛普遍存在,对机体多脏器功能造成影响,若术后未及时有效镇痛,将会导致中枢及外周痛觉敏化,从而进展成慢性疼痛[9]。因此,安全有效术后镇痛对缓解疼痛、降低术后并发症发生以及促进术后恢复尤为重要。
PCIA为目前广泛应用于临床镇痛方式之一,以往主要采用如吗啡、芬太尼等阿片类药物,虽然镇痛效果良好,但不良反应发生率高且可能导致呼吸抑制及过度镇静,安全性较差,患者镇痛满意度较低[10]。布托啡诺是阿片受体激动拮抗药,当体内无阿片受体激动剂类药物时,主要通过激动κ受体发挥镇痛作用,镇痛效果为吗啡/地佐辛的5倍以上;而当应用阿片μ受体激动剂时,不但具有激动κ受体镇痛作用,而且可消除或降低与μ受体激动相关的呼吸抑制等不良反应。因布托啡诺对阿片类受体独特作用机制,在临床应用中具有优势。国内研究表明,布托啡诺单独应用于PCIA时,易引发头晕、嗜睡等不良反应,甚至出现谵妄或认知功能障碍[11]。
酮咯酸氨丁三醇具有强镇痛作用,主要通过阻断前列腺素合成过程中环氧化酶(Cox)-1及Cox-2发挥消炎及对中枢、外周双重镇痛作用。与其他NSAID不同,酮咯酸氨丁三醇抗炎作用较弱但镇痛作用更强,被逐渐应用于PCIA中。目前,尚无证据表明该药物能直接作用于阿片受体或激活、促进内源性吗啡合成、分泌,因此无成瘾性[12]。酮咯酸氨丁三醇与布托啡诺镇痛机制不同,二者联合应用可增强镇痛效果。本研究结果显示,相比单独应用布托啡诺组,联合使用酮咯酸氨丁三醇和布托啡诺组患者术后各时间点VAS、RSS评分更低,术后24h内镇痛药累计用量和镇痛泵按压次数更少,同时术后24h不良反应发生率更低,患者镇痛满意度更高。提示酮咯酸氨丁三醇联合布托啡诺应用于妇科腹腔镜手术可显著提高镇痛效果,并使患者保持良好镇静状态,降低镇痛药物使用量和不良反应发生率,进而提高了患者对术后镇痛满意度。
手术创伤及术后疼痛均会导致机体分泌大量炎性因子,引发机体免疫功能抑制和术后并发症,因此抑制炎性因子分泌从而降低对机体损伤[13]。IL-6、Il-10及TNF-α均为重要急性炎症损伤细胞因子。本研究结果显示,两组患者术后血清IL-6、IL-10和TNF-α水平较入室时均升高但联合组低于单药组,提示酮咯酸氨丁三醇联合布托啡诺能显著减少患者炎性因子释放,降低炎性反应程度。史斌等[14]研究指出,腹腔镜手术中CO2气腹及麻醉药物会对患者脑血流、脑氧含量及脑功能产生不良影响,从而引发术后认知功能障碍。此外,对老年患者,大剂量布托啡诺也会导致或加重术后认知功能障碍。NGF为一种神经细胞生长调节因子,具有加速突起生长,促进神经细胞生长、发育、存活、损伤修复等作用。范涛等[15]研究指出,NGF水平降低会损伤基底前胆碱能神经元功能,使乙酰胆碱合成减少,进而影响患者认知、记忆功能,引发认知功能障碍。本研究结果显示,术后两组患者的血清NGF较入室时均降低,术后逐渐升高,但联合组术后各时间点NGF均高于单药组,提示两组患者术后都存在血清NGF水平短暂降低,与术后认知功能下降有关,而酮咯酸氨丁三醇联合布托啡诺对患者认知功能损伤较轻,有利于尽快恢复,但具体机制仍有待研究。
综上所述,布托啡诺联合酮咯酸氨丁三醇应用于妇科腹腔镜手术后镇痛效果更好,可减少围术期镇痛药用量,降低术后血清炎性因子水平,提高NGF水平,从而能够缓解机体炎症,减少对神经功能的影响,提高患者镇痛满意度。

