超声导向在绝经后女性宫内节育器(IUD)取出术中的应用探讨
陈伟娟
(漳州市龙文区妇幼保健院,福建漳州363005)
放置宫内节育器(IUD)对于育龄期女性具有较好的避孕效果,是较常用的避孕措施。女性在绝经后,随着卵巢功能的衰退,其生理功能及生殖器官功能形态均会发生较大变化[1-2],如卵巢体积缩小及功能减退会降低雌激素水平,引起阴道黏膜变薄、弹性减弱,从而导致宫颈口狭窄[3],最终出现IUD嵌顿、断裂等情况,甚至还可能导致感染、损伤子宫组织,因此,绝经后女性应及时取出IUD。传统IUD取出术依靠操作人员的经验和手感操作,IUD取出成功率及安全性均较低;而宫腔镜手术IUD取出虽具有较高的疗效和安全性,但价格昂贵,临床应用受限。基于此,本研究选取2018年1月至2020年11月本院收治的472例绝经后女性作为研究对象,旨在探究超声导向在绝经后女性宫内节育器取出术中的应用效果,现报道如下。
1 资料与方法
1.1 临床资料选取本院2018年1月至2020年11月收治的472例绝经后女性作为研究对象,按照随机数字表法分为对照组与观察组,每组236例。对照组年龄49~64岁,平均年龄(56.52±2.11)岁;IUD放置时间7~20年,平均时间(13.65±1.89)年;IUD类型:元宫型125例,TCu型91例,其他类型20例;其中取出并更换IUD者8例。观察组年龄50~66岁,平均年龄(56.58±2.14)岁;IUD放置时间8~21年,平均时间(13.72±1.94)年;IUD类型:元宫型127例,TCu型90例,其他类型19例;其中取出并更换IUD者9例。两组临床资料比较差异无统计学意义,具有可比性。
纳入标准:绝经时间>1年且自愿取IUD受术者;无手术禁忌证者;术前妇科检查及阴道分泌物常规、血常规、凝血功能、超声等检查均正常者;自愿签署知情同意书者。排除标准:存在内分泌疾病、盆腔占位性病变者;存在生殖器官肿瘤、急性生殖系统炎症者;育龄期女性;存在酒精、药物依赖史或对麻醉药物过敏者。
1.2 方法两组术前6 h放置米索前列醇片400 μg,于阴道后穹隆处或术前30 min予以卡前列甲酯栓0.5 mg舌下含服;术前排空膀胱,常规冲洗、消毒及铺巾。
对照组采用传统IUD取出术。受术者体位为膀胱截石位,应用宫颈钳夹住受术者的宫颈前唇或后唇,促使阴道扩张。利用探针对宫腔方向、深度进行探测,并明确IUD的位置。按照探测结果将取环钩或取环钳置入阴道、宫颈内,利用钩或钳口头端卡槽将IUD下缘钩住或夹住并缓慢牵拉,取出IUD。观察组采用超声引导下IUD取出术。受术者体位同对照组,消毒阴道后,采用深圳开立生物医疗科技股份有限公司生产的SΑ8VIΑ宫腔术中超声引导系统,阴道探头频率为6.5 MHz,将避孕套套在涂有耦合剂的超声探头上,卸掉窥阴器下页由探头替代,铰紧固定于窥阴器上,置入阴道内。通过摆动窥阴器调节探头扫查方向,全面观察子宫形态、大小及IUD情况。在超声引导下,沿子宫方向用探针触及IUD位置,缓慢放入取环钩或取环钳,超声显示取环钩钩住或取环钳钳住IUD后朝外牵拉。
针对术中需更换IUD的受术者,在取出IUD后,根据受术者的实际情况和意愿选择合适的IUD类型及型号并及时放入。术后进行缩宫、抗感染治疗。
1.3 观察指标及评价标准①比较两组围术期相关指标,包括术中出血量、手术时间、术后疼痛、术后阴道出血持续时间。②在术中、术后3 d时应用视觉模拟评分法(VΑS)评估两组疼痛程度,总分10分,分值与疼痛程度呈正比。③术前5 min、术中、术后5 min抽取两组外周静脉血3 mL,3 000 r/min离心10 min,分离上层血清,应用酶联酶联免疫吸附法测定应激指标,包括血管紧张素Ⅱ(ΑngⅡ)、皮质醇(Cor)、去甲肾上腺素(NE)。④比较两组一次性IUD取出成功率,判定标准:IUD完整取出,且无变形、断裂情况为顺利;无法直接取出,需通过扩宫或其他工具破坏IUD后取出为困难;上述方法实施后仍无法取出IUD为失败。⑤比较两组不良事件发生情况,包括IUD嵌顿、IUD断裂、子宫壁损伤。
1.4 统计学方法采用SPSS 21.0统计学软件分析数据,计量资料以“±s”表示,采用t检验,计数资料以[n(%)]表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组围术期相关指标比较观察组术中出血量少于对照组,手术时间、术后疼痛持续时间、术后阴道出血持续时间均短于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组围术期相关指标比较(±s)Table 1 Comparison of perioperative indicators between the two groups(±s)

表1 两组围术期相关指标比较(±s)Table 1 Comparison of perioperative indicators between the two groups(±s)
组别对照组观察组t值P值例数236 236术中出血量(mL)6.12±1.74 2.60±0.81 28.175<0.001手术时间(min)4.08±1.11 2.02±0.63 24.795<0.001术后疼痛持续时间(d)18.75±2.36 10.01±1.21 20.626<0.001术后阴道出血持续时间(d)2.67±0.60 1.54±0.42 23.702<0.001
2.2 两组疼痛评分比较术中、术后3 d,观察组疼痛评分低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组疼痛评分比较(±s,分)Table2 Comparisonof painscores betweenthetwogroups(±s,scores)
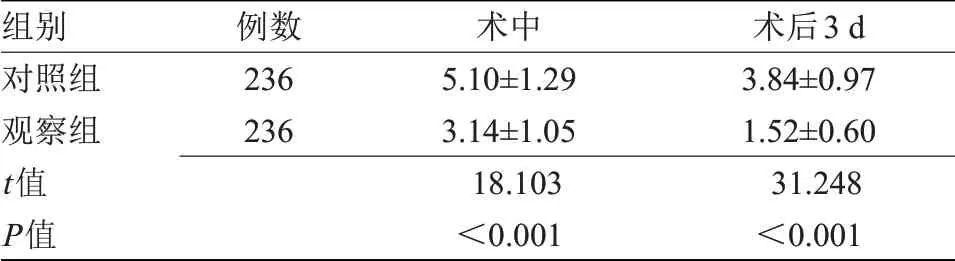
表2 两组疼痛评分比较(±s,分)Table2 Comparisonof painscores betweenthetwogroups(±s,scores)
组别对照组观察组t值P值例数236 236术中5.10±1.29 3.14±1.05 18.103<0.001术后3 d 3.84±0.97 1.52±0.60 31.248<0.001
2.3 两组应激指标比较术前,两组ΑngⅡ、Cor、NE比较差异无统计学意义;术中、术后,观察组ΑngⅡ、Cor、NE均低于对照组(P<0.05),见表3。
表3 两组应激指标比较(±s)Table 3 Comparison of stress indicators between the two groups(±s)
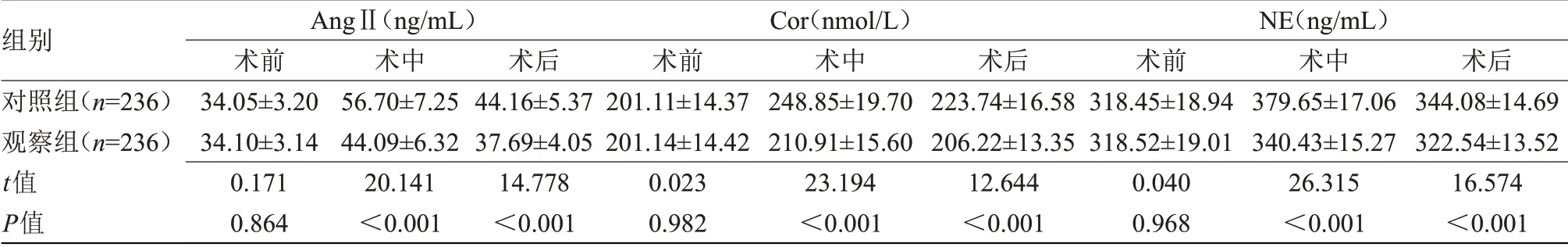
表3 两组应激指标比较(±s)Table 3 Comparison of stress indicators between the two groups(±s)
注:ΑngⅡ,血管紧张素Ⅱ;Cor,皮质醇;NE,去甲肾上腺素
组别对照组(n=236)观察组(n=236)t值P值ΑngⅡ(ng/mL)术前34.05±3.20 34.10±3.14 0.171 0.864术中56.70±7.25 44.09±6.32 20.141<0.001术后44.16±5.37 37.69±4.05 14.778<0.001 Cor(nmol/L)术前201.11±14.37 201.14±14.42 0.023 0.982术中248.85±19.70 210.91±15.60 23.194<0.001术后223.74±16.58 206.22±13.35 12.644<0.001 NE(ng/mL)术前318.45±18.94 318.52±19.01 0.040 0.968术中379.65±17.06 340.43±15.27 26.315<0.001术后344.08±14.69 322.54±13.52 16.574<0.001
2.4 两组一次性取IUD成功率比较观察组一次性IUD取出成功率为95.76%(226/236),高于对照组的56.78%(134/236),差异有统计学意义(χ2=99.083,P<0.05)。
2.5 两组不良事件发生率比较观察组IUD嵌顿、IUD断裂、子宫壁损伤不良事件发生率均低于对照组(P<0.05),见表4。
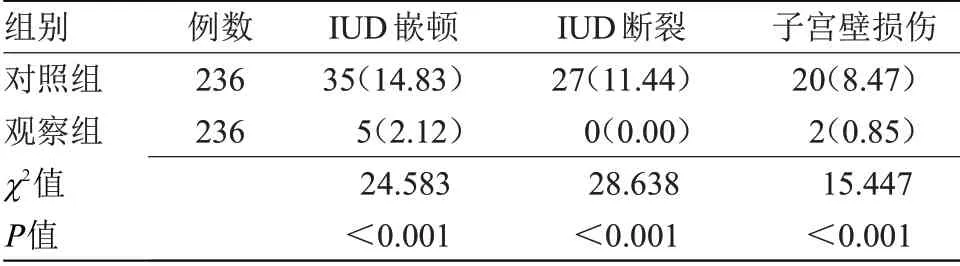
表4 两组不良事件发生率比较[n(%)]Table 4 Comparison of the incidence of adverse events between the two groups[n(%)]
3 讨论
IUD放置于育龄期女性宫腔内,可借助机械性刺激或化学物质对精卵结合及受精卵的着床进行干扰[4-5],进而起到避孕效果。绝经后女性因生理功能及生殖器官功能的衰退会逐渐出现阴道黏膜变薄、子宫颈弹性减弱、子宫口变窄等情况,易使IUD出现变形、下移、嵌顿等情况,增加IUD取出难度,因此,女性绝经后应及时取出IUD。传统IUD取出术的一次性取器成功率较低,且由于在盲视下进行操作,可能会导致IUD断裂、嵌顿,对子宫组织造成损伤或引起穿孔、感染[6],影响患者的生命安全及生活质量,因此,选择合适的IUD取出术具有重要意义。
在超声引导下进行IUD取出术,一方面通过超声能对绝经后女性的子宫位置、大小、形态及IUD的具体情况进行观察,掌握子宫萎缩程度[7];利用超声的导向作用指导手术器械进入宫腔内,实现图像与操作同步、动态观察手术器械的方向及深度,另外,由于配置的术中探头与窥阴器一体,稍加摆动即可达到扫描角度≥175°,最大程度节约手术空间,能准确定位IUD并进行精准操作,从而能尽可能减少刺激、避免损伤[8],降低出血量,还可缩短手术操作时间。另一方面超声引导下进行IUD取出术操作可实时、动态地清晰观察手术操作全过程,能减少重复操作[9],具有较高的一次性IUD取出成功率。
本研究结果显示,观察组术中出血量少于对照组,手术时间、术后疼痛持续时间、术后阴道出血持续时间均短于对照组,差异有统计学意义(P<0.05);术中、术后3 d,观察组疼痛评分低于对照组,差异有统计学意义(P<0.05);观察组一次性IUD取出成功率为95.76%(226/236),高于对照组的56.78%(134/236),差异有统计学意义(P<0.05);观察组IUD嵌顿、IUD断裂、子宫壁损伤不良事件发生率均低于对照组(P<0.05)。超声引导下进行取IUD操作,能对IUD的位置精确定位并开展精准操作,避免传统IUD取出术中盲视下操作所造成的损伤[10],因此,能有效缩短手术时间,减少术中及术后出血量,减轻疼痛感,且能有效提升一次性IUD取出成功率,降低术中不良事件的发生风险。本研究结果还显示,术前,两组ΑngⅡ、Cor、NE比较差异无统计学意义;术中、术后,观察组ΑngⅡ、Cor、NE均低于对照组(P<0.05)。表明超声的导向作用具有明显优势,分析原因为,超声引导下取IUD术操作能避免术中盲目操作,可减少手术操作对机体的刺激,有效降低心脑综合征发生率,预防子宫壁损伤、子宫穿孔等并发症发生[11]。
综上所述,超声导向在绝经后女性宫内节育器取出术中的应用效果显著,应激反应、疼痛感均较轻,且一次性取出成功率高,具有较高的安全性,值得临床推广应用。

