子宫内膜癌患者大剂量孕激素治疗后妊娠结局的影响因素分析
李娜,郭强
安阳市妇幼保健院安阳市儿童医院1产科,2麻醉科,河南 安阳 455000
子宫内膜癌是发生于子宫内膜上皮组织的恶性肿瘤,病死率居女性生殖系统恶性肿瘤第三位,多见于绝经后与围绝经期妇女。但近年来相关研究数据表明,子宫内膜癌发病率呈明显上升和年轻化趋势,其中<40岁女性占14%,部分患者未曾生育或有生育意愿。因此,保留子宫内膜癌患者的生育能力是目前临床研究的重点。大剂量孕激素类药物是保留患者生育能力的重要手段,但治疗后患者的妊娠情况及妊娠结局尚不能令人满意,探讨患者治疗后妊娠情况及妊娠结局的影响因素或可有效预防妊娠不良结局的发生。目前,关于研究治疗后患者妊娠情况、妊娠结局,以及影响妊娠结局因素的报道较少。因此,本研究探讨接受大剂量孕激素治疗的早期子宫内膜癌患者的临床资料,分析治疗后患者妊娠情况、妊娠结局,以及影响妊娠结局的相关因素,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年3月至2018年10月安阳市妇幼保健院收治的早期子宫内膜癌患者。纳入标准:①符合《子宫内膜癌筛查和早期诊断专家共识(草案)》中子宫内膜癌的相关诊断标准,临床分期Ⅰa~Ⅱb期;②年龄20~40岁,有生育意愿;③病理学检查证实为高分化子宫内膜癌,影像学检查证实为局限于子宫内膜的实质性肿瘤;④雌激素受体、孕激素受体表达阳性;⑤无孕激素药物禁忌证。排除标准:①合并其他妇科恶性肿瘤;②肝、肾功能异常或存在血栓栓塞病史;③治疗前发现存在子宫外转移;④临床资料不完整。依据纳入和排除标准,本研究共纳入80例早期子宫内膜癌患者,年龄(44.65±13.54)岁;体重指数(body mass index,BMI)为(25.51±1.13)kg/m。
1.2 治疗方法
所有患者均给予保留生育功能的治疗方法,醋酸甲羟孕酮250 mg口服,每天2次;醋酸甲地孕酮160 mg口服,每天2次;丙氨瑞林肌内注射,用2 ml灭菌注射用水溶解,月经来潮第1、2天,每次150 μg,每天1次。连续治疗3个月,治疗期间监测患者肝、肾功能,若出现严重不良反应,或病情进展严重需立即停药处理,治疗3个月后行诊刮病理检查子宫内膜情况,结果显示完全缓解后停药,若无缓解根据病情决定是否继续用药或给予手术联合激素药物治疗,直至缓解或终止妊娠。后续治疗:若患者是未婚女性或因其他原因目前暂无生育要求,可给予周期性孕激素治疗防止复发;若患者急需生育,且无不孕史,可观察患者月经恢复情况,监测排卵期,以提高妊娠率;若患者伴有不孕史,需根据不孕原因积极配合治疗,争取早日妊娠。所有患者激素治疗3个月后进行为期18个月的门诊随访,随访时间截至2021年7月。
1.3 观察指标和评价标准
①评估80例患者大剂量激素治疗的临床疗效:完全缓解,治疗后子宫内膜间质蜕变,完全退缩,且无子宫内膜癌、增生组织;部分缓解,治疗后子宫内膜病变情况有所缓解,但子宫内膜退缩不完全,子宫内膜出现不规则增殖期;疾病稳定,治疗后患者子宫内膜无明显变化;疾病进展,治疗后出现病变,且重度非典型子宫内膜增生转变为子宫内膜癌。缓解率(%)=(完全缓解+部分缓解+疾病稳定)例数/总例数×100%。②记录所有患者的妊娠结局,包括生育需求例数、妊娠率、妊娠次数、活产率、生育率等。妊娠率(%)=妊娠例数/生育需求总例数×100%;活产率(%)=活产例数/妊娠例数×100%;生育率(%)=活产例数/生育需求总例数×100%。③根据患者妊娠结局,记录有生育需求的早期子宫内膜癌患者的妊娠原因、妊娠时间、复发情况及分娩情况,分析未成功妊娠原因。④记录有生育需求患者的临床特征,包括年龄、BMI、合并症、病理学检查结果、诊刮次数、合并不孕症情况、妊娠方式、产次、子宫内膜厚度、家庭经济水平,其中家庭经济水平根据河南省2019年发布的《2018年河南省城镇单位就业人员平均工资》,2018年河南全省城镇就业人员年平均工资为63 174元,月平均工资为5264.5元标准,月平均工资低于5264.5为低水平收入,高于等于5264.5元为高水平收入。
1.4 统计学方法
采用SPSS 19.0软件进行统计分析,计数资料以例数和率(%)表示,组间比较采用χ
检验;大剂量孕激素治疗的早期子宫内膜癌患者妊娠结局的影响因素采用多因素Logistic回归分析;以P
<0.05为差异有统计学意义。2 结果
2.1 大剂量孕激素治疗的疗效
80例早期子宫内膜癌患者大剂量孕激素治疗时间为(2.20±0.58)个月,治疗后,完全缓解72例,部分缓解4例,疾病稳定2例,疾病进展2例,缓解率为97.50%(78/80)。
2.2 大剂量孕激素治疗的妊娠结局
80例早期子宫内膜癌患者大剂量孕激素治疗后疾病进展的2例患者后续行子宫切除术,78例缓解患者中,离异、未婚及无迫切生育需求25例,有生育需求53例,其中未妊娠25例,妊娠28例。未成功妊娠的25例患者中排卵障碍7例,输卵管不畅6例,配偶精液异常4例,感染疾病1例,接受体外受精辅助生殖2例,因无法妊娠且复发后放弃继续妊娠切除子宫2例,普通助孕1年后选择体外受精3例。成功妊娠的28例患者,妊娠率为52.83%(28/53),妊娠次数28次,其中自然妊娠15例,停药至自然妊娠时间(5.10±2.08)个月,口服促排卵药后妊娠13例,停药至妊娠时间(7.56±1.68)个月;生育21例,生育率39.62%(21/53);活产21例,活产率为75.00%(21/28),其中经阴道分娩4例,剖宫产17例;子宫内膜癌复发率为15.09%(8/53),复发时间(21.65±8.76)个月。
2.3 有生育需求的早期子宫内膜癌患者妊娠结局影响因素的单因素分析
不同年龄、BMI、多囊卵巢综合征、妊娠方式、诊刮次数早期子宫内膜癌患者妊娠情况比较,差异均无统计学意义(P
>0.05);合并不孕症、产次>2次、激素治疗前子宫内膜厚度<7 mm、经济水平低的早期子宫内膜癌患者妊娠率分别低于未合并不孕症、产次≤2次、激素治疗前子宫内膜厚度≥7 mm、经济水平高的患者,差异均有统计学意义(P
<0.05)。(表1)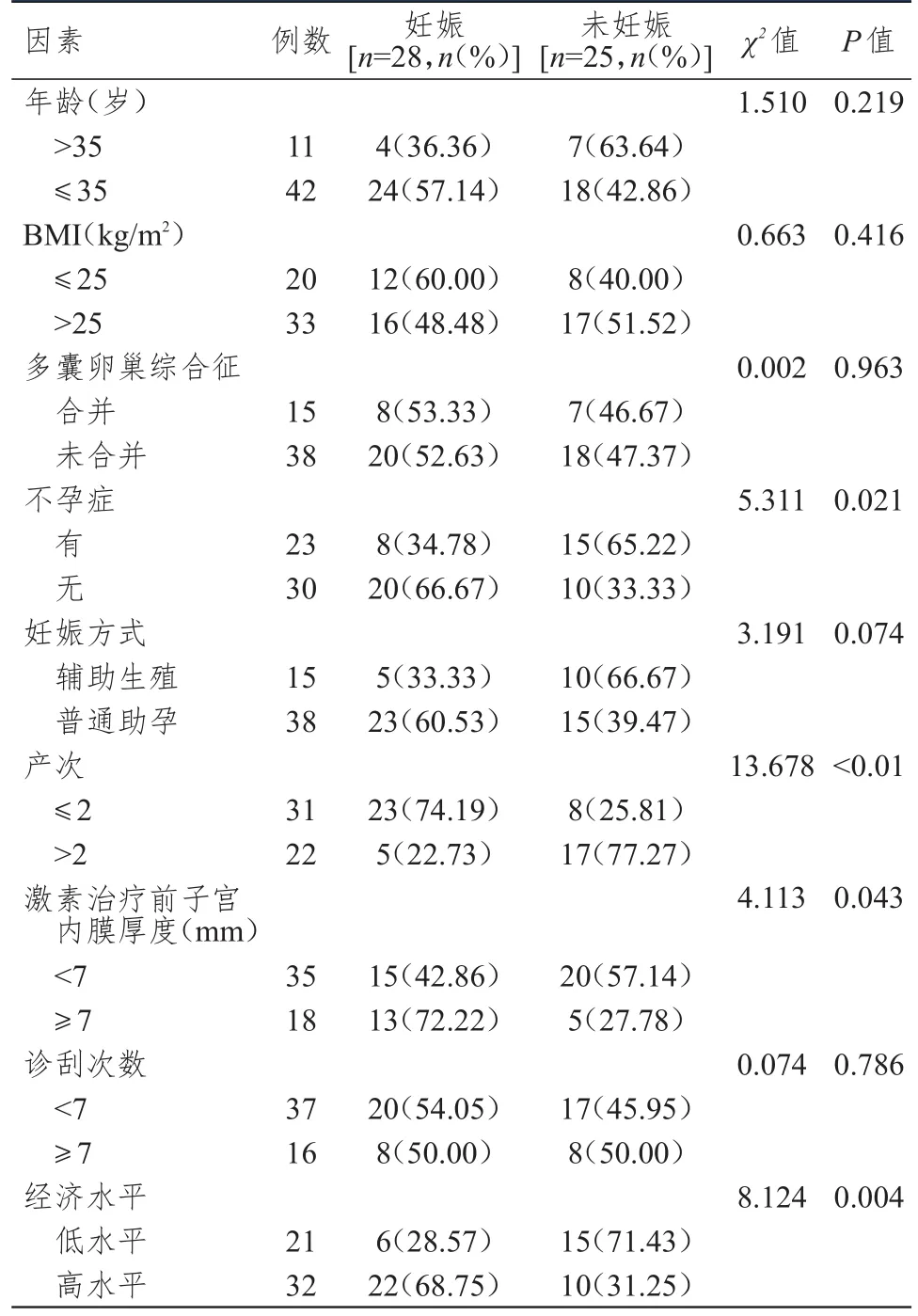
表1 有生育需求的早期子宫内膜癌患者妊娠结局影响因素的单因素分析( n=53)
2.4 有生育需求的早期子宫内膜癌患者妊娠结局影响因素的多因素分析
将单因素分析中差异有统计学意义的不孕症情况、产次、激素治疗前子宫内膜厚度、经济水平作为自变量,有生育需求的早期子宫内膜癌患者的妊娠结局作为因变量,纳入多因素Logistic回归分析,结果显示,产次>2次、合并不孕症、经济水平低均是影响有生育需求的早期子宫内膜癌患者妊娠结局的独立危险因素(P
<0.05),激素治疗前子宫内膜厚度不是影响有生育需求的早期子宫内膜癌患者妊娠结局的因素(P
>0.05)。(表2)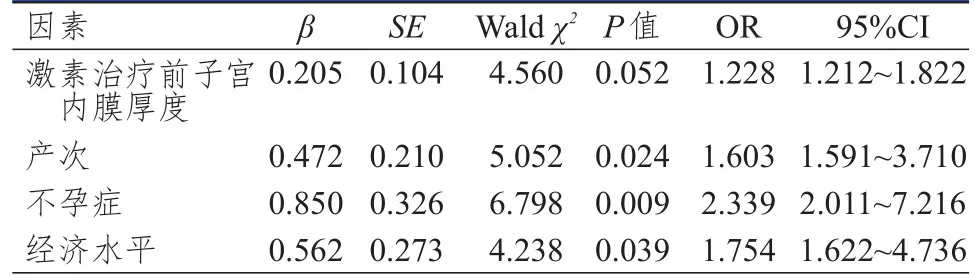
表2 有生育需求的早期子宫内膜癌患者妊娠结局影响因素的多因素Logistic回归分析
3 讨论
子宫内膜癌是女性生殖系统常见的恶性肿瘤,大部分患者为绝经女性,且具有区域性差异,该病于西方国家发病率为首位妇科恶性肿瘤。统计数据显示,约25%绝经后女性易发生子宫内膜癌,约10%的患者为<40岁女性,且近年来研究证实,年轻女性子宫内膜癌的发病率呈明显上升趋势,年轻子宫内膜癌患者多伴有闭经、月经稀少、肥胖、不孕史等情况,其中约80%尚未生育。随着现代女性的独立,多数女性对生育年龄进行延后,且随着子宫内膜癌发病率逐渐上升,未来将有更多女性未生育却出现子宫内膜癌疾病。目前主要采用手术和药物治疗子宫内膜癌,手术全子宫切除术,临床疗效明显,但对于尚未生育的女性患者来讲需付出较大代价,将永久失去生育能力。研究显示,多数年轻子宫内膜患者临床分期为早期,病变仅限于子宫内膜,淋巴结转移及肌层浸润情况较少,患者预后较好,且大部分患者对激素药物有较高的敏感性。研究显示,对早期子宫内膜癌患者给予大剂量孕激素保守治疗可代替手术治疗,保留患者的生育能力。有研究报道,给予子宫内膜癌患者激素治疗后,部分患者成功妊娠,但成功妊娠的仍为少数,仍有大部分患者因其他因素而影响妊娠。
目前,治疗后子宫内膜癌患者的研究报道,因样本量不同,缓解率存在差异。本研究显示,80例早期子宫内膜癌患者大剂量孕激素后,缓解率为97.50%,表明大剂量孕激素后可延缓患者病情进展,保留生育能力。为患者保留生育能力的最终目的是使患者成功妊娠与生育,目前各研究报道的妊娠率差异较大,大部分成功妊娠患者需借助辅助生殖技术,因各文献纳入标准、治疗方法不同,无法进行直接比较。本研究结果显示,有生育需求的患者53例,其中生育21例,生育率39.62%;活产21例,活产率为91.30%;未成功妊娠的25例患者中,7例排卵障碍,6例输卵管不畅,4例配偶精液异常,1例感染疾病,本研究中,3例普通助孕1年后为妊娠后再次选择体外受精。研究显示,治疗后成功妊娠患者的妊娠率存在差异性,大部分患者多在给予辅助生殖治疗后妊娠。
本研究结果显示,治疗前存在不孕症患者的妊娠率低于无不孕症患者。有研究对低经济水平农村妇女产次及妊娠结局的影响因素进行研究,结果发现,低经济水平的农村妇女因经济问题导致高胎次、非计划怀孕流产、死产比例偏高,影响了妊娠结局。低经济水平妇女若诊断子宫内膜癌,其家庭经济负担更重,多以考虑患者生命健康为主,没有了经济来源支撑妊娠意愿。本研究单因素分析结果显示,合并不孕症、产次>2次、激素治疗前子宫内膜厚度<7 mm、经济水平低早期子宫内膜癌患者妊娠率均低于未合并不孕症、产次≤2次、激素治疗前子宫内膜厚度≥7 mm、经济水平高的患者,多因素Logistic回归分析结果显示,产次>2次、合并不孕症、经济水平低均是影响有生育需求的早期子宫内膜癌患者妊娠结局的独立危险因素(P
<0.05)。综上所述,产次>2次、合并不孕症、经济水平低均是影响有生育需求的早期子宫内膜癌患者妊娠结局的独立危险因素。

