乙型肝炎患者的T淋巴细胞水平与胃黏膜炎性病变程度
王炎 许娜 李小心
乙型肝炎(HB)是一种因乙型肝炎病毒(HBV)感染所引发的疾病,既往调查显示国内HBV感染人数高达9 300万人,每年因其感染致病死亡的人数超35万[1]。免疫状态会对HB的发生发展起到决定性的作用,HBV感染可通过免疫反应间接损伤肝细胞,同时还会对消化及胃分泌功能产生影响,导致胃黏膜发生病变[2]。目前越来越多的学者指出免疫紊乱、未及时清除HBV会导致HB进展,形成肝硬化,严重者甚至会引发癌变[3-4]。T淋巴细胞是观察机体免疫状况的重要依据,本次研究对HB患者T淋巴细胞水平进行检测,分析胃黏膜炎性病变程度与其水平表达间的关系,旨在为HB及胃部病变患者的治疗提供依据。
资料与方法
一、一般资料
纳入HB患者273例,时间为2015年4月至2020年4月,其中急性乙型肝炎85例,慢性乙型肝炎93例,肝炎后肝硬化95例,分别设为急性乙型肝炎组、慢性乙型肝炎组、肝炎后肝硬化组;另外选取同期于医院体检且身体健康的95名志愿者纳入研究,设为健康组。四组基线资料信息(性别、年龄等)对比均有P>0.05。研究经伦理委员会允许。
二、纳入与排除标准
纳入标准:①患者参照《病毒性肝炎防治方案》[5]确诊,健康组经体检身体各项指标均无异常;②18~65岁;③患者均在治疗前接受胃镜及T淋巴细胞检查;④签署知情同意书。
排除标准:①因药物、酒精滥用等导致的肝脏疾病患者;②患病前已存在幽门螺杆菌感染者;③合并严重心脑血管或恶性肿瘤疾病患者;④近1年内有免疫调节药物使用史者;⑤妊娠或哺乳期妇女。
三、实验室指标检查
患者(治疗前)及志愿者入院后取外周静脉血5 mL,通过流式细胞仪检测CD3+、CD4+、CD8+、CD4+/CD8+,随后患者均在治疗前使用Olympus CV-260SL型电子胃镜观察胃部病变情况,对于存在胃黏膜病变患者采集病变区域直径≥2 mm的胃黏膜组织2块,HE染色后由2名经验丰富的病理医师(工作时间5年及以上)读片。
四、观察指标
(一)对比四组T淋巴细胞水平。
(二)对比三组患者胃黏膜炎性病变程度及不同胃黏膜炎性病变程度患者T淋巴细胞水平差异。
(三)通过相关性分析T淋巴细胞水平与胃黏膜炎性病变程度间的关系。
五、统计学分析

结 果
一、T淋巴细胞水平对比
四组T淋巴细胞水平对比,P<0.05。见表1。

表1 T淋巴细胞水平对比(±s)
二、胃黏膜炎性病变程度对比
三组胃黏膜炎性病变程度存在明显差异,P<0.05。见表2。
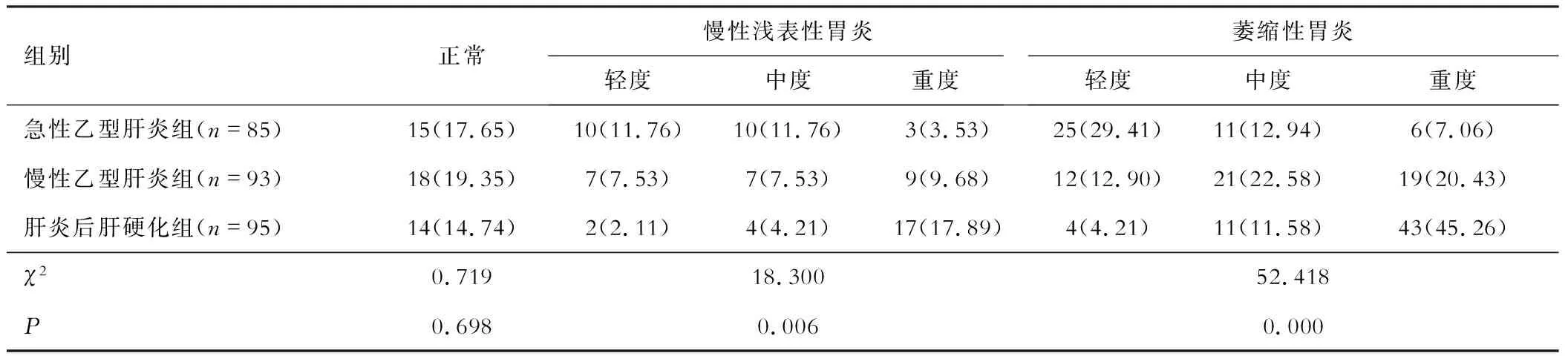
表2 胃黏膜炎性病变程度对比[n,(%)]
三、不同胃黏膜炎性病变程度患者T淋巴细胞水平对比
不同胃黏膜炎性病变程度患者T淋巴细胞水平对比存在明显差异,P<0.05。见表3。

表3 不同胃黏膜炎性病变程度患者T淋巴细胞水平对比(±s)
四、T淋巴细胞水平与胃黏膜炎性病变程度的相关性分析
经相关性分析证实,T淋巴细胞水平与胃黏膜炎性病变程度呈现出负相关,均有P<0.05。见表4。

表4 T淋巴细胞水平与胃黏膜炎性病变程度的相关性分析
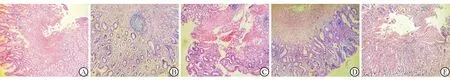
图A为正常胃黏膜,图B为轻度萎缩性胃炎,图C为中度萎缩性胃炎,图D为重度萎缩性胃炎,图E为重度慢性浅表性胃炎
讨 论
HBV感染后未及时被单核巨噬细胞清除则会于肝脏中复制,对肝细胞造成损伤的同时也会形成胃黏膜损伤[6]。CD3+、CD4+、CD8+、CD4+/CD8+是T淋巴细胞检测时的常用观察指标,能够作为机体免疫变化的观察依据[7-8]。
本次研究中发现,四组T淋巴细胞水平对比,其中肝炎后肝硬化组降低尤为显著,提示HB发生后机体存在明显的免疫紊乱,且随着疾病的进展免疫功能降低加剧。通过CD3+可对机体整的免疫情况予以评估,其可分为细胞毒性T细胞及辅助性T细胞,表现标志物为CD4+与CD8+,前者可参与到抗体的识别与信号的传递,具有促进B淋巴细胞、CD8+等增殖分化的作用,后者则能杀灭特异性抗原,清除HBV[9-10]。分析四组T淋巴细胞水平存在差异的原因可能是随疾病进展HBV在体内大量复制,可导致CD8+消耗性减少,造成其他指标降低。可与胡亚南等[11]的研究结果相互印证。
三组胃黏膜炎性病变程度存在明显差异,其中重度病变以肝炎后肝硬化组最为显著,表明随着疾病的进展胃黏膜炎性病变严重程度增加,此时T淋巴细胞水平也明显降低。与刘跃平[12]、杨善峰[13]等报道一致。分析原因如下:胃窦、胃底是HBV感染的多发部位,胃黏膜发生损伤后机体表现出的炎症状态会对胃底细胞造成损伤,且随着HBV复制的加剧,炎症反应加重,此时胃黏膜炎性病变程度加重,同时HBV大量复制也会导致T淋巴细胞水平降低[14-15]。
最后为明确T淋巴细胞水平与胃黏膜炎性病变程度间的关系,发现T淋巴细胞水平与胃黏膜炎性病变程度呈现出正相关,积极观察HB的T淋巴细胞水平可为HB病情及胃黏膜损伤的评估提供参照。

