MIPO技术与髓内钉固定对胫腓骨骨折患者HSS评分、疼痛介质及血清PINP、MMP-9水平的影响
何健,甄小伟
(合肥市滨湖医院骨科,安徽 合肥 230000)
胫腓骨在人体骨骼结构中的位置决定其发挥支撑身体的重要作用,且两骨骼位置较为接近,通常并发骨折,为临床常见骨折形式。相关调查[1-3]显示,胫腓骨骨折约占全身骨折的1/3。近年来,随着生物力学研究的不断深入,骨干骨折从坚强内固定模式逐渐向生物内固定模式过渡,即不再强调骨折坚强固定及骨片间加压,而是力求间接复位,恢复骨干轴线、长度及旋转对位,从而提供相对稳定的固定模式,核心在于保护骨折端局部血供,为骨折愈合提供良好生物学环境[4-5]。因此,胫腓骨骨折手术已由以往过分重视骨折复位转变为越来越重视软组织的保护,其中经皮微创接骨板(minimally invasive plate osteosynthesis,MIPO)技术、髓内钉固定从各种内固定技术中脱颖而出,而今此类技术已相当成熟[6-7]。本研究通过对比MIPO技术与髓内钉固定对胫腓骨骨折患者美国特种医院(hospital for special surgery,HSS)评分、疼痛介质及血清I型胶原氨基端延长肽(procollagen type 1 n-terminal propeptide,PINP)、基质金属蛋白酶-9(matrix metalloproteinase-9,MMP-9)水平的影响,为临床手术方式的选择提供参考。
1 资料与方法
1.1 一般资料
选取2016年1月至2020年1月合肥市滨湖医院70例胫腓骨骨折患者作为研究对象,根据治疗方式分为A组和B组,每组各35例。本研究经我院医学伦理委员会审核批准,两组年龄、性别、受伤至手术时间、骨折部位、AO骨折分型、致伤原因等一般资料比较,差异无统计学意义(P>0.05)。见表1。纳入标准:(1)均符合《骨与关节损伤》中胫腓骨骨折相关诊断标准[8],并经影像学检查确诊;(2)年龄≥16岁,且均为新鲜闭合骨折;(3)患者或其家属知情同意本研究,并自愿签署相关文件。排除标准:(1)合并肝、肾等重要脏器功能障碍者;(2)伴有心脑血管疾病者;(3)合并血液、免疫系统疾病者;(4)纳入研究前接受其它有关治疗,可能影响本研究观察指标者。
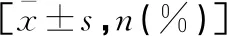
表1 两组患者一般资料比较
1.2 方法
1.2.1 手术方法 (1)A组行髓内钉固定:全身麻醉或连续腰硬联合麻醉,取仰卧位,常规消毒铺巾后,上止血带;于髌骨、胫骨关节中间作一长5 cm切口,逐层分离皮下肌肉组织、髌骨韧带,暴露骨折部位;根据患者骨折类型及程度选择合适交锁髓内钉,并于打入器辅助下固定近端骨折,近端髓腔中打入髓内钉;常规复位骨折部位,复位完成后固定远端髓内钉;C型臂机了解骨折复位情况及髓内钉是否合适;使用瞄准器于骨折远端固定两枚锁定钉,主钉头部连接打出器回敲髓内钉,保证与骨折端紧密连接;动力与静息交锁是由骨折具体类型确定,选择合适固定方式于骨折近端再次置入锁定螺钉两枚,再次以C型臂机透视确定骨折复位情况。(2)B组行MIPO技术:全身麻醉或连续腰硬联合麻醉,取仰卧位,常规消毒铺巾后,上止血带;选取锁定加压钢板(长度为骨折线长度的3倍或以上),骨折两端各作一小切口直至骨膜外,小切口稍宽于锁定加压钢板,并于两切口间打通骨膜表面软组织隧道,C型臂机监视下进行手法复位,若骨折复位困难,作一长2 cm左右小切口于骨折处,以细骨剥及点钳协助复位,C型臂机透视可见对位线良好后,置入锁定加压钢板,套筒拧入两端,C型臂机下观察骨折复位及钢板放置情况;复位良好后,采用点钳临时固定,于靠近骨折端皮肤表面作长约1 cm螺钉切口,拧入套筒,1枚拉力螺钉固定,C型臂机透视确保骨折对合情况,定位钻孔部位,并据此各取长约1 cm切口,间断置入锁定螺钉(避免连续使用3枚及以上锁定螺钉)。两组术后均予常规以抗感染药物治疗。
1.2.2 血清学指标检测 A组和B组均于空腹状态下抽取不同时间点5 mL肘静脉血,3 000 rpm离心10 min,采用酶联免疫吸附法测定血清前列腺素E2(prostaglandin E2,PGE2)、P物质(substance P,SP)、MMP-9水平;电化学发光免疫分析法检测PINP水平,试剂盒购自武汉赛培生物科技有限公司,操作严格按试剂盒说明书进行。
1.3 观察指标
(1)手术相关指标,包括手术时间、术中出血量、住院时间及骨折愈合时间;(2)疼痛介质:术前、术后1 d、3 d血清PGE2、SP水平;(3)术前、术后1周、6周、12周血清PINP、MMP-9水平;(4)膝关节功能:术前、术后3个月、6个月采用HSS评分进行评估,内容包括疼痛、功能、活动度、肌力、屈曲畸形等内容,由医院人员询问、观察患者恢复情况进行评价,分值越高,膝关节功能恢复越良好[9];(5)优良率:随访6个月,根据Johner-Wruhs 评价法中相关规定评价治疗效果[10],优为骨愈合良好,关节活动灵动,可正常活动,未见成角畸形,且无明显痛感;良为骨折愈合良好,关节活动度恢复至正常的75%,可正常行走,成角畸形不足5°,患者无痛感;可为骨折愈合良好,关节活动能力可达正常50%,轻微跛行,成角畸形为5°~20°,存在轻微痛感,但无感染发生;差为骨折延迟愈合或不愈合,关节活动度不足正常的50%,行走明显跛态且痛感明显,成角畸形>20°,有痛感且出现感染。优良率=(优+良)例数/总例数×100%;(6)术后并发症发生率,包括感染、畸形愈合、延迟愈合等;
1.4 统计学分析
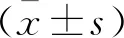
2 结果
2.1 两组患者手术相关指标比较
两组患者手术时间、住院时间比较,差异无统计学意义(P>0.05);A组术中出血量多于B组,骨折愈合时间短于B组,差异均有统计学意义(P<0.05)。见表2。
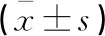
表2 两组患者手术相关指标比较
2.2 两组患者疼痛介质水平比较
两组术前、术后3 d血清PGE2、SP水平比较,差异无统计学意义(P>0.05);术后1 d,A组血清PGE2、SP水平高于B组,差异有统计学意义(P<0.05)。见表3。
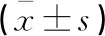
表3 两组患者疼痛介质水平比较
2.3 两组患者血清PINP、MMP-9水平比较
两组患者术前血清PINP、MMP-9水平比较,差异无统计学意义(P>0.05);术后1、6、12周,A组血清PINP水平高于B组,MMP-9水平低于B组,差异均有统计学意义(P<0.05)。见表4。
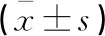
表4 两组血清PINP、MMP-9水平对比
2.4 两组患者手术前后漆关节功能比较
两组患者术前HSS评分比较,差异无统计学意义(P>0.05);术后3个月、6个月,A组患者HSS评分高于B组,差异有统计学意义(P<0.05)。见表5。
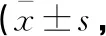
表5 两组患者手术前后漆关节功能比较分)
2.5 两组患者手术优良率比较
A组患者手术优良率高于B组,差异有统计学意义(P<0.05)。见表6。

表6 两组患者手术优良率比较[n(%)]
2.6 两组患者术后并发症发生率比较
两组患者术后并发症发生率比较,差异无统计学意义(P>0.05)。见表7。
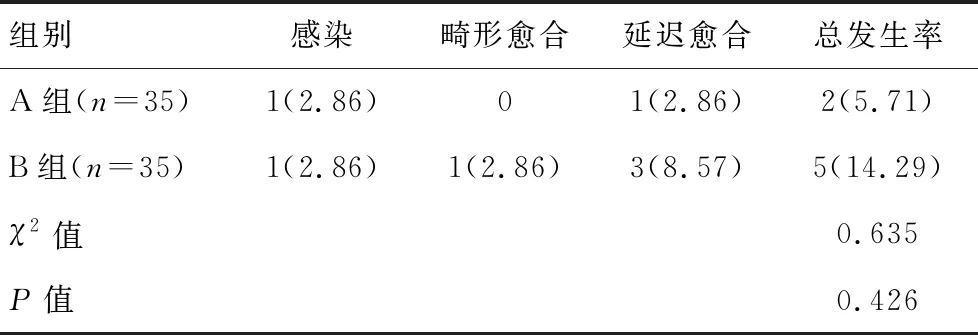
表7 两组术后并发症发生率比较[n(%)]
3 讨论
传统的骨折治疗原则是基于骨骼解剖结构重建及坚强内固定以确保骨折断端绝对稳定,最终达到骨折一期愈合,但需较为广泛的剥离软组织及骨膜,进一步破坏骨折局部本已损伤的血液供应,甚至丧失血供,增加并发症发生风险[11-13]。近年来,随着临床对骨折治疗观念的转变,胫腓骨骨折治疗已不再局限于实现骨折端牢固的内固定,而是尽量不破坏骨折端血运,以促进骨折愈合。因此,选择合适的内固定手术对胫腓骨骨折患者尤为关键。
MIPO技术与髓内钉固定均遵循生物学固定原则,前者优势在于:(1)创面小,恢复快;(2)手术视野清晰,不易出现血管神经并发症,安全性高[14]。后者优势则为:(1)髓内钉无需塑形,插入后机体力线即可得到有效恢复;(2)骨折部位距离髓内钉较远,骨与软组织之间无异物刺激,有助于关节活动及软组织滑动恢复[15],且相较于传统钢板内固定术,二者无需大量暴露骨折断端,减少了骨折部位软组织损伤,极大程度保护了骨折断端及其周围血供,为骨折愈合提供良好的生物学环境。本研究结果显示,A组术中出血量多于B组(P<0.05),提示髓内钉固定手术术中出血量相对较多,可能与髓内钉固定手术扩髓过程中,对皮质内侧血运破坏较大有关。此外,A组骨折愈合时间短于B组(P<0.05),术后6、12周HSS评分高于B组(P<0.05),随访6个月手术优良率高于B组(P<0.05),提示髓内钉固定治疗胫腓骨骨折患者,可有效促进骨折愈合,改善患者关节功能,手术效果较为显著。原因在于髓内钉属非坚定内固定,使得患者获得良好对线、对位同时,又可于术后早期进行功能锻炼,使得骨折断端存在微小活动,骨折端不断产生轴向应力刺激,为骨折愈合提供最佳生物力学环境,有助于骨折早期愈合[16];而MIPO技术术中C臂机多次使用,致使术者接受大量辐射,且该术式相较于直视下更易引起骨折断端对位及对线不佳。
本研究中,术后1 d,两组血清PGE2、SP水平明显升高,且A组高于B组(P<0.05)PGE2、SP为典型疼痛介质,可作用于外周伤害性感受器,引起末梢痛觉过敏。PGE2是由环氧合酶2催化花生四烯酸产生的疼痛介质,其高表达可致使机体痛觉阈值下降,加重患者主观疼痛感受[17]。SP是一种由脊神经节内神经细胞胞体合成的速激肽,可通过轴流转运到痛觉神经末梢,遭到损伤后由感觉神经末梢释放至周围组织,改变伤害性感受器周围化学环境,致使其兴奋性增加,从而降低疼痛阈值[18]。因此,MIPO技术治疗胫腓骨骨折患者,有助于减轻患者术后当天疼痛程度,原因可能与其手术用时短、手术切口小有关。骨折愈合是一个动态骨转换过程,研究[19]指出,骨代谢生化指标可反映骨折愈合过程中的骨转换状态。术后1、6、12周,A组血清PINP水平高于B组(P<0.05),MMP-9水平低于B组(P<0.05)。PINP是由I型胶原分子在细胞外裂解出N端前肽并释放入血液而产生,其在血清中的含量反映成骨合成骨胶原能力,受饮食及昼夜节律影响较小,为反映新骨形成的特异性敏感指标[20]。MMP-9属于IV型胶原酶,为破骨细胞的关键酶,可表示破骨细胞活性,在破骨细胞中呈特异性表达,可降解细胞外基质,在破骨细胞骨吸收中发挥重要作用[21]。髓内钉固定治疗胫腓骨骨折,可有效调节患者血清PINP、MMP-9水平,亦从血清层面进一步证实髓内钉固定有助于促进患者骨折愈合。
综上所述,MIPO技术、髓内钉固定对胫腓骨骨折患者均可取得一定效果,MIPO技术术中出血少,可有效减少疼痛介质释放,而髓内钉固定可促进骨折愈合,改善患者关节功能,效果更为显著,值得临床推广应用。

