腹膜后肾上腺外副神经节瘤与神经鞘瘤的临床及MRI 特征比较
史平安,杜松良,李 锐,李 萌,许 伟,李金锋
1 天津医院 内分泌科,天津 300211;2 解放军总医院第一医学中心 泌尿外科,北京 100853;3 解放军总医院第一医学中心 放射诊断科,北京 100853
原发性腹膜后肿瘤是一种起源于腹膜后但非腹膜后间隙主要脏器来源的肿瘤,相对少见,70%~80% 为恶性,占所有恶性肿瘤的0.1%~0.2%[1-2]。神经源性肿瘤占原发性腹膜后肿瘤的10%~20%,神经源性肿瘤可起源于神经鞘膜细胞(神经鞘瘤、神经纤维瘤、神经纤维瘤病)、神经节细胞(神经节细胞瘤、神经母细胞瘤)或副神经节细胞(副神经节细胞瘤、嗜铬细胞瘤)[3]。神经源性肿瘤通常位于椎旁区的交感神经节和肾上腺髓质或Zuckerkandl 器官(主动脉旁体)[4]。以往对于腹膜后副神经节瘤及神经鞘瘤的影像学表现主要采用CT 技术,且以单个病种的研究报道较多[5-6]。由于副神经节瘤的临床表现具有多样性及复杂性,术前准备及手术方案的制定不同于神经鞘瘤,因此术前区分两者具有重要的临床指导意义。本研究收集术后经病理证实的腹膜后非肾上腺来源的副神经节瘤37 例和神经鞘瘤17 例,并对两者临床特点及MRI 影像学表现进行分析,旨在提高对其诊断的准确率。
资料与方法
1 资料来源 搜集2016 年1 月-2020 年12 月解放军总医院第一医学中心经手术病理证实的腹膜后肾上腺外副神经节瘤37 例及神经鞘瘤17 例。副神经节瘤中男性19 例、女性18 例,年龄20~70(45.7 ± 13.3)岁。神经鞘瘤中男性2 例、女性15 例,年龄26~69(48.2 ± 14.6)岁。纳入标准:1)经手术病理诊断为腹膜后副神经节瘤和神经鞘瘤的患者;2) MRI 检查图像及临床资料完整;3)术前未进行任何治疗。排除标准:1)肾上腺来源的嗜铬细胞瘤;2) MRI 影像学资料不完整;3)无病理证实。
2 MRI检查方法 本研究采用GE 1.5T Signa HDXT、GE3.0T Signa EXCITE 或GE Discovery MR750 扫描仪,使用体部表面相控阵线圈,所有患者均采取仰卧位。常规MRI 检查序列包括快速自旋回波T2WI (TR/TE=1 000~20 000 ms/90~105 ms,层厚5.0 mm,层间距1 mm,FOV=36~44 cm,矩阵320 × 224);双回波同反相位T1WI{TR/TE=260 ms/[2 260/(2.2~ 2.5;5.5~ 5.8) ms,层厚5.0 mm,层间距1 mm,FOV=36~ 44 cm,矩阵320 × 224]};DWI(TR/TE=5 400 ms/36~40 ms,b值为800 s/mm2,5.0 mm,层间距1 mm,矩阵128 × 128);三维LAVA 预扫和动态增强扫描序列:TR/TE=2.8~3.9 ms/1.2~1.6 ms,层厚2.5~5.0 mm,FOV=34~40 cm,矩阵288 × 224。增强扫描(轴位、冠状位、矢状位)按照0.1 mmol/kg 经肘静脉注射对比剂(钆喷酸葡胺,德国拜耳先灵;或钆贝葡胺,上海博莱科信谊)。对比剂注射后立即注射20 mL氯化钠注射液。所有注射均用高压注射器完成,注射速率1.5~2.0 mL/s。对比剂注射后20~25 s行动脉期扫描,45~50 s 后行静脉期扫描,5~6 min 后行延迟期扫描。
3 影像学评估 所有图像传至GE ADW 4.6 图像后处理工作站。由两名放射科医师在未知病理结果的情况下分析病变以下表现:1) 病变的数目、形态、位置、边界、质地(囊实性/实性)、信号特点、强化方式,测量横轴面是上肿瘤的最大径、直径比(冠状位最大横径/纵径),并进行表观扩散系数(ADC) 值的测量,测量中避开囊变、出血、坏死和钙化区域。如两名医师有分歧经讨论后达成一致意见。2) 记录病变在T1WI 预扫图像上及动脉期的信号强度,并计算动脉期信号增强百分比(percentage arterial enhancement,PAE)。公式如下:PAE(%)=(SI动脉晚期-SI预扫描)/ SI预扫描×100%,SI 代表信号强度,按照计算值<1.3 为轻度强化,≥ 1.3 为中至明显强化。SI 测量时,感兴趣区(ROI)避开血管、出血、囊变和坏死,测量病灶区3~5 个ROI 的SI 值,计算平均SI 值。
4 统计学方法 采用SPSS20.0 和Graphpad5.0 软件进行统计学分析,计量资料以表示,正态分布数据进行独立t检验,非正态分布数据进行Mann-Whitney 检验。计数资料用百分比表示,采用χ2检验或Fisher 精确概率检验法。P<0.05 为差异有统计学意义。
结果
1 两组临床特点比较 在37 例副神经节瘤中,高血压21 例,其中8 例伴随嗜铬细胞瘤三联征;5 例以腹痛为首发症状;11 例无症状,其中10 例为查体偶然发现病变,1 例为腹部外伤后检查发现。12 例进行了血浆/尿甲氧基肾上腺素(metanephrines,MNs) 和甲氧基肾上腺素类(normetanephrines,NMNs) 检测,其中7 例出现升高,5 例在正常范围内。17 例行间碘卞胍(131IMIBG)显现,其中15 例阳性,2 例阴性。在17 例神经鞘瘤中,高血压2 例,15 例为偶然发现病变。血浆/尿MNs 和NMNs 检测以及131IMIBG 均为阴性。见表1。

表1 两组腹膜后肿瘤临床特征比较(n,%)Tab.1 Comparison of clinical characteristic of retroperitoneal tumors between the two groups (n,%)
2 腹膜后肾上腺外副神经节瘤MRI 表现 本组37 例腹膜后肾上腺外副神经节瘤,36 例单发,1 例多发,共38 个病灶。1 例出现椎体转移,1 例出现肺转移。大小范围为(横径 × 纵径)1.3 cm ×1.0 cm~ 10.1 cm × 13.9 cm,平均直 径(4.59 ±2.21) cm,直径比(冠状位最大横径/纵径)为0.895 ±0.25。腹主动脉右侧22 例,其中腹主动脉与下腔静脉间11 例,右肾上极水平5 例,右肾门水平3 例,右肾下极水平2 例,腹主动脉分叉处1 例;腹主动脉左侧15 例,其中左肾下极水平6 例,左肾门水平4 例,左肾上极水平4 例,腹主动脉分叉处1 例。病灶呈类圆形或椭圆形22 例,不规则形15 例;27 例边界清楚,10 例与周围结构分界不清。肿瘤呈囊实性20 例,实性为主17 例,4 例瘤体内或瘤周可见血管流空影或纡曲血管影,3 例出现液-液平面;在同反相位上,5 例反相位出现轻度信号降低,动态增强扫描后,动脉期中度至明显强化26 例,轻度强化11 例,实质期及延迟期持续性强化31 例,强化减低6 例(图1)。
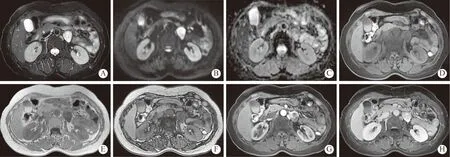
图1 左侧肾门水平腹主动脉旁副神经节瘤。患者女,50 岁,发作性高血压18 年,发作性心慌、大汗5 年A:轴位快速自旋回波T2 序列(FSE-T2WI)上病变呈稍高信号,其内可见局部高信号;B:DWI 上病变呈明显高信号,尤其是周边呈晕环征高信号;C:ADC 图病变部分呈低信号;D:预扫描(pre-LAVA)上病变呈稍低信号;同相位(E)和反相位(F):反相位病变未见明确信号降低;G、H:动脉期呈明显不均匀强化,延迟期病变部分有廓清,内部可见无强化囊变及坏死区Fig.1 A-50-year-old female patient with para-aortic retroperitoneal paraganglioma at the level of left side of the renal hilum.She had paroxysmal hypertension for 18 years,palpitation and sweating for 5 years A:On axial FSE-T2WI,the lesion showed slight hyperintersity and the intratumoral regions exhibited local hyperintensity;B:On DWI,the lesion demonstrated obvious hyperintensity,especially the peripheral regions presented as ring-shaped hyperintensity;C:hypointensity on ADC maps;D:The lesion showed slight hypointensity on pre-scanned imaging.There was no obvious signal drop inside the lesion on in-phase (E) or out-phase imaging (F);G and H:In arterial phase,the lesion presented as obviously uneven enhancement and demonstrated“wash-out”in the delayed phase.The center showed no enhancement of the cystic and necrotic regions
3 腹膜后神经鞘瘤MRI 表现 本组17 例腹膜后肾上腺外副神经节瘤均为单发,无转移和复发。大小范围为(横径 × 纵径)2.2 cm × 1.3 cm~5.9 cm ×4.8 cm,平均直径(3.80 ± 1.24) cm,直径比(冠状位最大横径/纵径)为0.816 ± 0.19。腹主动脉左侧8 例,其中左肾下极水平3 例,左肾门水平3 例,左肾上极水平2 例;腹主动脉右侧7 例,右肾上极水平2 例,右肾门水平4 例,右肾下极水平1 例;盆腔骶前区2 例。病灶呈类圆形或椭圆形14 例,不规则形3 例;15 例边界清楚,2 例与周围结构分界不清。肿瘤呈囊实性9 例,实性为主8 例,动态增强扫描后,动脉期中度至明显强化5 例,轻度强化12 例,实质期及延迟期持续性强化17 例,无强化减低(图2)。
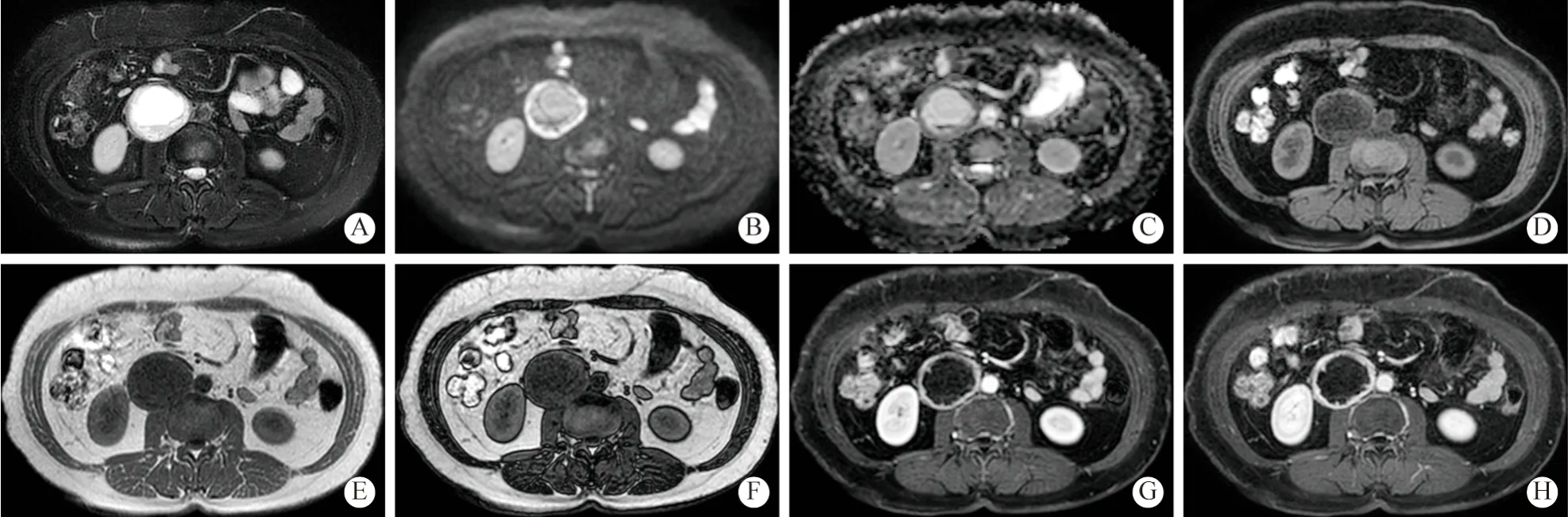
图2 右侧腹膜后脊柱旁肾静脉下方神经鞘瘤。患者女,50 岁,高血压15 年,体检发现右侧腹膜后病变A:轴位快速自旋回波T2 序列(FSE-T2WI)上呈等及长T2 信号;B:DWI 上病变呈环形稍高信号,内部呈低信号;C:ADC 图环形稍低信号;D:预扫描(pre-LAVA)上病变呈低信号;同相位(E)和反相位(F):反相位上病变内部未见减低;G、H:动脉期呈轻度环形强化,延迟期病变持续强化,内部未见强化Fig.2 A-50-year-old female with para-vertebral retroperitoneal schwannoma at the level of right side of inferior renal vein.She had hypertension for 15 years.Physical examination revealed retroperitoneal lesion A:On axial FSE-T2WI,the lesion showed iso-to hyper-intensity;B:On DWI,the lesion demonstrated obviously ring hyperintensity,and hypointensity inside the lesion;C:Ring hypointensity on ADC maps;D:The lesion showed slight hypointensity on pre-scanned imaging.In-phase (E) and out-phase imaging (F) showed that there was no signal drop inside the lesion on out-of-phase imaging.In arterial phase (G),the lesion presented as slightly enhancement.In the delayed phase (H),the tumors presented as progressive enhancement.The center exhibited no enhancement of the cystic regions
4 两组图像特征比较 腹膜后肾上腺外副神经节瘤与神经鞘瘤在MRI 上,病灶位置、大小、直径比、边界、形态、质地、平均ADC 值及T1WI 上信号强度等差异无统计学意义(P>0.05);而动脉期的强化程度及动脉期信号增强百分比两者差异有统计学意义(P<0.05)(表2)。
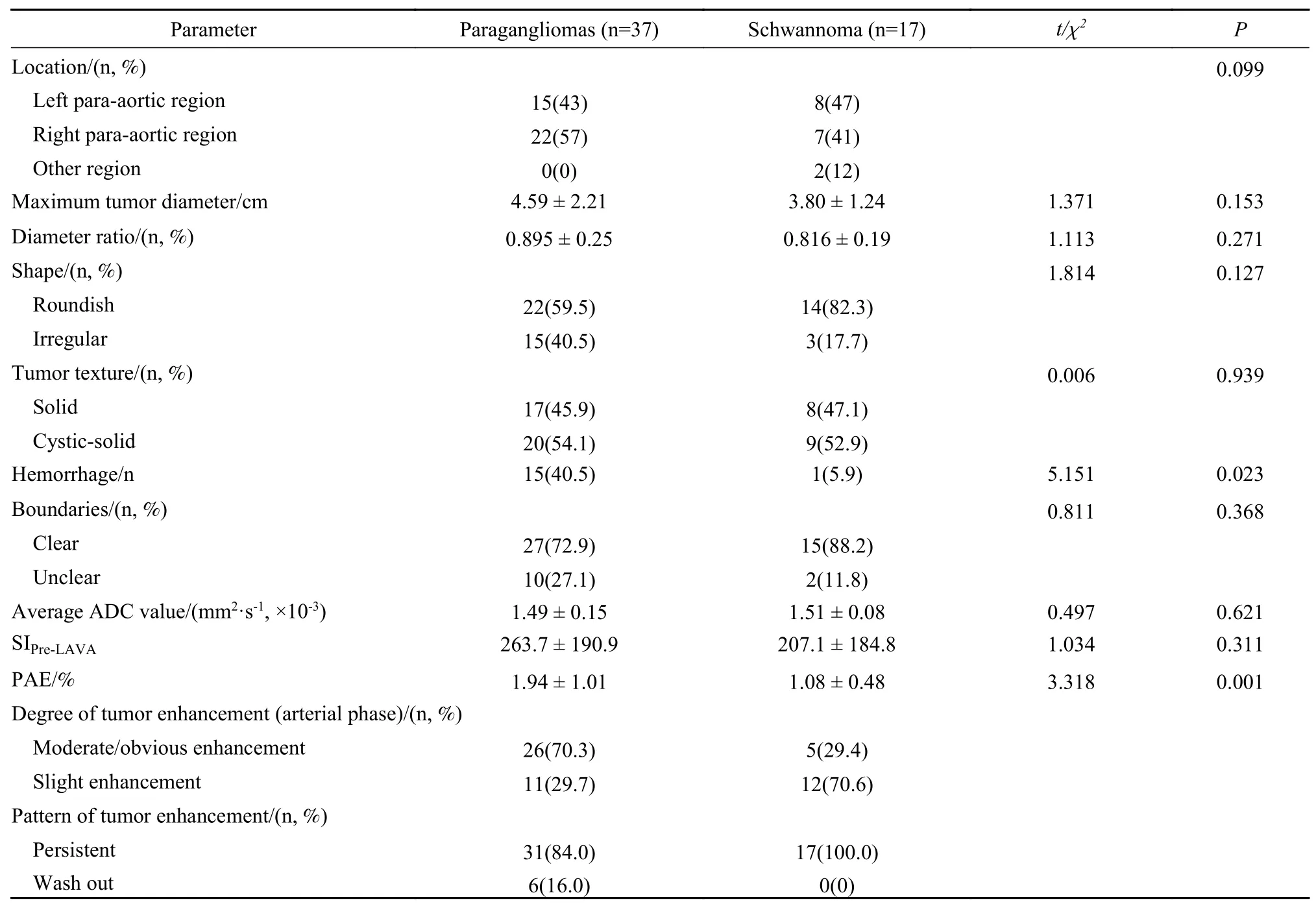
表2 腹膜后肾上腺外副神经节瘤与神经鞘瘤MRI 特点比较Tab.2 Comparison of MRI characteristics between retroperitoneal extra-drenal paraganglioma and schwannoma
讨论
1 腹膜后肾上腺外副神经节瘤和神经鞘瘤的临床特征 腹膜后副神经节瘤是较少见的腹膜后肿瘤,需要与腹膜后神经鞘瘤相鉴别[3]。两者均可位于椎旁区的交感神经节和肾上腺髓质或Zuckerkandl器官(主动脉旁体)。神经鞘瘤起源于施万细胞的良性肿瘤,临床上通常无症状,多为偶然发现,实验室检查多无特征性表现[7]。腹膜后肾上腺外副神经节瘤较为少见,常可局限于腹膜后,其前来就诊的原因包括体检偶然发现、肿瘤对周围组织或器官压迫症状以及儿茶酚胺类物质分泌过多引起的临床症状[8]。大多数无功能的副神经节瘤无临床表现,然而有些患者在应激状态下(如外伤、外科手术、情绪波动等) 可引起心律失常和恶性高血压,这些肿瘤在临床上称为“寂静性瘤”。可能的原因是部分肿瘤并非是完全无功能性(隐匿性),而是由于肿瘤分泌低下,儿茶酚胺类物质在血浆中半衰期短,术前无法检测到[9]。也有研究认为,对于寂静瘤肿瘤内部存在相关激素类物质的自身代谢机制,导致有活性的物质不能释放入血[10]。本组37 例副神经节瘤患者,术前有12 例检测血、尿儿茶酚胺及其代谢产物浓度,发现其中7 例MNs 和NMNs 升高,另外5 例MNs 和NMNs 在正常范围内。测定血浆或尿MNs 和NMNs 水平对于诊断副神经节瘤具有较高的敏感度,但出现假阳性率也较高[11-12]。因此,在临床上应排除其他干扰因素多次检测。
2 腹膜后副神经节瘤和神经鞘瘤的常规MRI 表现比较 影像学检查是术前发现和诊断腹膜后肿瘤的最重要手段。有研究表明,MRI 在显示和诊断肾上腺外副神经节瘤方面优于CT[13]。笔者对腹膜后肾上腺外副神经节瘤和神经鞘瘤的MRI 特点总结如下。1)位置:本组病例中副神经节瘤多达75.7%病变位于腹主动脉旁,以双肾水平最为常见,这与文献报道一致[14-15]。而神经鞘瘤多位于脊柱旁,少见部位为盆腔骶前区、邻近肾和腹壁。本组病例中2 例位于盆腔骶前区。既往研究表明,神经鞘瘤常沿椎间孔生长,呈“哑铃状”表现,是神经鞘瘤比较特征性的表现[16]。我们的病例中未发现有椎间孔扩大,这可能与我们病例数相对少有关。2)形态、数目、大小及边界:副神经节瘤和神经鞘瘤多表现为类圆形或椭圆形的肿块(上下径线 > 左右径线),也可表现为不规则形,边界清楚,包膜完整。副神经节瘤单发常见,也可以多发,而神经鞘瘤多单发。副神经节瘤通常直径较大,本组病例中大于5 cm 者17 例,而神经鞘瘤大于5 cm 仅5 例。3) 信号特点:副神经节瘤通常在T2WI 上描述为高信号的肿块或脂肪抑制后表现为“灯泡征”,用于与其他肿瘤鉴别。文献报道该特征特异性和敏感度不高,容易将其他肿瘤误诊为副神经节瘤[17]。而神经鞘瘤表现为T1WI 低信号,T2WI 高信号,也不具有特征性。副神经节瘤和神经鞘瘤均可出现囊性变、坏死和出血,使得其信号混杂不均。两者囊变的病理基础不完全一致,前者是肿瘤内部出血液化形成的纤维囊,而后者是由于肿瘤内部血供不足引起的继发性改变。有研究表明,副神经节瘤的信号均匀与否与肿瘤的大小有一定关系[18]。肿瘤较小时,信号多较为均匀,随着肿瘤体积的增大,肿瘤的血供不足或出现血管变性,使得肿瘤内部出现坏死、囊变等。此外,本组副神经节瘤的病例中,3 例内部出血液-液平面、4 例瘤体内或瘤周可见血管流空影或纡曲血管影,而在神经鞘瘤中均未见该征象。笔者认为这两个征象对鉴别两者有一定提示意义。4)DWI 及ADC:两者在DWI 多表现为高信号,以周边高信号为主(表现为晕环征),ADC 值大多数出现降低,提示两者均可以有扩散受限。但我们测量两者的ADC 平均值,发现两者之间无差异,表明表观扩散系数(ADC)值不能作为鉴别两者的依据,这与文献报道一致[19]。
3 腹膜后副神经节瘤和神经鞘瘤的动态增强MRI 表现比较 增强扫描后两者在影像学上表现差异与病理组织学有关[20]。副神经节瘤血供丰富,病理证实在其细胞团之间有丰富的血窦,周边有粗大的滋养血管,使得绝大多数病例动脉期呈中度至明显强化,强化幅度可能与血管相当,静脉期及延迟期呈渐进性强化或“廓清”;然而有少数副神经节瘤动脉期呈轻度强化,静脉期及延迟期呈持续性强化,此类强化方式与神经鞘瘤鉴别困难,此时应结合临床表现及实验室检查[21]。而神经鞘瘤由Antoni A 区和Antoni B 区组成,血管壁较厚,且瘤内大量的黏液基质和纤维结构,使得动脉期表现轻至中度强化,静脉期及延迟期渐进性强化。此外,在增强扫描后副神经节瘤内部或周围可见纡曲增粗的血管,本组病例中有4 例,与文献报道一致[22]。而神经鞘瘤均未见纡曲增粗的血管,因此病变内部或周围可见纡曲增粗的血管对鉴别两者有一定意义。此外,应仔细观察有无多发副神经节瘤,对诊断也有提示意义。
本组17 例神经鞘瘤,术前MRI 有3 例由于动脉期强化明显,诊断为副神经节瘤,1 例由于T2WI 病灶中心呈片状低信号,表现为“漩涡征”,增强扫描动脉期轻度强化,静脉期和延迟期可见肿瘤内结节状中度延迟强化,术前诊断为节细胞神经瘤。37 例副神经节瘤中,术前MRI 有3 例由于动脉期强化不明显,静脉期及延迟期呈持续性强化,诊断为神经鞘瘤。1 例T1WI 和T2WI 信号均匀,DWI 呈明显高信号,增强扫描动脉期明显强化,静脉期和延迟期持续强化,术前诊断为Castleman 病。
本研究尚有一些不足之处:1)本研究是回顾性的病例分析,样本量相对小,不能反映实际的发病率;2) 我们采用三种不同的MRI 扫描机型,对ADC 的测量值和信号强度的测量值可能会有一定影响;3)由于本身发病率低,本研究没有对良恶性副神经节瘤进行区分,今后尚需积累病例进一步研究。
综上所述,腹膜后肾上腺外副神经节瘤和神经鞘瘤的MRI 表现各自有一定的特征,尤其是动脉期的强化特点对鉴别两者具有重要的价值,结合临床表现及实验室检查有助于区分两者。当高度怀疑副神经节瘤时,术前应做充分的准备,以降低围术期死亡风险。

