脑脊液ET- 1、BDNF 和NSE 水平对脑出血破入脑室患者神经功能恢复的预测价值
虞欢东 何华锋
高血压脑出血破入脑室是临床高血压患者最为严重的并发症[1-2]。临床上早期给予积极有效的干预治疗后,多数患者病情可得到良好控制,但仍有部分患者遗留神经功能障碍,导致患者生活质量低下及家庭负担增加[3]。因此,早期有效评估病情及神经功能恢复情况以指导临床工作意义重大。有研究表明,高血压脑出血患者血清内皮素-1(endothelin-1,ET-1)水平升高,且与病情严重程度相关[4]。相关研究指出,高血压脑出血患者血清脑源性神经营养因子(brain-derived neurotrophic factor,BDNF)水平呈降低趋势[5]。另有研究报道,神经元特异性烯醇化酶(neuron specific enolase,NSE)在高血压脑出血患者病情进展中发挥重要作用[6]。本研究探讨脑脊液ET-1、BDNF、NSE 水平对高血压脑出血破入脑室患者神经功能恢复的预测价值,现将结果报道如下。
1 对象和方法
1.1 对象 选择2018年1月至2020年12月浙江中医药大学附属江南医院收治的高血压脑出血破入脑室患者132 例,其中男92 例,女40 例,年龄41~76(58.96±10.23)岁。根据治疗后随访3 个月美国国立卫生研究院卒中量表评分(National Institutes of Health Stroke Scale,NIHSS)[7]将患者分为恢复良好组(NIHSS 评分较入院时下降≥45%)与恢复不良组(NIHSS 评分较入院时下降<45%或死亡)[8];恢复良好组71 例,男53 例,女18 例,年龄41~65(56.02±9.38)岁;恢复不良组61 例,男39 例,女22 例,年龄51~76(62.38±10.31)岁。恢复良好组年龄小于恢复不良组,差异有统计学意义(P<0.05)。两组患者性别比较差异无统计学意义(P>0.05)。纳入标准:(1)均符合高血压脑出血临床诊断标准[9],且经头颅CT 或MRI 检查等确诊,并显示破入脑室;(2)初次发病,发病至入院时间<24 h;(3)入院血压>140/90 mmHg;(4)入院后均实施手术治疗(脑内血肿清除术+ 脑室外引流术)。排除标准:(1)因创伤、动脉瘤、脑血管畸形等原因导致脑出血;(2)伴有脑疝、脑干出血或既往脑卒中病史、颅脑手术史、神经功能缺陷等;(3)心、肝、肾严重功能障碍或恶性肿瘤、血液系统疾病、感染性疾病;(4)伴有继发高血压病;(5)凝血功能障碍或长期使用抗血小板聚集、抗凝药物等。本研究经医院医学伦理委员会审批(批准文号:2017-1209),患者或家属均签署知情同意书。
1.2 方法
1.2.1 一般资料收集 收集两组患者发病至入院时间、血肿量、收缩压、舒张压、出血部位、格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分[10]、出血部位、改良Graeb 评分[11]等一般资料。
1.2.2 治疗方法 患者入院后均采取脑内血肿清除术+ 脑室外引流术治疗,术后给予甘露醇(山东齐都药业有限公司,批号:20171216、20190508,规格:250 mL/ 瓶)常规脱水降颅内压、神经节苷脂(齐鲁制药有限公司,批号:20171128、20190624,规格:2 mL/ 支)营养脑神经、依达拉奉(南京先声东元制药有限公司,批号:20171205、20191108,规格:5 mL/支)清除自由基、控制血压及维持水电解质平衡等。
1.2.3 脑脊液ET-1、BDNF、NSE 水平检测 入院行头颅CT 检查后,行腰椎穿刺,抽取脑脊液4 mL,常规离心,取上清液,采用放射免疫法检测脑脊液ET-1 水平(试剂盒购自上海信帆生物科技有限公司,批号:RIA-53,规格:100T)。采用酶联免疫吸附试验检测脑脊液BDNF、NSE 水平(BDNF 酶联免疫分析试剂盒购自上海研伴实业有限公司,批号:YB-E10010,规格:96T;NSE 酶联免疫检测试剂盒购自上海研尊生物科技有限公司,批号:YZH964313,规格:96T)。
1.2.4 随访方法 患者治疗后均随访3 个月,评估神经功能恢复情况,并分析患者性别、年龄、发病至入院时间、血肿量、收缩压、舒张压、出血部位、GCS评分、改良Graeb 评分以及入院时脑脊液ET-1、BDNF、NSE 水平与患者神经功能恢复的关系。
1.3 统计学处理 采用SPSS 26.0 统计软件,计量资料以表示,组间比较采用两独立样本t 检验;计数资料组间比较采用χ2检验。采用多因素logistic回归分析入院时脑脊液ET-1、BDNF、NSE 水平与患者神经功能恢复的关系;采用ROC 曲线分析入院时脑脊液ET-1、BDNF、NSE 水平对高血压脑出血破入脑室患者神经功能恢复的预测价值,确定最佳截断值、灵敏度、特异度。P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料及入院时脑脊液ET-1、BDNF、NSE 水平比较 见表1。
由表1 可见,恢复不良组血肿量、收缩压、舒张压、改良Graeb 评分、脑脊液ET-1 水平及NSE 水平均大于恢复良好组,发病至入院时间长于恢复良好组,GCS 评分、脑脊液BDNF 水平均低于恢复良好组,差异均有统计学意义(均P<0.05)。
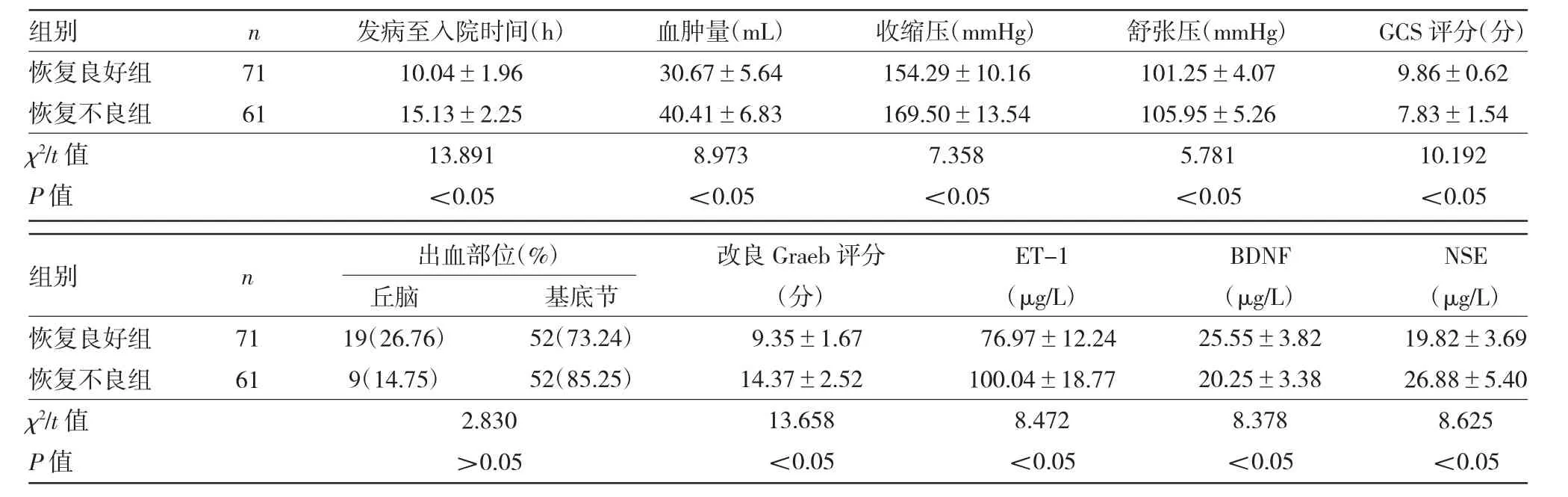
表1 两组一般资料及入院时脑脊液ET-1、BDNF、NSE 水平比较
2.2 脑脊液ET-1、BDNF、NSE 水平与高血压脑出血破入脑室患者神经功能恢复不良的logistic 分析 见表2。
由表2 可见,校正年龄、发病至入院时间、血肿量、收缩压、舒张压、入院时GCS 评分、入院时改良Graeb 评分后进行多因素logistic 分析表明,脑脊液ET-1、NSE 水平升高均是高血压脑出血破入脑室患者神经功能恢复不良的独立危险因素(均P<0.05),BDNF 水平升高是其保护因素(P<0.05)。
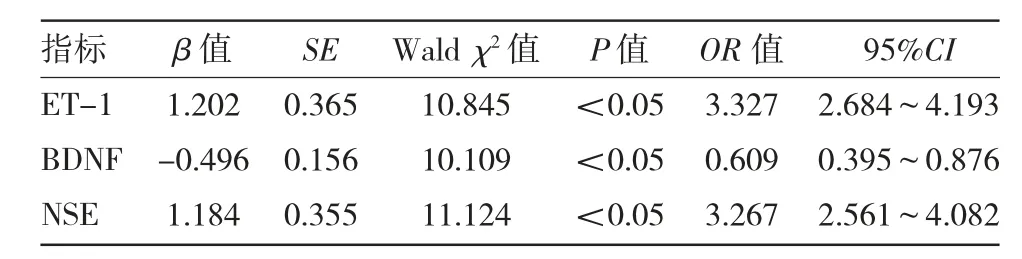
表2 脑脊液ET-1、BDNF、NSE 水平与高血压脑出血破入脑室患者神经功能恢复不良的logistic 分析
2.3 脑脊液ET-1、BDNF、NSE 单项及联合检测预测高血压脑出血破入脑室患者神经功能恢复不良的分析 见表3。
由表3 可见,脑脊液ET-1、BDNF、NSE 指标联合检测预测高血压脑出血破入脑室患者神经功能恢复不良的灵敏度与AUC 均高于各项指标单独检测比较,差异均有统计学意义(均P<0.05),联合检测的特异度与各指标单独检测比较差异均无统计学意义(均P>0.05)。

表3 脑脊液ET-1、BDNF、NSE 单项及联合检测预测高血压脑出血破入脑室患者神经功能恢复不良的分析
3 讨论
高血压脑出血是临床常见的出血性脑血管疾病,高血压控制不佳是其主要病因,可由情绪激动、用力排便或过度劳累等因素诱发,病情危急,致残率、致死率较高[12]。若高血压脑出血破入脑室,则可引起第三、四脑室或侧脑室铸形,加重脑损伤,预后较差。近年来,血肿清除术、脑室外引流术是临床治疗高血压脑出血破入脑室患者的常见方案,可有效挽救患者生命,降低致残率,但亦有部分患者神经功能恢复不佳,导致其生活质量明显降低[13]。本研究中,132 例高血压脑出血破入脑室患者治疗后随访3个月内的神经功能恢复不良率为46.21%,与王如海等[14]研究中的预后不良率51.21%相接近,证实了高血压脑出血破入脑室患者治疗后存在较高的神经功能障碍的风险。因此,积极探索能够良好预测高血压脑出血破入脑室患者神经功能恢复情况的相关指标为临床制定合理的治疗方案提供指导很有必要,已成为临床研究的重点之一。
ET-1 具有收缩血管的作用,且作用强烈、持久。有研究报道,脑脊液ET-1 水平与高血压脑出血患者病情严重程度存在一定的关联[15]。本研究结果发现,恢复不良组入院时脑脊液ET-1 水平较恢复良好组高,且经logistic 回归分析显示,待校正年龄、发病至入院时间、血肿量、血压等后,ET-1、NSE 水平升高是高血压脑出血破入脑室患者神经功能恢复不良的危险因素。当高血压脑出血破入脑室发生后,中枢神经系统内皮大量合成及释放ET-1 入脑脊液中,其对脑血管的强烈收缩作用可导致脑出血后水肿,继而出现脑组织继发性损伤,加重神经功能缺损[16];另外,ET-1 具有正性肌力的作用,能够直接作用于脑血管而引起局部血管收缩与血压升高,进一步推动高血压脑出血进展,加重患者病情[17]。相关研究表明,高血压脑出血患者血浆及脑脊液中ET-1水平均异常升高,且随着病情的加重而增高[18],证实了脑脊液ET-1 水平变化与高血压脑出血患者病情严重程度有关。脑脊液ET-1 水平越高,则病情愈重,预后越差,且其对脑血管的强烈收缩作用可加重脑组织损伤,进而影响神经功能修复。相关研究报道,高血压脑出血预后良好者的血清ET-1 水平低于预后不良者[19],表明ET-1 水平与患者预后存在一定的关系。
BDNF 属于神经营养因子,多存在于大脑海马以及皮质区域,其与特定受体相结合后可促进神经系统发育以及神经元细胞的再生与修复,相关研究表明,BDNF 在脑出血中表达减少,可对病情进展及预后进行判断[20]。本研究结果发现,恢复不良组入院时脑脊液BDNF 水平较恢复良好组低,且logistic 回归分析表明BDNF 水平升高是高血压脑出血破入脑室患者神经功能恢复的保护因素。高血压脑出血破入脑室后,脑神经细胞坏死,则对BDNF 的消耗增多,机体内源性应激补充机制未能及时启动,则可导致BDNF 减少[21]。而BDNF 可营养及保护神经,能够促进神经元及时再生及修复,减少神经细胞凋亡,若其水平降低,则修复作用减弱,不利于神经功能恢复,预后不佳[22]。
NSE 主要存在于神经元以及神经内分泌细胞中,能够对神经元受损情况进行特异性反映,多认为其是反映脑损伤的一个较为敏感的指标,已有研究指出,高血压脑出血患者血清NSE 水平升高,可作为病情评估的指标[23]。本研究中,恢复不良组入院时脑脊液NSE 水平较恢复良好组高,且logistic 回归分析显示ET-1、NSE 水平升高是高血压脑出血破入脑室患者神经功能恢复不良的危险因素。高血压脑出血破入脑室后,脑组织损伤可导致NSE 释放入脑脊液中,脑脊液NSE 水平进而上升,而NSE 水平上升可加重对脑组织功能的损坏,促进神经纤维细胞凋亡等,则可促进神经功能缺损加重[24]。已有研究报道,血清NSE 水平与脑损伤程度关系密切[25]。另有研究报道,脑卒中患者认知功能障碍越重,其血清NSE 水平越高[26],表明NSE 水平变化情况与脑出血患者预后相关。因此,脑脊液NSE 水平越高,则患者神经功能恢复不良的风险越高。
本研究结果还发现,入院时脑脊液ET-1、BDNF、NSE 水平均对高血压脑出血破入脑室患者神经功能恢复不良具有较高的预测价值,且三者联合检测的AUC 较各项指标单独检测时更高,提示临床上可通过对脑脊液ET-1、BDNF、NSE 水平的联合检测对高血压脑出血破入脑室患者神经功能恢复情况进行良好预测。因此,临床上可将脑脊液ET-1、BDNF、NSE 水平作为早期评估神经功能恢复的参考依据,从而能够帮助临床工作者制定有效的治疗方案以促进患者神经功能改善。