帕金森病患者睡眠障碍与抑郁焦虑和生活质量的相关性
金莹 李凯 李淑华 刘慧菁 苏闻 陈海波 蔡晓杰
帕金森病(Parkinson disease,PD)是中老年人常见的中枢神经系统退行性疾病,主要表现为静止性震颤、运动迟缓、肌强直和姿势步态异常等典型的运动症状[1]。除运动功能障碍外,大部分PD患者还合并不同程度抑郁、焦虑及睡眠障碍等非运动症状[2];其中,睡眠障碍是最常见的PD非运动症状之一,并且被认为是影响患者生活质量独立的预测因素[3]。本研究针对2019年3月至2019年6月就诊于作者医院神经内科门诊的100例PD患者进行调查分析,利用PDSS-2量表了解PD患者睡眠障碍情况,并进一步分析PD睡眠障碍与抑郁、焦虑及生活质量的相关性。
1 对象和方法
1.1 观察对象连续选取2019年3月至2019年6月在北京医院神经内科帕金森病门诊就诊的PD患者100例,其中男46例(46%),女54例(54%),男女比为1∶1.17;年龄44~83岁,年龄中位数(四分位数)为68.0(63.0,75.0)岁;病程0.9~17.3年,病程中位数(四分位数)为4.1(1.9,8.4)年;受教育程度6~16年,受教育程度中位数(四分位数)为12.0(9.8,16.0)年;首发症状震颤型57例(57%),强直少动型43例(43%)。纳入标准为:(1)符合中华医学会神经病学分会帕金森病及运动障碍学组的中国帕金森病诊断标准(2016版)[4]。(2)PD入选患者受教育程度在小学及以上,能独立完成问卷调查;(3)患者能够提供问卷调查所需要的一般临床资料(包括:性别、年龄、受教育程度、病程、首发症状等)并自愿配合完成相关量表评测;(4)患者同意本次研究并签署知情同意书。排除标准为:(1)存在语言障碍、构音障碍、聋哑、严重认知障碍、情感无法正常表达或伴其他精神疾病等影响评测的PD患者;(2)拒绝签署知情同意书的PD患者。
本研究获得医院伦理委员会批准(2019BJYYEC-034-01)。100例PD患者均知情同意并签署知情同意书。
1.2 方法收集并记录PD患者的一般资料,包括性别、年龄、受教育程度,以及病程、首发症状等资料,录入格式化的病历报告表。在PD门诊随诊时由神经内科专业技师对患者完成以下测评。
1.2.1PD患者疾病严重程度分期的测评:应用PD Hoehn & Yahr(H-Y)分期量表[5]测评患者运动症状。根据帕金森病患者临床症状和严重程度的不同,将H-Y分期分为Ⅰ~Ⅴ期,Ⅰ期为单侧患病;Ⅱ期为双侧患病,未损害平衡;Ⅲ期为双侧患病,有姿势平衡障碍,后拉试验阳性;Ⅳ期为严重残疾,仍可独自站立或行走;Ⅴ期为不能起床,或生活在轮椅上。
1.2.2睡眠障碍的测评:应用帕金森病睡眠量表-2(PDSS-2)[6]评价入组患者的睡眠情况,共15个问题,评分为0分(从不)~4分(总是),总分为0~60分。PDSS-2总评分≥12分判定为睡眠障碍。根据是否存在睡眠障碍,将患者分为睡眠障碍组和无睡眠障碍两组。
1.2.3PD患者抑郁、焦虑及生活质量的评估:应用贝克抑郁自评量表(Beck depression inventory,BDI)[7]评价患者抑郁状态,该版本有21个“症状-态度类别”,对每个类别的描述分为四级,按其所显示的抑郁症状严重程度排列,从无到极重,级别赋值为0~3分。总分为0~63分。BDI总分<10分无抑郁症状,10分≤总分≤15分存在轻度抑郁,15分<总分≤25分存在明显抑郁,总分>25分存在严重抑郁。
应用广泛性焦虑障碍量表(generalized anxiety disorder,GAD-7)[8]评价患者焦虑症状,该量表包括有7项不同的焦虑症状,每项症状的描述分为四级,按照症状的严重程度,从0分(完全不会)至3分(几乎每天),总分为0~21分。GAD-7总分≥5分作为焦虑阳性的判断标准,总分<5分为没有焦虑症状;5分≤总分<10分为轻度焦虑;10分≤总分<15分为中度焦虑;总分≥15分为重度焦虑。
应用8项帕金森病调查表[9](8-item Parkinson’s disease questionnaire,PDQ-8)评价患者的生活质量,其内容仅包含8个维度,每个维度均来自PDQ-39各维度中校正项相关系数最高的条目。8个维度分别为“在公共场所行走有困难”“替自己穿衣有困难”“感到抑郁”“觉得疾病导致家庭关系出现问题”“注意力难以集中”“感到难以和别人沟通”“觉得肌肉抽筋或痉挛”“在公共场合因为得病感到难为情”。每个维度的评分为5级评定法,程度从0分(从来没有)至4分(总是如此或完全不能做),总分为0~32分,总评分越高生活质量越差。
1.3 统计学处理所有数据采用SPSS 23.0软件进行分析。Kolmogorov-Smirnov检验结果显示所有数据均为非正态分布。抑郁、焦虑症状评分为计量资料,采用中位数(四分位数)〔M(Q1,Q3)〕表示,组间比较采用秩和检验;性别比例及首发症状比例等为计数资料,用例(n)或%表示,组间比较采用卡方检验。单因素分析采用Spearman相关性分析,分析PD患者PDSS-2总评分与人口学资料、病程、首发症状、H-Y分期、BDI总评分、GAD-7总评分和PDQ-8总评分的相关性;PDSS-2总评分与PDQ-8各维度评分间的相关性。多因素分析采用多重线性回归分析,结合单因素分析结果,应用步进法分析自变量与因变量(PDSS-2评分)之间是否存在线性关系。以P<0.05为差异有统计学意义。
2 结果
2.1 PD睡眠障碍发生率100例PD患者中,PDSS-2量表评分为0~43分〔中位数(四分位数)为11.0(4.3,17.0)分〕;PDSS-2总评分≥12分者46例,睡眠障碍发生率为46%,评分为12~43分〔中位数(四分位数)为18.0(14.0,24.0)分〕。其中,女性患者30例(65.2%)约为男性患者〔16例(34.8%)〕的2倍,女性患者睡眠障碍发生率显著高于男性(χ2=4.315,P=0.038);首发症状震颤型与强直少动型之间差异无统计学意义(χ2=0.809,P=0.368)。
100例PD患者中,H-Y分期中位数(四分位数)为2.0(1.0,3.0)期,其中Ⅰ期39例、Ⅱ期23例、Ⅲ期32例、Ⅳ期4例、Ⅴ期2例,各期患者睡眠障碍发生率分别为Ⅰ期25.6%(10例)、Ⅱ期39.1%(9例)、Ⅲ期65.6%(21例)、Ⅳ期100.0%(4例)和Ⅴ期100%(2例)。因Ⅳ期、Ⅴ期例数少而未行统计分析。
2.2 PD患者睡眠障碍的相关性分析
2.2.1PD患者睡眠障碍与各因素之间的单因素相关性分析:以PDSS-2总评分为因变量,年龄、受教育时间、病程、H-Y分期、BDI总评分、GAD-7总评分、PDQ-8总评分为自变量,进行Spearman相关性分析,结果显示PDSS-2总评分与病程、H-Y分期、BDI总评分、GAD-7总评分、PDQ-8总评分呈正相关(均P<0.001)。具体见表1。
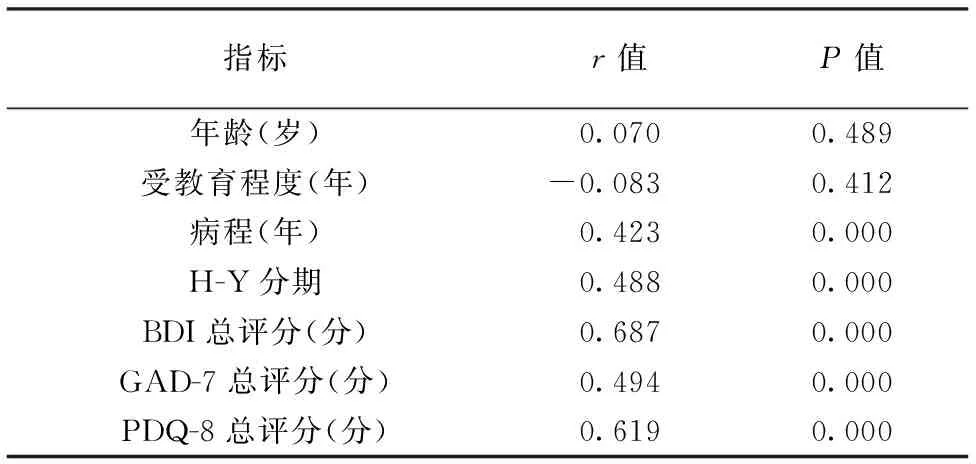
表1 PD患者PDSS-2总评分与各因素的单因素相关性分析
2.2.2PD患者睡眠障碍的多因素分析:将PDSS-2总评分作为因变量,单因素分析中PDSS-2总评分与各因素之间相关性分析结果有统计学意义的指标(包括病程、H-Y分期、BDI总评分、GAD-7总评分、PDQ-8总评分)作为自变量,同时纳入多重线性回归分析,最终进入主效应模型的变量为BDI总评分(P<0.05)、H-Y分期(P<0.05),结果表明BDI总分和H-Y分期是PD相关睡眠障碍的危险因素。具体见表2。
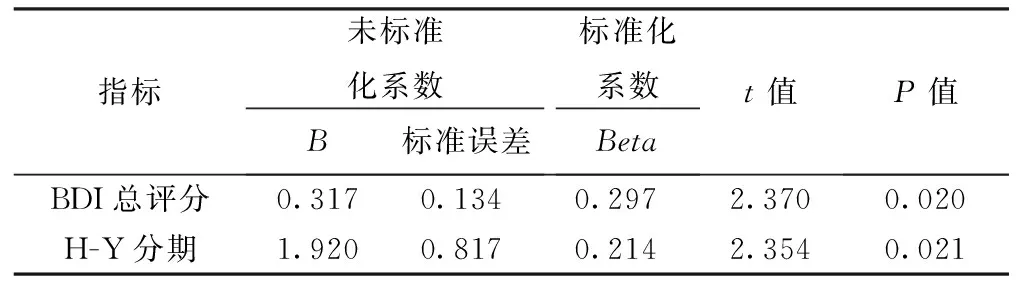
表2 PD患者PDSS-2总评分的多重线性回归分析结果
2.3 伴睡眠障碍的PD患者抑郁、焦虑及生活质量分析
2.3.1PD睡眠障碍患者抑郁状态分析:46例伴睡眠障碍的PD患者BDI量表总分为3~44分〔中位数(四分位数)为15.0(10.0,18.0)分〕,其中BDI总评分≥10分者36例(78.3%),评分为10~44分〔中位数(四分位数)为15.5(13.3,20.8)分〕;54例无睡眠障碍的PD患者BDI评分为0~28分〔中位数(四分位数)为3.5(2.0,6.3)分〕,BDI评分≥10分者6例(11.1%),评分10~28分〔中位数(四分位数)为14.5(11.5,19.0)分〕。伴睡眠障碍的PD患者BDI总评分高于无睡眠障碍的PD患者(z=-7.124,P=0.000)。
2.3.2PD睡眠障碍患者焦虑状态分析:46例伴睡眠障碍的PD患者GAD-7量表总评分≥5分者23例(50%),评分为5~21分〔中位数(四分位数)为4.0(1.0,6.75)分〕,54例无睡眠障碍患者GAD-7量表总评分≥5分者3例(5.6%),评分为5~7分〔中位数(四分位数)为0.0(0.0,2.0)分〕。伴有睡眠障碍的PD患者GAD-7总评分高于无睡眠障碍PD患者(z=-4.735,P=0.000)。
2.3.3PD睡眠障碍患者生活质量分析:46例伴睡眠障碍PD患者PDQ-8量表总评分为1~24分〔中位数(四分位数)为9.5(4.4,15.0)分〕;54例无睡眠障碍的PD患者PDQ-8量表总评分为0~13分〔中位数(四分位数)为2.0(1.0,5.0)分〕。
将100例PD患者PDSS-2总评分作为因变量,PDQ-8量表中的8个维度评分作为自变量,进行Spearman相关性分析,结果显示,除“觉得疾病导致家庭关系出现问题”“在公共场合因为得病感到难为情”2个维度评分与PDSS-2总评分无相关性外,其他6个维度的评分均与PDSS-2总评分之间成正相关(均P<0.01)。具体见表3。

表3 100例PD患者PDSS-2评分与PDQ-8各维度评分之间的相关性分析
3 讨论
精神障碍、睡眠障碍和认知障碍是PD患者最常见的3大非运动症状,严重影响患者生活能力及生存质量,而其中睡眠障碍尤为明显[10]。
国内研究结果显示PD相关睡眠障碍发病率为20.6%~85.5%[11-12],国外两项大型调查研究发现,49%的PD患者存在睡眠障碍[13-14]。本研究采用PDSS-2量表评定PD患者的睡眠情况,睡眠障碍的发病率为46%,与以往研究结果相似,表明睡眠障碍是PD患者常见的非运动症状。PDSS-2量表作为PD睡眠障碍的筛查工具,能够很好地识别发生睡眠障碍的PD患者。本研究中女性PD患者更易出现睡眠紊乱,这可能与女性绝经后雌激素缺乏有关[15]。
PD病程的任何阶段均可能发生睡眠障碍,但随着疾病的进展,睡眠障碍的发病率及严重程度都在不断增加。Porter等[16]研究发现PD患者睡眠障碍与H-Y分期有关,H-Y分期越高,睡眠障碍越重。本研究中PD睡眠障碍的单因素和多因素分析均提示PD患者的睡眠障碍与H-Y分期有较高的相关性,且对患者睡眠质量影响较大,是影响PD患者生活质量的重要因素,应引起临床医师的重视[17]。
在本研究中,PD患者PDSS-2量表总评分的单因素相关性分析结果显示PD患者睡眠障碍的出现与病程长呈正相关。Gjerstad等[18]研究发现PD患者睡眠障碍与病程长短呈正相关,本研究结果与既往研究相同,提示PD病程越长,PD患者总体睡眠质量越差。
有研究表明,PD合并症睡眠障碍的存在预示着更多的非运动症状,包括抑郁焦虑症状增加,生活质量降低,认知能力下降和疲劳加剧[19]。Anugneot等[20]报道PD患者抑郁的发生率达半数以上;Stein等[21]和Richard等[22]报道PD患者焦虑发生率达38%~40%。本研究中伴睡眠障碍的PD患者抑郁状态的发生率为78.3%,焦虑症状的发生率为50%,此结果显著高于一般PD患者,表明伴睡眠障碍的PD患者更易发生抑郁、焦虑。最近的研究也提示PD患者睡眠质量与抑郁焦虑情绪的相关性较大,且睡眠障碍严重度与抑郁程度有关[23-24]。本研究多因素分析结果也提示抑郁是导致PD患者出现睡眠障碍的危险因素。抑郁、焦虑及睡眠障碍三者之间可能相互影响,PD患者中三者可能存在共同的或相互重叠的病理生理机制[25]。针对PD患者睡眠障碍采取有效的治疗,亦能改善PD患者抑郁及焦虑症状。
本研究采用PDQ-8量表对PD患者的生活质量进行分析,结果显示,伴睡眠障碍的PD患者PDQ-8总评分显著高于无睡眠障碍的PD患者,表明睡眠障碍降低了PD患者的生活质量。通过对PD睡眠障碍患者PDQ-8量表中8个维度评分的分析发现,其中6个维度受到睡眠障碍的影响。上述结果均提示,睡眠障碍的发生在多维度影响着PD患者的生活质量,使患者整体生活质量感受明显下降。
综上所述,睡眠障碍是PD患者常见的非运动症状,伴睡眠障碍的PD患者更易发生抑郁、焦虑,睡眠障碍导致PD患者的总体生活质量下降。关注并重视PD患者睡眠障碍的治疗,可能有助于改善PD患者的情绪并提高患者总体生存质量。

