结核感染T细胞检测用于肺结核诊断的临床价值分析
叶雨东
(广西壮族自治区胸科医院,广西 柳州,545005)
结核病属于临床较为常见的传染性疾病,主要由于机体感染致病菌(结核分枝杆菌)所致,可累及至机体多个脏器,其中以肺部感染结核最为多见[1]。肺结核患者主要临床表现包括咳嗽、咳痰、低热(午后显著)、咯血、胸痛及胸闷或呼吸困难等[2]。结核病是由T细胞介导的保护性免疫反应与病理学免疫反应调控失衡所引发的免疫疾病,人体免疫功能特别是细胞免疫状态对本病发生起到一定诱导作用,并在病程进展中发挥重要作用[3]。故通过检测结核感染T细胞变化情况可为临床疾病诊断提供一定依据。本研究对我院肺结核患者开展结核感染T细胞检测,并探讨其临床诊断价值,内容如下。
1.资料与方法
1.1 一般资料 选取2019年9月~2020年9月我院115例疑似肺结核患者与98例非结核患者;甲组男女比例68:47,年龄18~65岁,均值(41.54±3.65)岁;乙组男女比例58:40,年龄 19~64岁,均值(41.56±3.62)岁,以上一般资料(P>0.05),此项研究经医院伦理委员会批准。纳入标准[4]:均符合肺结核临床诊断标准;所有受检者均知情同意参与本次实验。排除标准:检测不合格者;合并其他病毒性感染者;入组前应用免疫抑制剂者。
1.2 方法 所有受检者均接受痰涂片抗酸染色镜检:抗酸杆菌染色严格依据《痰涂片镜检标准化操作及质量保证手册》开展相关操作,试剂由珠海贝索公司提供。随后开展T-SPOT.TB检测:严格按照购自广州迪澳医疗科技有限公司的T-SPOT.TB试剂盒相关说明书执行规范操作,测定方法为酶联免疫斑点法。采集受检者静脉血4mL,室温(18~22℃)放置4h内完成分离,标本内加入生理盐水混匀后再加至淋巴细胞分离液内,于22℃、1800g离心20min后分离得到单个核细胞(PBMCs);提取PBMCs细胞层,使用RPMI-1640培养液补齐至12mL进行10min离心,弃上清、再补齐至5mL经吹打沉淀重悬后开展10min离心,弃上清、加入1mL无血清培养基重悬细胞。重悬细胞沉淀后,取10μL细胞悬液加入0.4%台盼蓝染液中,混匀后取混合液加入血球计数板,显微镜下计数;无血清培养基配置至少400μL的细胞悬液(浓度为2.5×106个/ml)待用。
1.3 观察指标 (1)T-SPOT.TB阳性结果判断标准:参照试剂盒说明书对抗原A和(或)抗原B孔内反应结果实施判定,①阴性对照孔没有或不超过10个斑点而阳性对照孔斑点数超过20个;②阴性对照孔斑点数为0~5时且(抗原A或抗原B孔的斑点数)-(阴性对照孔斑点数)≥6;③阴性对照孔斑点数为6~10个时,待测样本应为抗原A或抗原B斑点数≥2倍的阴性对照孔的斑点数,符合以上标准判断为阳性,即有反应性[5]。其中6~10个斑点数表示轻度阳性、11~50个表示明显阳性、>50个表示超强阳性。(2)敏感度=真阳性/(真阳性+假阴性)*百分比;特异性=真阴性/(真阴性+假阳性)*百分比;诊断准确率=(真阳性+真阴性)*百分比[6]。
1.4 数据处理 运用统计软件SPSS 21.0计算数据,[n(%)]表示计数资料,行χ2检验,P<0.05为差异有意义。
2.结果
2.1 两组受检者T-SPOT.TB检测结果比较 甲组受检者T-SPOT.TB检测A抗原及B抗原阳性率显著高于乙组,差异有统计学意义(P<0.05),如表1所示:
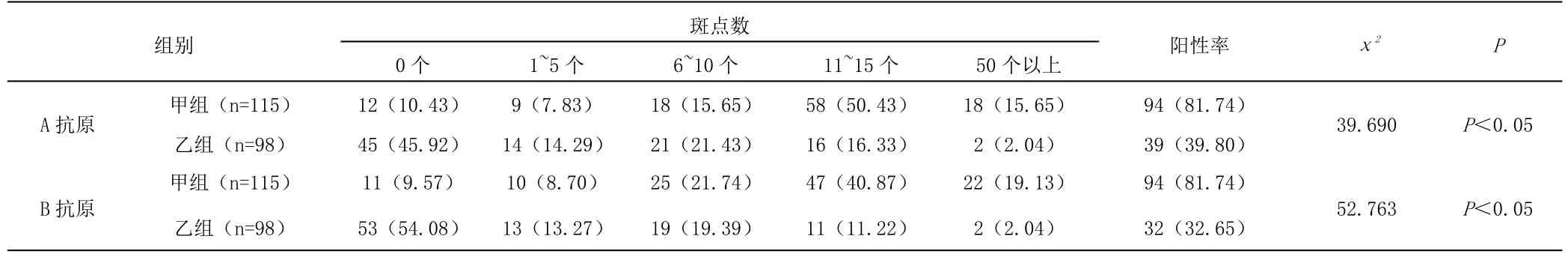
表1 两组受检者T-SPOT.TB检测结果比较[n(%)]
2.2 两种检验方式与金标准比对 痰涂片检查结果与金标准比对得出真阳性81例,假阳性6例,真阴性8例,假阴性20例;T-SPOT.TB检测结果与金标准比对得出真阳性93例,假阳性1例,真阴性13例,假阴性8例,如表2、3所示:

表2 痰涂片检查与组织病理学检查结果比对结果

表3 T-SPOT.TB检测与组织病理学检查结果比对结果
2.3 不同检验方法的准确率、特异性、敏感度、阳性与阴性预测值 T-SPOT.TB检测的准确率、特异性、敏感度、阳性与阴性预测值均高于痰涂片检查,差异有统计学意义(P<0.05),如表4所示:
表4 两种检验方式的准确率、特异性、敏感度、阳性与阴性预测值比较[n(%)]
3.讨论
既往采用的抗酸染色尽管具有良好的特异度,但其阳性率偏低。临床所有肺结核患病群体中涂阴肺结核占比可达40%-60%,如何早期明确诊断、及时对涂阴肺结核开展针对性治疗成为目前控制结核病传播的关键[7]。穿刺病理组织检测存在有创性、患者耐受性差、病变部位等问题,导致其临床应用受到一定限制;且与其他肉芽肿病变的鉴别难度也较大。结核分枝杆菌培养存在耗时过长的弊端,例如罗氏培养至少需要8周才可明确标本是否为阳性,严重影响临床治疗的开展。故积极探索更为科学且高效的检查方法以明确临床诊断显得尤为必要。
研究指出,肺结核患者疾病发生与发展与机体T淋巴细胞比例密切相关;而淋巴细胞比例失衡可受到多种因素影响,其中激素及免疫抑制药物应用对机体T细胞的增殖产生抑制作用,从而破坏外周血T细胞的动态平衡[8]。石卫武[9]等学者报道中,T-SPOT.TB在活动性结核病诊断中具有良好的辅助作用,结核病阳性率(85.71%)、疑似结核病阳性率(72.31%)及非结核病阳性率(28.63%)存在明显差异。T-SPOT.TB检测开展期间结核分枝杆菌特异性抗原对T淋巴细胞产生刺激,促使其大量释放IFN-T,可重点检测活细胞的功能;且刺激原ESAT-6、CFP-IO抗原基因均严格限制于结核分枝杆菌复合群及4种非结核分枝杆菌,一定程度上保证试验的特异度。本研究结果显示,T-SPOT.TB检测的准确率、特异性、敏感度、阳性与阴性预测值均显著高于痰涂片检查,分析原因可能为T-SPOT.TB检测主要通过刺激致敏淋巴细胞分泌IFN-γ,与微孔板上的IFN-γ抗体结合后借助显色反应后进行结果判定;且该试验不易受到外界因素(如T淋巴细胞数量、非结核杆菌及卡介苗)的影响、灵敏度较高。本研究中,甲组A抗原及B抗原阳性率均高于乙组,充分说明T-SPOT.TB检测能够有效区分肺结核与非结核患者。此外,还有学者发现,高斑点数时A抗原阳性率相对较高,其认为A抗原斑点数可能与结核活动性存在相关性[10]。不过值得注意的是,T-SPOT.TB检测活动性结核病的敏感度及特异度可能受抗酸染色及培养结果、结核病灶部位、陈旧性结核病灶、非结核分枝杆菌感染等因素影响,故临床医师诊断仍需结合临床进行综合分析。
综上所述,T-SPOT.TB检测在临床应用后获得满意效果,不仅能够显著提高肺结核患者的阳性检出率,且具有较高的敏感度,特异性良好,从而有助于临床诊断准确率提高,值得临床采纳与推广。

