影响子痫前期患者合并骨质疏松的危险因素
黎文敏,谭玉巧,蓝海阳
(江门市妇幼保健院产科,广东 江门 529030)
子痫前期是一种多系统进展性疾病,为产科常见疾病之一,其临床症状主要有血压升高、蛋白尿等,并伴有水肿、头痛、视力模糊,严重时患者可发生抽搐或昏迷等症状,威胁患者生命安全。在妊娠期由于胎儿生长发育需要补充大量的钙元素,易导致患者出现缺钙现象,骨密度降低,从而引发骨质疏松,而子痫前期患者若发生骨质疏松,极易引发骨折,将会大大降低患者的生活质量,甚至有可能引发子痫前期患者长期残疾,所以提前做好防御措施至关重要[1]。但目前关于子痫前期患者合并骨质疏松的危险因素研究较少。基于此,本研究旨在探讨子痫前期患者合并骨质疏松的危险因素及其防治策略,为临床治疗提供更有价值的依据,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年4月至2020年3月江门市妇幼保健院收治的167例子痫前期患者的临床资料,所有患者均进行骨密度检测,根据检测结果将其分为合并骨质疏松组(32例)和未合并骨质疏松组(135例)。纳入标准:均符合《临床诊疗指南:妇产科学分册》[2]中关于子痫前期的诊断标准者;合并骨质疏松组患者同时符合《实用骨科学》[3]中关于骨质疏松的诊断标准者;孕周≥20 周者;舒张压>90 mmHg(1 mmHg=0.133 kPa)、收缩压>140 mmHg者等。排除标准:智力低下并患有精神疾病者;合并骨质软化、骨质硬化等其他骨代谢异常疾病者;长期服用激素、维生素D、降钙素等影响骨代谢的药物者;患有恶性肿瘤疾病者;双胎及以上者等。本研究经江门市妇幼保健院医学伦理委员会批准。
1.2 检测方法 所有患者均采用超声检测骨密度,选用Omnisense多部位超声骨强度仪(以色列阳光医疗有限公司,型号:7 000 S),在患者桡骨近端1/3处进行测量,探头中心频率设置为1.25~10.00 MHz,测验超声波传播速率,进而自动在超声骨密度仪计算出T值。正常骨质T值范围:T>-1,骨量减少 T 值范围:-2.5<T ≤ -1,骨质疏松 T 值范围:T ≤ -2.5。
1.3 观察指标 ①对两组患者的临床资料进行单因素分析。包括年龄、体质量指数(BMI)、生育次数、怀孕次数、孕周、舒张压、收缩压、是否合并糖尿病、是否合并心脏病、是否合并肝肾疾病、是否合并骨折史、是否有骨质疏松家族史、是否贫血、是否锻炼、是否补钙等。②通过多因素Logistic回归分析筛选影响子痫前期患者合并骨质疏松的危险因素。
1.4 统计学方法 应用SPSS 24.0统计软件分析数据,计数资料以[例(%)]表示,行χ2检验,影响因素筛选采用多因素Logistic回归分析。以P<0.05表示差异有统计学意义。
2 结果
2.1 单因素分析 单因素分析结果显示,骨质疏松组年龄≥35岁、BMI<18.5 kg/m2、有骨折史、未锻炼、未补钙的患者占比均高于未合并骨质疏松组,差异均有统计学意义(均P<0.05),见表 1。
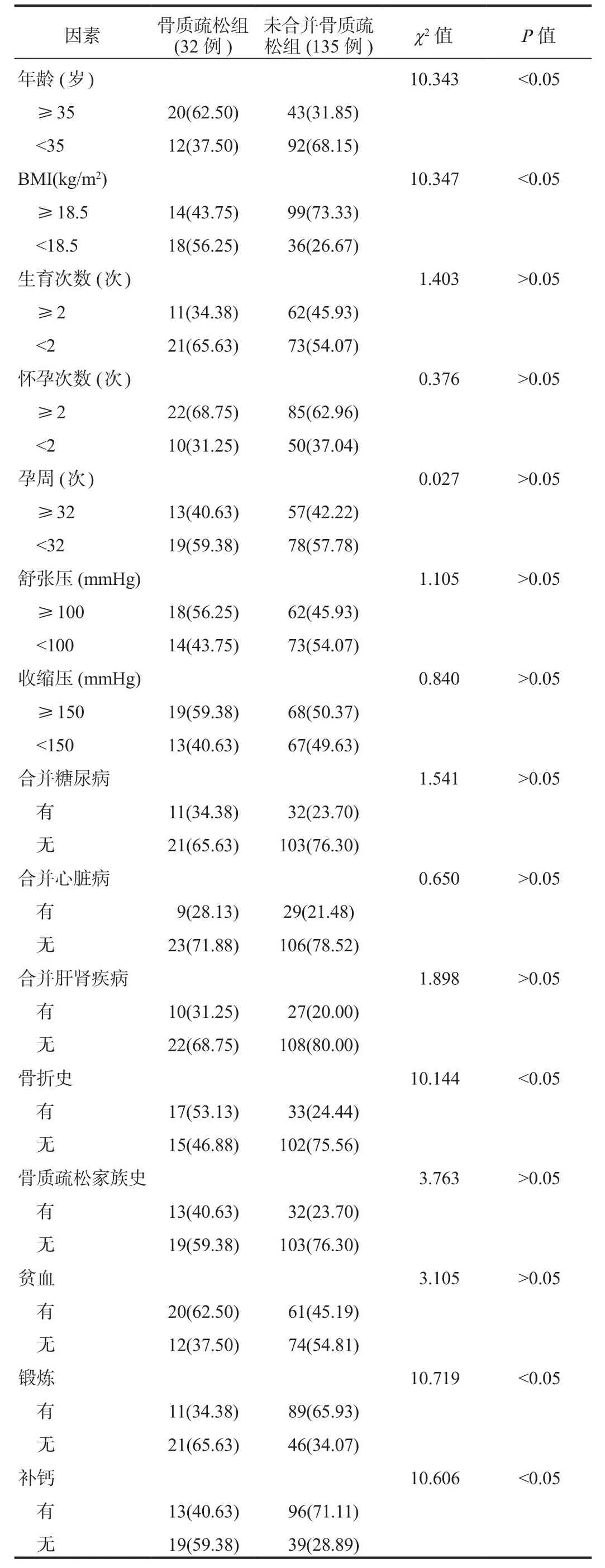
表1 影响子痫前期患者合并骨质疏松的单因素分析[例(%)]
2.2 多因素Logistic回归分析 以影响子痫前期患者合并骨质疏松作为因变量,将单因素分析中差异有统计学意义的因素为自变量,进行多因素Logistic回归分析,结果显示,年龄≥35岁、BMI<18.5 kg/m2、有骨折史、未锻炼、未补钙均为影响子痫前期患者合并骨质疏松的危险因素,差异均有统计学意义(OR=4.155、6.104、3.792、4.166、6.160,均P<0.05),见表 2。
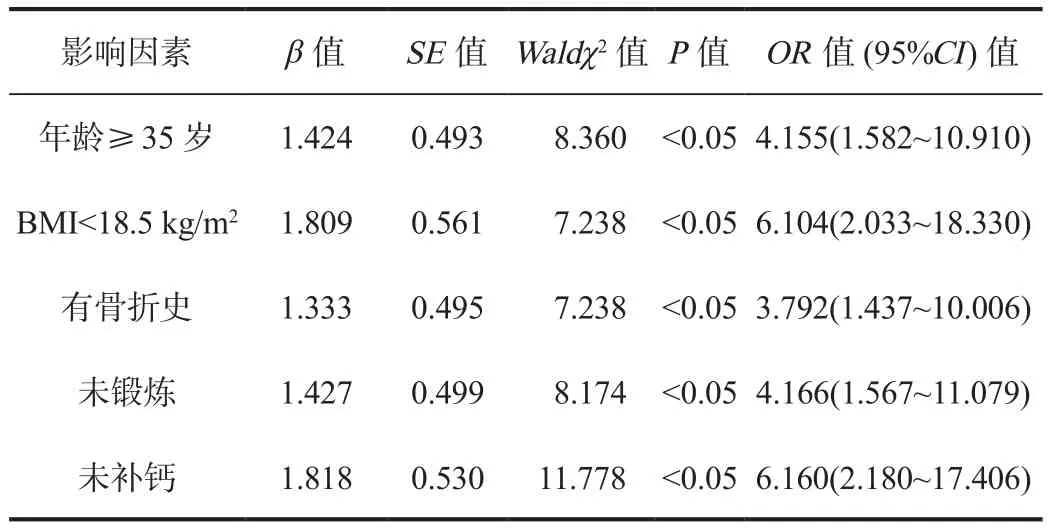
表2 影响子痫前期患者合并骨质疏松的多因素Logistic回归分析
3 讨论
目前关于子痫前期的具体发病原因和发病机制尚无统一定论,鉴于子痫前期患者较为特殊,与正常患者相比,体内激素水平会异常升高,动脉压过大,心脏负担加重,提高耗氧量等,若干预方法无效,则应选择终止妊娠[4]。在妊娠过程由于胎儿需要吸收大量的钙,会导致孕妇机体内钙稳态的失衡,尤其是髋部与脊椎骨密度的丢失,极易引发骨质疏松。而当子娴前期患者合并骨质疏松时,会造成患者椎体骨折,骨密度含量急剧下降,对患者产生较为严重的不良结局[5]。因此针对子痫前期患者要及早对骨质疏松的发生进行预防,避免后期骨折、功能下降等不良反应的发生。
本研究结果显示,年龄≥35岁、BMI<18.5 kg/m2、有骨折史、未锻炼、未补钙均是影响子痫前期患者合并骨质疏松的独立危险因素。分析其原因在于,骨质疏松与年龄息息相关,年龄较大孕妇在营养吸收能力方面较弱,营养不足会导致机体内缺乏维生素D和钙离子,造成骨质与骨量的降低。相关研究显示,年龄≥35岁已属于高龄孕妇,身体各项机能会存在不同程度的下降,钙含量流失比年轻孕妇大,而且促甲状腺激素水平正常波动会对ward三角区、全髋及股骨颈的骨密度产生的影响较大,易造成骨质疏松的发生[6]。因此高龄患者发生骨质疏松的概率较高。子痫前期患者应多进行妇产科检查和营养支持,必要时通过对患者及其家属进行健康教育,来提高对疾病的掌握程度,增加治疗依从性[7]。BMI可反映子痫前期患者体质量对于健康的影响,当正常女性BMI ≤ 18.5 kg/m2时说明身体比较瘦弱,胡莉等[8]研究发现BMI是脆性骨折发生和骨密度的重要危险因素,当BMI过低和过高时,易发生骨质疏松等疾病。而子痫前期患者由于骨量下降,其BMI较低,破坏了骨组织微结构,故易发生骨质疏松。因此在妊娠期间,可对子痫前期患者进行饮食护理干预,让患者在饮食方面保持均衡,充分摄取体内所需营养,增强骨密度,从而对骨质疏松有所预防,可维持患者正常机能。王开阳等[9]研究表明,骨折后由于骨头愈合比较缓慢,若处理不当更容易再次发生骨折。而当子痫前期患者发生骨折时,多行动不便,机体抵抗力下降,骨密度降低,因此易发生骨质疏松。故妊娠期间患者一定要多加小心,出行时需有家属的陪伴,多在平稳的道路上行走,避免发生骨折。子痫前期患者妊娠期间会相对减少户外活动,身体缺乏运动导致对骨骼的运动刺激降低,造成骨细胞生成减少,致使骨密度降低。研究表明,抗阻训练和有氧运动能够改善骨密度的吸收,因此,可对子痫前期患者进行运动训练,可帮助患者维持正常肢体功能和骨密度,减少骨质疏松的发生[10]。习亮等[11]研究表明,因新生儿生长发育所需,哺乳期患者对钙的需求量很高,倘若患者长时间缺钙或钙的储存量很少,骨量则会降低,从而促使骨代谢失常,引发骨质疏松。故子痫前期患者应及时补钙,使患者增加钙吸收,预防骨质疏松的发生。
综上,年龄≥35岁、BMI<18.5 kg/m2、有骨折史、未锻炼、未补钙均是子痫前期患者合并骨质疏松的独立危险因素。临床应对其产生重视,结合危险因素制定相应的治疗方案和护理方法,降低骨质疏松形成的风险,提高其治愈效果。但有关相关报道不多,还需进一步深入研究,为临床提供更有价值的的依据。

