膝关节置换术后应用聚焦解决模式联合渐进式康复护理的效果
肖多多, 严洁敏, 姚晓红, 雷 萍, 曾惠玲, 郑炜宏
(中山市中医院 骨科,广东 中山,528401)
膝关节置换术是治疗严重膝关节疾病的有效方法,但患者常在术后因畏惧疼痛而拒绝开展康复锻炼,从而阻碍膝关节功能恢复[1]。聚焦解决模式(SFA)强调将解决问题的焦点放在个体的积极因素,通过采取引导和鼓励等策略激发个体潜力,从而促使康复目标达成。有研究[2]发现,将SFA应用于接受膝关节置换术患者的术后护理,可改善患者的消极状态,提高其对各项康复护理措施的依从性。渐进式康复护理方法是由具有临床经验的医护人员结合疾病特点和个体情况量身定制的康复措施,对于患者的患肢功能恢复极为有利[3]。本研究旨在探讨SFA联合渐进式康复护理在接受膝关节置换术患者术后的应用效果。
1 对象与方法
1.1 研究对象
选取中山市中医院2019年12月至2020年4月收治的94例行膝关节置换术的患者为研究对象,并按随机数字表法分为对照组(n=47)和观察组(n=47)。纳入标准:① 首次行膝关节置换术,且具备手术指征;② 手术均由同一医师开展;③ 思维清晰,理解沟通能力良好;④ 对本研究知情同意。排除标准:① 合并严重骨质疏松;② 合并心脏或肝脏等脏器损害;③ 合并感染性疾病或血液系统疾病;④ 术后出现严重并发症;⑤ 合并精神系统疾病。两组间一般资料的差异均无统计学意义(P值均>0.05),见表1。
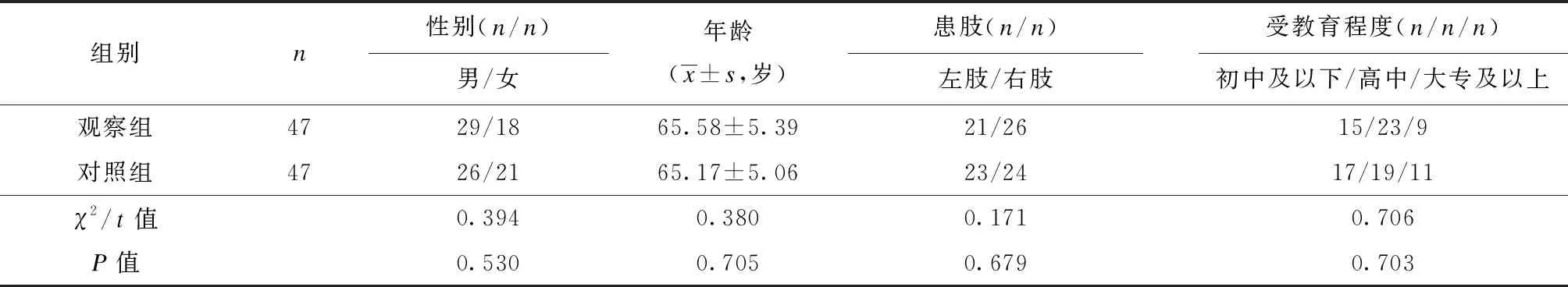
表1 两组一般资料比较
1.2 方法
1.2.1 常规护理 对照组患者接受常规护理,包括实施常规健康教育,做好术前准备;术中做好各项生命指标监测,并协助医师完成手术;术后给予疼痛和饮食等方面的常规护理,指导患者进行常规康复锻炼等。
1.2.2 SFA联合渐进式康复护理 观察组患者在常规护理基础上实施SFA联合渐进式康复护理。
1.2.2.1 SFA护理 ① 描述问题:护理人员在术后对患者实施日常护理过程中,以引导的方式与患者交流,鼓励其诉说当前的感受和遇到的问题,护理人员与患者共同探讨并制订解决问题的方法。同时为其提供个体化的认知和心理干预,激发其正向能量。② 构建目标:引导患者设想膝关节功能恢复正常后自身生活面临的改变,同时使其思考自身想要达成何种目标,并帮助其制定切实可行的康复目标,以制定的目标作为指引自身前进的方向。③ 探查例外:目标确定后,采用例外询问技巧引导患者回忆过去面临相似处境时的状况,以及克服此状况的过程,使其认识到自身具备解决此类问题的能力。④ 给予反馈:护理人员每周了解患者的近期表现,对其为实现康复目标所做出的努力和在此过程中取得的进步表示肯定,以提升其康复信心。对于成效不理想的患者,与其共同剖析原因,并调整目标和开展方法。⑤ 评价:客观评价患者阶段性的锻炼成效,帮助其明确下一步需要采取的行动。
1.2.2.2 渐进式康复护理 ① 手术当日:患者苏醒后取患肢外展位,外展30°,护理人员协助患者做股四头肌等长收缩活动,收缩10 s后放松,反复进行活动,每次持续15 min,每天2次。② 术后1 d:指导患者做缩唇呼吸和有效咳嗽练习。此外,做扩胸运动,以及手拉吊环和挺胸抬臀,每天2次。③ 术后2~7 d:患肢置于持续被动运动仪(CPM,意大利Rimec,型号为3000E)上开展被动活动,结合患者耐受情况由30°开始,每日以5°~10°递增,术后 7 d 可使CPM角度达90°。早期活动1个屈伸周期为2~5 min,之后逐渐将1个屈伸周期变为 1 min,每次活动持续时间为30 min,每天2次。④ 术后 8 d 至4周:术后8 d,行膝关节主动活动,并行直腿抬高,持续至大腿出现疲劳感,每次做 200~400次。术后2周,尝试拄拐下床活动,在不负重情况下行走,并逐渐尝试弃拐行走,每次持续行走时间 15~20 min,每天2次。术后3周,做上下楼梯锻炼,每次持续时间10 min,每天1次。⑤ 术后 4周后:患肢绑500 g沙袋进行阻力屈膝训练,每次持续时间20次,每天2次。⑥ 术后6个月:开展骑自行车锻炼,每次持续时间30 min,每天1次。
1.3 观察指标
1.3.1 康复锻炼依从性 对两组患者在术后3个月内的康复锻炼依从性进行判定。判定标准:完全执行康复锻炼医嘱判定为依从性良好,大部分时间能遵从康复锻炼医嘱进行训练判定为一般,偶尔遵从康复锻炼医嘱进行训练判定为差。
1.3.2 恐动程度 于术前和术后3个月,采用恐动症Tampa评分表(TSK)[4]对两组患者的恐动程度进行评定。TSK包括17个均按4级评分法(1~4分)评分的条目,总评分范围为17~68分,得分愈低,恐动程度愈轻。
1.3.3 膝关节活动度(ROM)测量 于术前和术后3个月,采用量角器对两组膝关节屈曲的主动活动度进行测量。度数愈高,关节活动度愈好。
1.3.4 膝关节功能评定 于术前和术后3个月,采用美国特种外科医院(HSS)的膝关节量表[5]对两组患者的膝关节功能进行量化评定。该量表由肌力(10分)、屈曲畸形(10分)、活动度(18分)、功能(22分)、不稳定(10分)和疼痛(30分)共6个评价项目组成,共计100分。得分愈高,膝关节功能恢复愈佳。
1.4 统计学方法
2 结果
2.1 两组康复锻炼依从性比较
术后3个月内,观察组的康复锻炼依从性显著优于对照组(P<0.05),见表2。

表2 两组康复锻炼依从性比较 [n(%)]
2.2 两组恐动程度比较
术前,两组间TSK评分的差异无统计学意义(P>0.05)。术后3个月,两组的TSK评分均显著低于同组术前(P值均<0.05),且观察组的TSK评分显著低于对照组(P<0.05)。见表3。
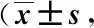
表3 两组TSK评分比较分)
2.3 两组ROM和HSS膝关节量表评分比较
术前,两组间ROM和HSS膝关节量表评分的差异均无统计学意义(P值均>0.05)。术后3个月,两组的ROM和HSS膝关节量表评分均显著高于同组术前(P值均<0.05),且观察组的上述指标均显著高于对照组(P值均<0.05)。见表4。
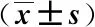
表4 两组ROM和HSS膝关节量表评分比较
3 讨论
患者进行膝关节置换术后,如果想获得理想的康复效果,就离不开有效的术后康复护理,尤其是功能锻炼[6]。膝关节置换术对机体创伤较大,患者在术后可能会出现明显的疼痛感。因为患者对术后疼痛缺乏理性认识,对康复功能锻炼存在认知上的误区,或对康复功能锻炼的重要性认识不足,所以会产生恐动心理,影响康复锻炼的开展[7]。此外,既往所实施的康复锻炼缺乏针对性,与患者康复锻炼的强度和当前肢体功能不适应,常因超过患者的耐受度而导致其无法坚持继续开展康复锻炼[8]。因此,需探索有效的护理策略缓解患者术后的恐动程度,提高其对康复锻炼的依从性。
本研究探讨了SFA联合渐进式康复护理应用于接受膝关节置换术患者的术后干预效果,结果显示,术后3个月内,观察组的康复锻炼依从性显著优于对照组(P<0.05)。术后3个月,两组的TSK评分均显著低于同组术前(P值均<0.05),且观察组的TSK评分显著低于对照组(P<0.05)。分析其原因:① 实施SFA后,护理人员通过引导式沟通了解患者的真实想法,帮助其剖析恐动心理形成的原因,并提供相应的心理学服务,使其知晓康复锻炼的意义,从而有效缓解了患者的恐动心理;② 协助患者制定切实可行的近期和远期目标,坚定其开展康复锻炼的意愿。同时在锻炼过程中对患者的表现给予及时反馈,并做出正面评价,能够对其起到激励作用,促使其坚定不移地开展功能锻炼[9]。此外,与常规康复锻炼相比,本研究实施的渐进式康复护理具有系统化和个体化等优势,锻炼项目和强度均与当前患者的肢体状况相适应,可避免因不合理锻炼而给身体带来不适,进而有助于提高患者的康复锻炼依从性[10]。
本研究结果显示,术后3个月,两组的ROM和HSS膝关节量表评分均较同组术前显著升高(P值均<0.05),且观察组的上述指标均显著高于对照组(P值均<0.05)。提示SFA联合渐进式康复护理可显著提高ROM,有效促进膝关节的功能恢复。分析其原因,除了与患者康复锻炼依从性的提升有关之外,还在于渐进式康复护理强调在患者术后不同康复阶段给予不同内容和强度的锻炼,以适应其康复耐受度和需求,可获得较好的康复效果[11]。患者在术后当日开始做肌肉收缩活动,可防止肌肉萎缩;术后2 d采用CPM进行膝关节被动活动,可改善膝关节微循环,促进肿胀消退,并能增强肌力,从而扩大关节活动幅度。术后8 d进行膝关节主动活动,术后2周尝试拄拐行走,术后3周开展上下楼梯锻炼,术后4周开展患肢负重锻炼,如此循序渐进地开展康复锻炼,可促进患肢功能逐步恢复[12]。
综上所述,在膝关节置换术的术后干预中应用SFA联合渐进式康复护理,可有效缓解患者的术后恐动程度,明显提高康复锻炼依从性,增加ROM,缩短膝关节功能恢复时间。

