异位中心凹内层黄斑前膜分期方案对患者术后视力预后的评估△
胡旭萌 李晓丽 李 苗 黄子旭 张贝贝 魏圆梦 杨琪翔 周佳木 葛可可 李 盼 宋宗明
特发性黄斑前膜(IMEM)是生长在玻璃体视网膜交界处最常见的纤维细胞膜,与年龄显著相关[1]。IMEM患者早期无明显症状,最终会出现视力下降或视物变形。Lombardo等[2]报道IMEM患病率达7%,女性患病率略高。玻璃体切割(PPV)联合黄斑前膜(MEM)及内界膜(ILM)剥除是目前治疗IMEM的有效方法,PPV联合白内障吸出手术比单纯PPV联合延期白内障手术改善视力更快[3-4]。但术后患者恢复正常视网膜结构所需时间不同,且部分患者视功能恢复不理想[5]。因此,我们推测IMEM患者手术前视网膜各层结构的解剖学变化可能与其术后视功能恢复程度相关。
目前,频域OCT(SD-OCT)参数为IMEM术后视力的预测因素[6-7]。视功能恢复多与外层视网膜结构相关,如黄斑中心凹厚度(CFT)、椭圆体区(EZ)、嵌合体带及感光细胞内节/外节的完整性等[8-11]。然而IMEM的切线方向及向心性牵引力也可使内层视网膜结构改变,仅分析外层视网膜损伤不足以评估预后,近年来已有研究发现,内层视网膜厚度、内层视网膜不规则指数、视网膜内层结构紊乱及异位中心凹内层(EIFL)的形成与视功能下降有关[6,12-14]。EIFL的概念由Govetto等[6,15]率先提出,即黄斑中心凹区域由内核层和内丛状层延伸而成的连续低反射和高反射条带,术前EIFL厚度(EIFLT)与术前最佳矫正视力(BCVA)呈负相关。目前尚无关于EIFL分期对IMEM患者术后视力及解剖学复位影响的相关研究。因此,本研究对IMEM患者黄斑区视网膜内外层结构变化进行综合分析,评估基于SD-OCT图像的EIFL分期方案作为IMEM患者术后视力及解剖学复位的预后因素,从而为临床治疗提供参考。
1 资料与方法
1.1 一般资料本研究为回顾性非随机临床研究,遵循《赫尔辛基宣言》。选择2019年1月至2021年1月于河南省立眼科医院就诊并手术的79例单眼IMEM患者,采用23 G PPV剥除MEM和ILM,同时联合白内障超声乳化吸出(Phaco)及人工晶状体(IOL)植入术。男34例,女45例;右眼42眼,左眼37眼;年龄44~89(64.58±8.64)岁;病程1~36个月,平均13.7个月。
纳入标准:(1)患者主诉视力下降和(或)视物变形;(2)散瞳后行眼底检查见黄斑区金箔样膜状反光,SD-OCT示玻璃体视网膜交界处膜样高反射带,黄斑区视网膜增厚,EIFL分期≥2期,具有手术指征,术后随访时间大于6个月;(3)患者及家属了解研究内容并签署知情同意书。
排除标准:(1)屈光间质异常混浊影响检查和手术者;(2)既往有高度近视(≥-6.00 D)、青光眼、眼外伤、内眼手术史者;(3)存在炎症、出血、视网膜血管阻塞及糖尿病视网膜病变等可能引起继发性MEM的诱因者;(4)视网膜有变性、裂孔或脱离者;(5)检查和治疗过程中无法配合或图像质量差者;(6)合并严重的全身性疾病及其他不能耐受手术者。
1.2 眼科检查治疗前及每次随访时,所有患者均行裂隙灯显微镜、间接检眼镜、BCVA、眼压、彩色眼底照相、SD-OCT检查。由同一位验光师行BCVA检查,使用国际标准视力表并将结果转换为最小分辨角对数(logMAR)记录,以便进行统计分析。使用非接触式眼压计测量眼压。彩色眼底照相检查采用英国OPTOS PLC公司的欧堡眼底照相机进行。SD-OCT检查采用德国海德堡公司SPECTRALIS OCT进行,由同一位医师操作执行。使用单线水平扫描模式(B-扫描),将黄斑中心凹作为中心,扫描线长度为4.5 mm,扫描范围为15°。
根据Govetto等[6]的EIFL分期方案将IMEM分为4期:1期为内胚层轻度变薄,黄斑中心凹形态正常,黄斑区视网膜各层结构正常;2期为外核层增厚,黄斑中心凹陷消失,黄斑区视网膜各层结构清晰;3期为黄斑中心凹陷消失,EIFL覆盖整个黄斑中心凹,黄斑区视网膜各层结构较为清晰;4期为黄斑中心凹陷消失,较厚的EIFL覆盖整个黄斑中心凹,黄斑区视网膜各层结构紊乱。使用SD-OCT的“卡尺”功能手工定位分析测量,重复检查三次,取平均值,测量参数为:(1)EIFLT,即内界膜内缘至外核层内缘的垂直距离;(2)外核层厚度(ONLT),2期ONLT为内界膜内缘至外界膜内缘的垂直距离,3期和4期的ONLT(包括外丛状层和外核层)为内核层外缘至外界膜内缘的垂直距离;(3)CFT为内界膜内缘至RPE/Bruch膜复合体外缘的垂直距离;(4)定性评估其他预后因素,包括中心凹处EZ不完整,“棉球征”(CB,即中心凹处外层视网膜上的圆形高反射病变),黄斑囊样水肿(CME,即视网膜层间的低反射囊样腔隙)。术前不同分期患者的典型OCT图像见图1,典型病变见图2。
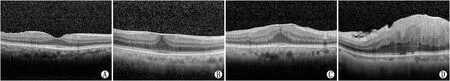
图1 术前EIFL不同分期IMEM患者的典型OCT图像 A:1期;B:2期;C:3期;D:4期。
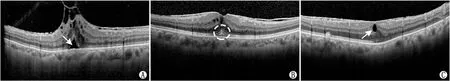
图2 IMEM患者典型病变OCT图像 A:MEM,箭头示EZ不完整;B:MEM,虚线圈示CB;C:MEM,箭头示CME。
1.3 手术方法所有手术均由同一位经验丰富的医师完成。患者均行标准23 G PPV。术中切除玻璃体并剥除MEM,0.25 g·L-1吲哚菁绿辅助染色,在上下血管弓范围内剥除ILM,玻璃体内填充灌注液,同时联合Phaco+IOL植入术。患者术后均接受局部抗生素和抗炎药物滴眼的标准方案。术后1个月、3个月、6个月进行随访,行眼科检查测得各项指标,同时判断是否有手术并发症,如高眼压、视网膜裂孔、眼内炎等,以术后6个月作为疗效观察时间点。
1.4 统计学分析使用SPSS 21.0软件进行统计学分析。连续变量用均数±标准差表示,组间比较使用方差分析或Kruskal-WallisH检验。使用Bonferroni检验或独立样本Kruskal-WallisH检验进行组间的两两比较。使用配对样本t检验或配对样本Wilcoxon符号秩和检验进行组间的成对比较。分类变量用率和百分比表示,比较使用χ2检验或Fisher精确检验。Spearman秩相关分析两个变量间的相关性。检验水准:α=0.05。
2 结果
2.1 一般资料2期患者15例,视力稍下降,就诊者少;3期患者54例,自觉明显视力下降或视物变形,促使患者就诊;4期患者10例。术前IMEM患者基本情况及EIFL各分期SD-OCT图像上的定性病变特征见表1,2期、3期、4期患者各指标差异均无统计学意义(均为P>0.05)。
2.2 患者BCVA比较术前、术后6个月,不同分期患者BCVA差异均有统计学意义(均为P<0.001)(表2)。术前,2期患者BCVA优于3期患者,差异无统计学意义(P=0.224)。3期患者BCVA优于4期患者,差异有统计学意义(P<0.05)。
术后6个月,2期患者BCVA优于3期、4期患者,差异均有统计学意义(P<0.05、P<0.001)。3期患者BCVA优于4期患者,差异有统计学意义(P<0.001)。
所有分期患者术后BCVA均有明显提高(表2)。2期、3期、4期患者术前BCVA与术后6个月相比,差异均有统计学意义(均为P<0.05、P<0.001、P<0.05)(表3)。
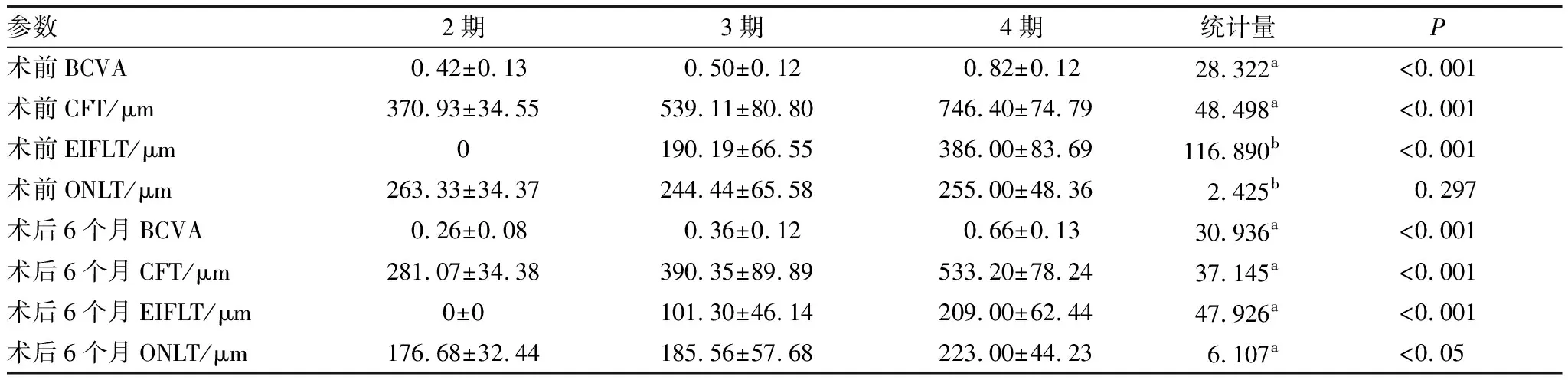
表2 不同EIFL分期患者术前与术后参数比较

表3 不同EIFL分期患者术前与术后参数比较
2.3 患者OCT检查结果不同EIFL分期IMEM患者手术前后OCT图像见图3。
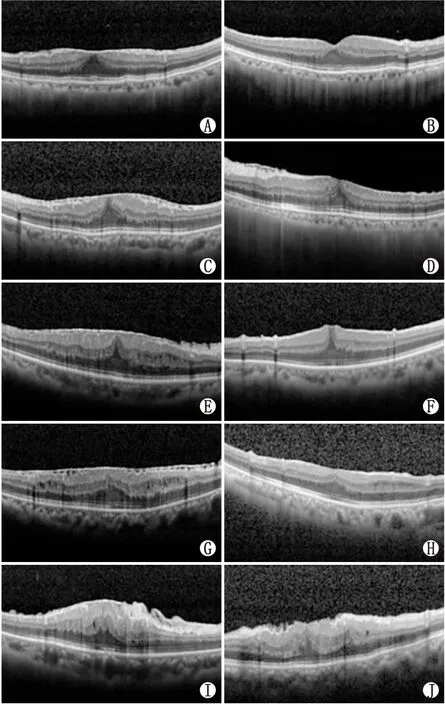
图3 不同分期IMEM患者手术前后OCT图像 A、B:2期患者术前与术后分期有所改善;C、D:2期患者术前与术后分期未改善;E、F:3期患者术前与术后分期有所改善;G、H:3期患者术前与术后分期未改善;I、J:4期患者术前和术后分期未改善。
术前,2期、3期、4期患者ONLT差异无统计学意义(P>0.05)(表2),不同分期患者术前及术后6个月CFT、EIFLT,术后6个月ONLT差异均有统计学意义(均为P<0.05)。
术前,2期、4期患者CFT与3期患者相比,差异均有统计学意义(均为P<0.001)。2期患者EIFLT与3期患者相比,4期患者EIFLT与3期患者相比,差异均有统计学意义(均为P<0.001)。
术后6个月,2期患者有7眼(46.7%)恢复中心凹正常形态,3期患者有3眼(5.6%)改善为2期,4期患者有10眼(100.0%)黄斑区视网膜结构稍改善,但仍存在EIFL。
术后6个月,2期、3期及4期患者CFT均较术前明显降低,差异均有统计学意义(P<0.05)(表3)。术后6个月,3期及4期患者EIFLT,均较术前明显降低,差异均有统计学意义(P<0.05)。术后6个月,2期、3期及4期患者ONLT均较术前明显降低,差异均有统计学意义(均为P<0.001)。
SD-OCT的定性参数如EZ不完整、CB、CME,这些与视网膜损伤相关的形态学特征,是影响视力的负面预后因素,但术前不同分期患者的组间差异均无统计学意义(均为P>0.05)。
2.4 相关性分析IMEM患者EIFL分期与患者术前BCVA、CFT均呈正相关(r=0.543、0.788,均为P<0.001);与患者术后6个月BCVA、CFT也均呈正相关(r=0.601、0.690,均为P<0.001)。
2.5 并发症情况79眼中,术后1 d眼压25~30 mmHg者5眼(6.33%)(1 kPa=7.5 mmHg),给予降眼压药物后眼压恢复正常,余74眼眼压为10~21 mmHg。随访期间,患者均未见严重不良反应或MEM复发。
3 讨论
SD-OCT可以定性、定量反映黄斑区视网膜结构变化,有助于选择手术时机,预测术后视力。本研究评估了基于SD-OCT图像的EIFL分期方案对79例接受PPV和ILM剥离联合Phaco+IOL植入术的IMEM患者视力预后的预测作用。结果发现,术前及术后6个月,2期IMEM患者的BCVA优于3期和4期患者,2期患者进行手术不仅视功能恢复更好,且分期改善概率也更高。术后6个月,2期15眼中有7眼(46.7%)改善为1期,黄斑中心凹恢复正常解剖结构,BCVA明显提高,而3期54眼中仅3眼(5.56%)改善为2期,余51眼(94.4%)和4期10眼(100.0%)仍存在EIFL,这可能是3期、4期患眼术后视网膜结构及BCVA恢复较差的原因。EIFL类似物理屏障,介于传入光和光感受器之间,阻碍或破坏投射到视锥细胞上的视觉图像。EIFLT增大可使光学障碍的程度加大。黄斑区细微结构进一步改变,感光细胞和视网膜神经细胞受损,正常的神经传递被破坏,造成视力下降和视物变形[15]。
IMEM患者EIFL分期与患者手术前后BCVA、CFT呈正相关,表明随分期增大,患者手术前后BCVA均较差,与2期及3期患者相比,4期患者手术前后视力均明显下降,可能与内层视网膜受MEM牵拉较重,同时外层视网膜上的光感受器细胞受到慢性、持久性损伤相关[12]。本研究发现术前ONLT与手术前后BCVA无明显相关性,与Doguizi等[16]研究结果一致,推测单纯的ONLT增大不影响视力。
术后6个月,大部分患者CFT未完全恢复正常,可能因为MEM长期对黄斑中心凹结构进行机械牵拉,切线方向和向心性牵拉力均可使黄斑区视网膜增厚。有研究报道视物变形与内层视网膜组织结构受损程度尤其是内核层厚度有关,而视力下降与外层视网膜组织结构变化相关[17]。2期患者术后视力及黄斑区结构恢复均好于3期及4期患者。
Jeon等[12]研究发现内层视网膜损伤造成的BCVA 下降相对可逆,与术后长期视力改善相关,而外层视网膜损伤造成的BCVA下降则不可逆。本研究还评估了三个定性参数:EZ不完整、CB和CME,其与不良视力预后因素相关[18],但术前不同分期患者的组间差异无统计学意义。
本研究结果表明,SD-OCT EIFL分期方案是一种简便、快速、重复性好的评估IMEM视力预后的方法。IMEM患者早期行手术治疗可稳定提高术后视力,促进黄斑中心凹正常解剖结构恢复。因此,临床医师在选择IMEM手术时机时应重点考虑EIFL的形成,即无EIFL的2期患者行手术治疗可恢复更好的视力,提高黄斑区解剖复位率。但本研究也存在一些不足之处。首先,部分患眼视网膜各层结构边界不清,手动测量值存在一定误差。其次,患者行PPV联合Phaco+IOL植入术,不排除术后BCVA与晶状体吸出相关[19]。此外由于本研究为回顾性临床分析,病例数较少,结果存在一定局限性。今后的研究尚需扩大样本量、延长随访时间对本研究结论加以验证。

