益气养阴解毒通络法治疗急性期糖尿病性脑梗死临床观察*
彭天忠 万 青 谢 桂 周 成 熊 佳 廖小香 胡穗发
糖尿病性脑梗死(Diabetes Cerebral Infarction,DCI)是指糖尿病患者并发缺血性脑卒中,是糖尿病患者常见而又最严重的并发症之一,具有症状重、致死致残率高、复发率高、后遗症重、治疗费高等特点[1-3]。DCI属中医“消渴病”和“(缺血性)中风”范畴。笔者通过对古代文献和现代研究成果的分析,以及长期临床实践总结,发现“气阴两虚—浊瘀生毒—毒损脑络”可能是消渴病向缺血性中风病机转化的规律,提出益气养阴解毒通络治法,自拟解毒降糖复瘫汤治疗DCI急性期患者取得较好疗效,现报道如下。
1 资料与方法
1.1 一般资料经医院伦理委员会审核批准,收集2016年7月—2019年11月就诊于南昌市洪都中医院神经内科被确诊为CDI急性期住院患者120例。按照就诊先后顺序编号,采用随机数字表法将合格受试者按1∶1原则分为2组,分别是解毒降糖复瘫汤治疗组和补阳还五汤对照组。解毒降糖复瘫汤治疗组60例,男37例,女23例;年龄40~83岁,平均年龄(63.06±8.51)岁;病程最短6 h,最长2周,平均病程(3.21±2.87)d;左侧脑梗死36例,右侧脑梗死24例。补阳还五汤对照组60例,男35例,女25例;年龄43~80岁,平均年龄(59.65±8.86)岁;病程最短6.5 h,最长2周,平均病程(3.07±2.69)d;左侧脑梗死34例,右侧脑梗死26例。2组在性别、年龄、病程和发病部位等方面比较,差异无统计学意义(P>0.05)。
1.2 诊断标准目前暂无DCI的中西医诊断标准,根据相关文献的查询[4,5],认为凡是在急性脑梗死发生之前有明确诊断为2型糖尿病病史,同时符合2型糖尿病和急性脑梗死的诊断标准即为DCI。2型糖尿病诊断标准参考《中国2型糖尿病防治指南(2013年版)》[6];脑梗死诊断依据2005年《中国脑血管病防治指南》[7]。
1.3 纳入与排除标准纳入标准:①西医诊断标准:符合DCI诊断标准,有2型糖尿病和脑梗死同时存在;②中医诊断标准:符合消渴病的中医诊断标准同时又符合缺血性中风病中经络(气虚血瘀型)的诊断标准;③发病时间:DCI急性期患者其脑梗死发病时间为最短6 h,最长2周;④年龄界限:40岁≤患者年龄≤85岁;⑤患者自愿进行临床观察试验。排除标准:①脑出血、蛛网膜下腔出血、短暂性脑缺血发作、高血压脑病,以及动脉炎、血液病引起的脑血栓形成和其他器质性脑病患者;②合并重度心律不齐、心功能不全、肝、肾、造血系统等严重原发性疾病,精神病患者,以及3 个月内有严重出血性疾病者;③患者近1个月内出现过糖尿病酮症、酮症酸中毒或者严重感染;④患者为妊娠、哺乳期妇女;⑤拒绝服用中药汤剂或者对汤剂中含有的草药饮片过敏的患者。
1.4 治疗方法
1.4.1 基础治疗依据2005年《中国脑血管病防治指南》[7]及《卒中单元》[8],包括糖尿病教育、糖尿病饮食治疗、一般治疗(保持呼吸道通畅、合理使用降压药、纠正血糖、抗感染及对症支持治疗)、稳定斑块、抗血小板聚集、改善循环和改善脑营养代谢等西药治疗,不使用中成药针剂、口服中成药和其他中药汤剂。
1.4.2 治疗组在基础治疗的基础上,加用解毒降糖复瘫汤治疗,采用全自动中药煎药机煎煮中药(煎药机厂家为北京东华原医疗设备有限责任公司,型号为YFY20、YBS200),每剂药煎成 2 袋,每袋 150 ml,口服,1袋/次,2次/d,饭后半小时口服。解毒降糖复瘫汤药物组成:黄芪60 g,黄连6 g,石菖蒲10 g,远志10 g,天花粉15 g,当归10 g,葛根18 g,赤芍15 g,水蛭10 g,鬼箭羽10 g,丹参15 g,胆南星6 g。
1.4.3 对照组在基础治疗的基础上,加用补阳还五汤加减治疗,煎药方法同上,所煎药物的包装亦同上,每剂药煎成 2 袋,每袋 150 ml,口服,1 袋/次,2 次/d,饭后半小时口服。补阳还五汤加减药物组成:黄芪60 g,当归10 g,赤芍15 g,地龙10 g,川芎10 g, 桃仁10 g,红花10 g。
1.4.4 疗程2组均连续用药4周为一个疗程,一共治疗1个疗程。
1.5 观察指标DCI急性期患者的临床疗效评价主要从患者躯体功能、日常生活活动能力、认知能力、社会参与能力等方面考虑,评定指标主要包括中风病疗效评价标准[9]、脑卒中残损评定法(Stroke Impairment Assessment Set,SIAS)、日常生活活动能力评分量表-巴氏指数(Barthel Index,BI)、简明精神状态检查表(Mini-mental State Examination,MMSE)以及血清炎性因子(TNF-α、hs-CRP)水平。分别于纳入前、治疗第15天后及治疗结束时各评定1次中风病临床疗效评价,以及SIAS评分、BI评分和MMSE评分。量表评定由经过专门培训的人员进行,并经过一致性检验,评定者不知晓分组情况。血清炎性因子(TNF-α、hs-CRP)水平的检测在患者治疗前和治疗后各检测1次。胰岛素敏感指数(Insulin sensitivity index, ISI)计算方法为:ISI=1/(FBG×FINS)[10]。
1.6 疗效评价标准疗效判定标准参考《中药新药临床研究指导原则》[9]治疗中风病的标准修改制定。基本恢复:功能缺损评分减少90%~100%;显效:功能缺损评分减少46%~89%;有效:功能缺损评分减少18%~45%;无效:功能缺损评分减少<18%或增加。
1.7 统计学方法临床数据统计学分析采用SPSS 19.0。计量资料组内比较:配对差值满足正态性时,用配对t检验;不满足正态性时,用配对秩和检验。组间比较:满足正态性时,方差齐性用t检验,方差不齐用t′检验;不满足正态性时,用成组比较的秩和检验。计数资料用χ2检验;等级资料用Radit分析。以P≤0.05为差异具有统计学意义。
2 结果
2.1 2组患者总体疗效比较治疗组总有效率为90.00%,对照组总有效率为80.00%,治疗组优于对照组,差异具有统计学意义(P<0.05)。见表1。

表1 2组患者总体疗效比较 (例,%)
2.2 2组患者治疗前后MMSE评分比较2组患者治疗前MMSE评分差异无统计学意义(P>0.05)。治疗后2组患者的MMSE评分均明显提高,差异有统计学意义(P<0.05)。治疗后,治疗组MMSE评分改善情况优于对照组,差异有统计学意义(P<0.05)。说明2组治疗均可改善MMSE评分,而解毒降糖复瘫汤组治疗与补阳还五汤治疗比较差异具有统计学意义。见表2。
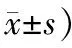
表2 2组患者治疗前后MMSE评分比较 (例,
2.3 2组患者治疗前后SIAS评分比较2组患者治疗前SIAS评分差异无统计学意义(P>0.05)。治疗后2组患者的SIAS评分均明显提高,差异有统计学意义(P<0.05)。治疗后治疗组SIAS评分改善情况优于对照组,差异有统计学意义(P<0.05)。说明2组治疗均可改善SIAS评分,而解毒降糖复瘫汤组治疗与补阳还五汤治疗比较差异具有统计学意义。见表3。
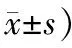
表3 2组患者治疗前后SIAS评分比较 (例,
2.4 2组患者治疗前后BI评分比较2组患者治疗前BI评分差异无统计学意义(P>0.05)。治疗后2组患者的BI评分均明显提高,差异有统计学意义(P<0.05)。治疗后,治疗组BI评分改善情况优于对照组,差异有统计学意义(P<0.05)。说明2组治疗均可改善BI评分,而解毒降糖复瘫汤组治疗与补阳还五汤治疗比较差异具有统计学意义。见表4。
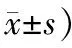
表4 2组患者治疗前后BI评分比较 (例,
2.5 2组患者治疗前后血清炎性因子水平和胰岛素敏感指数比较2组患者治疗前血清炎性因子水平(IL-10、TNF-α和hs-CRP)基本接近,差异无统计学意义(P>0.05)。治疗后2组患者的hs-CRP和TNF-α均有明显降低,以及ISI均有明显提高,且差异有统计学意义(P<0.05)。治疗后,治疗组hs-CRP和TNF-α降低与对照组比较,差异有统计学意义(P<0.05);治疗组IL-10提高与对照组相当,差异无统计学意义(P>0.05)。见表5。
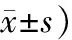
表5 2组患者治疗前后血清炎性因子水平和胰岛素敏感指数比较 (例,
3 讨论
糖尿病性脑梗死(DCI)的发病机制目前尚未完全阐明,现代医学认为其主要与糖尿病代谢紊乱所致的微血管、大血管病变以及血液流变学和抗凝纤溶系统异常有关。慢性高血糖和胰岛素抵抗可促进动脉粥样硬化形成,而高血糖可使血管过度糖化和氧化,激活蛋白激酶C(Protein kinase C,PKC),引起内皮功能紊乱、血小板异常、凝血系统功能障碍、同型半胱氨酸血症,造成动脉硬化的发生和血栓形成。在DCI患者中,胰岛素抵抗(Insulin resistance,IR)通过多种途径促进动脉硬化形成,可加重血管管腔的狭窄[11]。近年的研究提示,2 型糖尿病和动脉硬化可能是同一病理基础上平行发展的2个疾病,糖调节受损的出现意味着导致动脉硬化的危险因素的作用加强[12]。它们的共同基础是慢性、亚临床性的炎症,以及炎症导致的胰岛素抵抗[13-15]。TNF-α和hs-CRP是血清主要炎性因子,其中 TNF-α可有效促进炎症细胞的活化和聚集,具有促炎作用;hs-CRP是机体炎症反应程度的重要标志物,其作为急性炎性时相反应蛋白,可诱发单核细胞分泌炎性递质,加重炎性反应,进一步加剧急性脑梗死患者脑细胞的缺血和缺氧[16]。对于胰岛素抵抗检测,通常是定量检测胰岛素敏感指数(ISI),该方法简单、准确,可重复性强。
消渴病患者合并中风病在古代中医文献中早有记载,例如《证治要诀·消瘅》提到:“三消日久,精血既亏损,或目无所见,或手足偏废,如风疾”。其中“手足偏废”即为中风偏瘫。我们通过对古代文献和现代研究成果的分析,发现消渴病和缺血性中风病之间存在着共同的病机特点,而且还存在消渴病向缺血性中风病机转化的规律[17-19]。结合长期的临床实践,我们发现“气阴两虚—浊瘀生毒—毒损脑络”为DCI急性期的主要病机,“毒损脑络”为其病机关键。消渴病患者多为先天禀赋不足,或过食肥甘厚腻,损伤脾胃,脾胃运化失权,气血生化无源而气阴两虚;患者气阴两虚,脾胃失养,运化水湿不健,痰浊内阻,脉络不通,瘀血内生,浊瘀互结而生毒邪,毒损脑络,蒙蔽清窍,窍闭神匿,神不导气,发为中风。可见本病本虚标实,虚实夹杂为其病机特点,其病位在脑窍,治疗当以益气养阴解毒通络为法,并总结出经验方:解毒降糖复瘫汤。该方由黄芪、黄连、石菖蒲、远志、天花粉、当归、葛根、赤芍、水蛭、鬼箭羽、丹参和胆南星组成。方中黄芪益气健脾扶正为君,当归养血活血为臣,佐以天花粉、葛根养阴生津,赤芍、丹参活血化瘀,胆南星燥湿化痰,石菖蒲、远志化浊开窍,鬼箭羽、黄连清热解毒通络,水蛭破血化瘀通络。诸药合用,祛邪与扶正同用,益气与活血同聚,解毒与醒神同调,共奏益气养阴、解毒通络之功。
本研究显示,通过总体疗效评价、SIAS、BI、MMSE评分和血清炎性因子水平(TNF-α、hs-CRP)分析比较,在基础治疗上联合中药汤剂治疗,均能有效改善糖尿病性脑梗死急性期患者的临床症状。但是,通过进一步系统分析,基础治疗联合解毒降糖复瘫汤在改善糖尿病脑梗死急性期患者神经功能缺损症状、日常生活质量改善、精神状态以及血清炎性因子水平等方面与基础治疗联合传统补阳还五汤治疗比较差异具有统计学意义(P<0.05),综上可知,解毒降糖复瘫汤的临床疗效肯定,可缩短患者的疗程,调节患者血清炎性因子水平,具有很好的社会效益和经济效益。

