分析小骨窗微创手术治疗脑出血的技术及疗效
晁先礼
新沂市人民医院神经外科,江苏新沂 221400
脑出血是一种原发性非外伤性脑实质内出血,诱发因素多样化,多与高血压、糖尿病、高血脂、长时间吸烟及应用管制类药物等有所关联[1]。受到老龄化等多种因素的影响,导致脑出血疾病发生率呈逐年增长,疾病初期临床症状不明显,少数患者易出现头晕、头痛以及肢体无力等症状,但疾病一旦发作,可在短时间内达到巅峰,出血量与出血部位决定症状轻重,尽早对疾病进行有效干预,可避免肢体功能障碍、语言表达不清与视力障碍等并发症[2-3]。临床中,针对脑出血患者大多采用外科手术,但开颅血肿清除术具有创伤大,预后效果不理想等弊端[4]。小骨窗微创手术不仅可将血肿完全清除,而且切口较小,对脑组织不会产生较大损伤,治疗效果确切,可保证治疗安全性,利于患者机体康复[5-6]。该文针对2018 年9 月—2020 年9 月该院收治的68 例脑血栓患者予以不同手术治疗方案,分析小骨窗微创手术治疗价值。现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院收治的68 例脑血栓患者为研究对象,根据开展的治疗方案不同,将其分为两组。常规组34 例:男性患者23 例,女性患者11 例;平均年龄(54.52±1.42)岁。研究组34 例:男性患者24 例,女性患者10 例;平均年龄(54.55±1.45)岁。两组一般资料对比,差异无统计学意义(P>0.05)。具有可比性。
1.2 纳入与排除标准
纳入标准:①通过头颅CT 等诊断方案确诊为脑出血疾病;②患者本人或者家属自愿签订此次研究同意书;③临床资料完整;④发病后24 h 内到院就诊;⑤该次研究获得医学伦理委员会批准。
排除标准:①脑干与动脉肿瘤出血者;②中途退出或更换治疗方案者;③恶性疾病者;④不符合手术指征者;⑤传染性疾病者;⑥听力、语言障碍者;⑦肝、肾等重要器官功能不全者。
1.3 方法
常规组:开展大骨瓣开颅手术。实施全身麻醉,通过头颅CT 对血肿部位进行确认,选择正确的开颅部位。手术操作时,先将头皮切开,再进行开骨窗操作,移除骨瓣,再逐层切开,将血肿部位完全暴露出来,直视下将血肿清除。清除结束后,放置引流管,对各切口进行缝合。
研究组:采用小骨窗微创手术治疗。给予患者气管插管静脉复合麻醉,在出血部位头皮做6~7 cm 切口,应用铣刀将头颅切开,做4 cm×5 cm 的小骨窗,将硬膜放射状切开,让侧裂池处于暴露状态,将手术显微镜置入。针对血肿破入脑室患者,实施侧脑室穿刺引流;对于脑组织外膨,脑压高者,通过CT 定位,在颞上无血管部位将脑穿刺针穿刺入血肿室,将血肿抽吸,脑压下降后,在显微镜下将侧裂池蛛网膜解剖,显露岛叶皮,选择离岛叶皮层距离最小、血肿量最大层面无血管部位切开岛叶皮层,直至血肿腔。通过显微镜将血肿全部清除,并将脑棉覆盖于血肿腔壁,当血肿清除后,逐步取出,留置引流管在血脂腔内,关颅。
1.4 观察指标
①治疗结束后,对患者疾病状况进行评估。有效:生命体征等指标正常,无明显神经功能障碍,生活可完全自理;改善:生命体征等指标接近正常,有轻度神经功能障碍,有基本的生活自理能力;无变化:术后患者生活无法自理,处于植物状态或者死亡;治疗有效率=好转率+改善率。②记录不同治疗方案的手术操作时间与患者在院治疗时间。③应用神经功能缺损评分对患者术后神经缺损程度进行评价,总分100 分,分值越高,说明患者神经缺损程度越轻。④观察不同方案的治疗安全性。⑤记录治疗前、后患者血肿量情况,并应用日常生活质量评分量表,对患者的精力、躯体疼痛、精神健康以及生理职能方面开展评价,每一项均为100分,所得分值越高,代表患者的日常生活水平越高。
1.5 统计方法
采用SPSS 25.0 统计学软件进行数据分析,计量资料的表达方式为(),组间差异比较采用t 检验,计数资料的表达方式为[n(%)],组间差异比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者治疗效果对比
研究组治疗有效率94.12%高于常规组73.53%,差异有统计学意义(P<0.05)。见表1。

表1 两组患者治疗效果对比[n(%)]
2.2 两组患者手术操作、在院治疗时间与神经功能缺损评分对比
研究组手术操作时间与在院治疗时间均短于常规组,研究组神经功能缺损评分低于常规组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者手术操作、在院治疗时间与神经功能缺损评分对比()
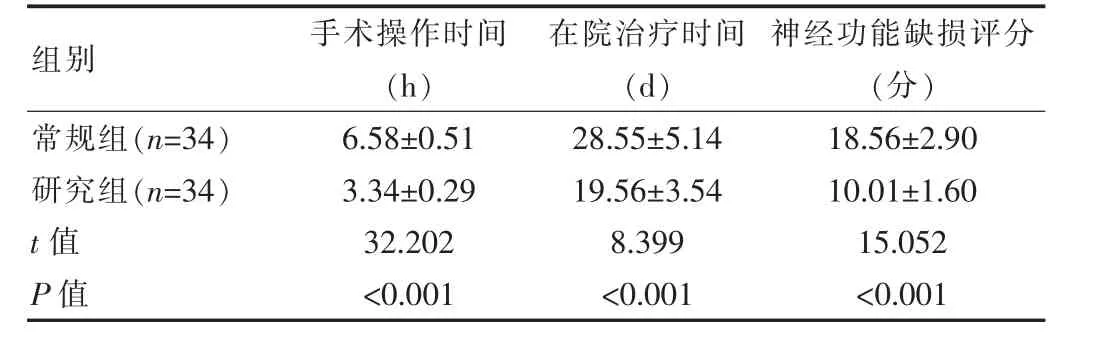
表2 两组患者手术操作、在院治疗时间与神经功能缺损评分对比()
2.3 两组患者治疗安全性对比
常规组术后不良反应发生率23.52%,研究组术后不良反应发生率5.88%,研究组治疗安全性高于常规组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者治疗安全性对比[n(%)]
2.4 两组患者治疗前后血肿量情况对比
治疗前,两组患者的血肿量差异无统计学意义(P>0.05)。治疗后,研究组血肿量明显少于常规组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者治疗前后血肿量情况对比[(),mL]

表4 两组患者治疗前后血肿量情况对比[(),mL]
2.5 两组患者日常生活质量评分对比
研究组精力、躯体疼痛、精神健康以及生理职能评分均高于常规组,差异有统计学意义(P<0.05)。见表5。
表5 两组患者日常生活质量评分对比[(),分]

表5 两组患者日常生活质量评分对比[(),分]
3 讨论
脑出血在临床中也称为自发性脑出血,是指原发性非外伤性的脑实质出血,多数患者出血部位在大脑半球,少数出血部位在小脑与脑干[7]。由于脑出血具有发病突然、病情发展迅速、病死率、致残率等特征,尽早对疾病进行干预,不仅可确保预后,还可减低疾病死率,对患者的日常生活质量有着积极影响[8]。临床中,针对脑出血疾病多选择手术方案干预,可将颅内血清快速清除,从而确保颅内压力稳定,改善局部血液循环障碍情况,从而可有效挽救患者的生命安全[9]。手术治疗可提高血氧含量,调节血氧分压,增加血氧扩散距离,从而改善脑水肿状况,利于患者尽早苏醒,挽救患者的生命安全[10-11]。但通过临床相关数据可发现,开展不同的手术方案所达到的预后效果存在一定差异性,比如开颅手术,医师可在直视下进行操作,将血肿进行彻底清除,达到理想的止血效果,但手术操作创伤性较大,术中出血量较多,术后机体恢复速度慢,并且相关并发症发生率也较高,无法获得患者认可[12]。由于脑出血患者逐渐增多,从而获得医学研究者的重视度,逐步优化治疗方案,从而形成小骨窗微创手术,其具有操作简单、切口小、定位精确、手术操作时间短以及安全可行性高等优势,可明显缓解血肿对脑组织产生的压迫,降低颅内压,治疗效果确切[13-14]。此外,小骨窗微创手术中配合显微镜,可减少对颅内组织所产生的损伤,降低脑损伤发生率,可在脑实质产生不可逆损伤前将血肿清除,以免产生恶性循环,对于术后再次出血患者,可实施二次手术操作。同传统手术相比较,小骨窗微创手术治疗优势性更强,可实施基础麻醉,而且操作简单,手术时间较短[15]。微创手术对机体所产生的损伤性较小,术中出血量少,患者术后恢复速度快;微创手术操作视野清晰,可完全避开对功能区血管与大血管产生损伤,而且不易出现渗漏情况,术后患者出现感染概率较低;利于患者在较短时间内恢复受压神经元功能,快速改善脑组织水肿状况,避开脑组织损伤[16]。
该次研究表明,研究组采用小骨窗微创手术,治疗有效率为94.12%,高于常规组的73.53%(P<0.05);治疗前,两组患者的血肿量差异无统计学意义(P>0.05);治疗后,研究组手术血肿量明显少于常规组(P<0.05);术后,研究组患者精力、躯体疼痛、精神健康以及生理职能评分均高于常规组(P<0.05);这充分表明小骨窗微创手术治疗优势性,改善血肿压迫状况,调节脑组织缺血,将血肿物彻底清除,从而提高治疗效果,保证治疗安全性。同时研究组手术操作时间与在院治疗时间均短于常规组;研究组神经功能缺损评分也较常规组低。研究组术后不良反应发生率5.88%,常规组术后不良反应发生率23.52%,说明采用小骨窗微创手术治疗安全性高于大骨瓣开颅手术。申达光[17]在文中也表明,针对脑出血患者实施小骨窗微创手术临床治疗有效率90.74%,高于实施常规开颅手术治疗有效率75.93%(P<0.05);这与该次研究所得结果一致,充分表明该次研究具有真实性与科学性。
相关文献指出,出血量较多、血压升高、凝血功能障碍等是导致脑出血疾病复发的主要因素,术后加强对相关危险因素的干预,做好高效、合理预防措施,对疾病稳定有着重要意义[18]。同大骨瓣手术相比较,小骨窗手术更可保证脑出血疾病治疗效果,还可降低患者疾病死率与残疾率,更可缩短患者在院治疗时间,改善神经缺损程度[19-20]。为进一步提高手术治疗效果,建议术前予以患者宣教与心理疏导,确保其治疗配合度,保持良好的心理状态,进而降低应激反应发生,积极配合医护人员开展工作,而术后加强巡视,做好相关护理工作,从而规避风险因素,进一步提升预后。
综上所述,针对脑出血患者应用小骨窗微创手术开展治疗效果确切,治疗方案具有操作简单、安全性高等技术优势,可进一步提高对脑出血疾病干预价值,缩短患者在院时间。

