IL-17、PCT/ALB、mHLA-DR对老年ICU COPD多重耐药鲍曼不动杆菌血流感染患者病情评估的价值及对预后的影响
苏晓蕾,赵 睿,房开宇
老年重症监护病房(ICU)慢性阻塞性肺疾病(COPD)患者多重耐药鲍曼不动杆菌等定植及血流感染风险增加,严重威胁患者生命安全,故早期评估患者病情严重程度及预后意义重大。白细胞介素-17(IL-17)是T细胞产生的一种前炎性细胞因子,与鲍曼不动杆菌脓毒症有关[1]。白蛋白(ALB)是血浆中一种重要的蛋白质[2],降钙素原(PCT)是临床辅助诊断细菌感染的经典标志物,PCT/ALB可反映机体炎症-营养状况[3]。单核细胞人白细胞抗原-DR(mHLA-DR)可预测全身炎症反应综合征的发生和进展[4]。目前关于IL-17、PCT/ALB、mHLA-DR在老年ICU COPD多重耐药鲍曼不动杆菌血流感染患者病情评估中的价值及对预后影响的报道较少,故本研究对此进行探讨。
1 资料与方法
1.1一般资料 选取2018年9月—2020年10月我院收治的80例老年ICU COPD多重耐药鲍曼不动杆菌血流感染患者,其中男37例,女43例;年龄60~84(68.37±4.05)岁。纳入标准:年龄≥60岁;符合COPD[5]、血流感染[6]诊断标准,经病原菌培养证实为鲍曼不动杆菌感染,对≥3类常用抗菌药物耐药;ICU患者。排除标准:合并癌症者;器官移植者;转院者;合并其他病原菌感染者。
1.2研究方法 收集入组者基线资料,根据28 d预后分为死亡组、生存组,比较2组治疗前及治疗3、7 d后IL-17、PCT/ALB、mHLA-DR、急性生理学与慢性健康状况评分系统(APACHE)Ⅱ评分,采用Pearson相关性分析探讨IL-17、PCT/ALB、mHLA-DR与APACHE Ⅱ评分的关系,采用Cox回归分析探讨预后影响因素,采用受试者工作特征(ROC)曲线分析上述指标评估预后的效能。
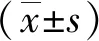
2 结果
2.12组IL-17、PCT/ALB、mHLA-DR比较 与治疗前比较,生存组治疗3、7 d后IL-17、PCT/ALB降低(P<0.05),死亡组比较差异无统计学意义(P>0.05);与治疗前比较,死亡组治疗3、7 d后mHLA-DR降低(P<0.05),生存组比较差异无统计学意义(P>0.05)。与生存组比较,死亡组治疗3、7 d后IL-17、PCT/ALB升高,mHLA-DR降低(P<0.05)。见表1。
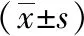
表1 老年ICU COPD多重耐药鲍曼不动杆菌血流感染2组治疗前后IL-17、PCT/ALB、mHLA-DR比较
2.22组APACHE Ⅱ评分比较 与治疗前比较,生存组治疗3、7 d后APACHE Ⅱ评分降低(P<0.05),死亡组比较差异无统计学意义(P>0.05);与生存组比较,死亡组治疗3、7 d后APACHE Ⅱ评分升高(P<0.01)。见表2。

表2 老年ICU COPD多重耐药鲍曼不动杆菌血流感染2组APACHE Ⅱ评分比较分)
2.3IL-17、PCT/ALB、mHLA-DR与APACHE Ⅱ评分相关性分析 治疗3、7 d后IL-17、PCT/ALB与APACHE Ⅱ评分呈正相关(r=0.714、0.765,P<0.01;r=0.855、0.882,P<0.01),mHLA-DR与APACHE Ⅱ评分呈负相关(r=-0.762、-0.797,P<0.01)。
2.4预后影响因素分析 将APACHE Ⅱ评分控制后,治疗3、7 d后IL-17、PCT/ALB、mHLA-DR是老年ICU COPD多重耐药鲍曼不动杆菌血流感染患者预后的影响因素(P<0.01)。见表3。
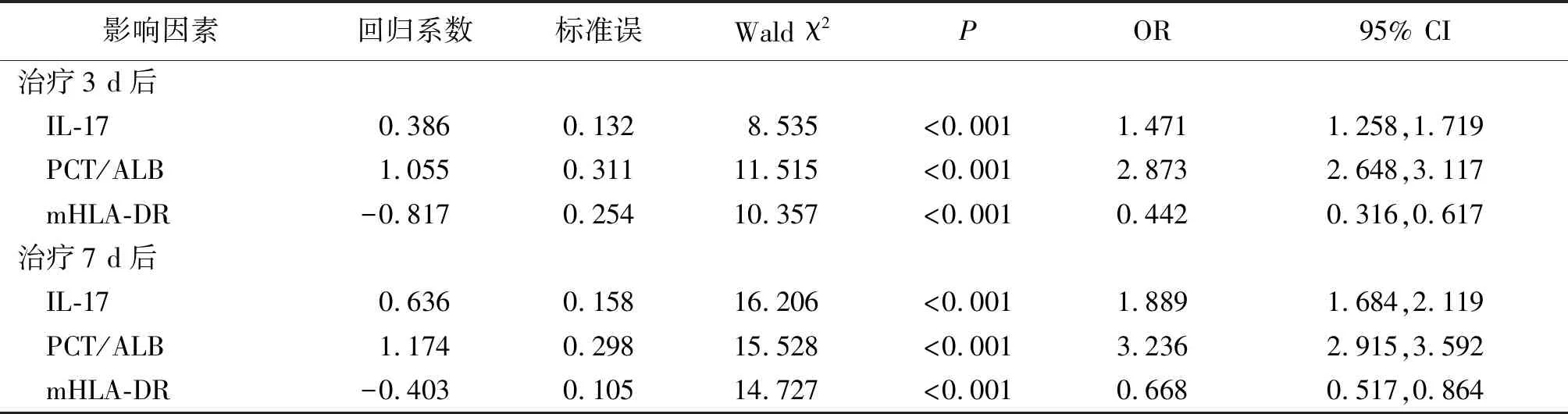
表3 老年ICU COPD多重耐药鲍曼不动杆菌血流感染患者预后影响因素分析
2.5IL-17、PCT/ALB、mHLA-DR评估预后的效能分析 ROC曲线分析显示,治疗7 d后IL-17、PCT/ALB、mHLA-DR评估预后的曲线下面积(AUC)分别为0.892、0.790、0.868,大于治疗3 d后的0.786、0.667、0.801,且治疗3、7 d后各指标联合评估预后的AUC大于同时间任一单一指标评估。见表4。

表4 老年ICU COPD多重耐药鲍曼不动杆菌血流感染患者ROC曲线分析结果
3 讨论
IL-17能诱导和调节机体多种免疫应答反应[7]。唐晓莹和浦雄勇[8]报道,鲍曼不动杆菌感染患者IL-17升高,且高IL-17是其危险因素。本研究显示,死亡者治疗3、7 d后IL-17较生存者高,与胡诗礼等[9]结论相似;且IL-17与APACHE Ⅱ评分呈正相关,是预后的影响因素,提示检测IL-17可评估老年ICU COPD多重耐药鲍曼不动杆菌血流感染患者病情,并能预测预后。罗钰填等[10]报道,鲍曼不动杆菌感染所致呼吸机相关性肺炎死亡患者血清IL-17高于生存患者,是预后的指示性因子。多重耐药鲍曼不动杆菌血流感染后,机体T细胞激活,调节免疫反应,诱导IL-17合成和分泌,从而引起IL-17的升高,IL-17越高提示患者感染越严重。
ALB可反映机体营养状态,C反应蛋白与ALB比值越高,重症患者预后越差,但有关PCT/ALB的报道少见[11]。本研究发现,与生存者相比,死亡者治疗3、7 d后PCT/ALB升高,与APACHE Ⅱ评分呈正相关,是预后的影响因素,提示其可作为评估病情和预后的生物学标志物。因鲍曼不动杆菌为革兰阴性菌,感染发生后,PCT水平可显著升高[12]。老年COPD患者常因病情活动减少,消化能力降低,可能影响营养摄入,加之收入ICU后,机体对ALB消耗增加,从而导致ALB降低。ALB越低,PCT越高,则PCT/ALB越高,提示感染越严重,机体营养状况越差,免疫功能减弱,从而影响患者预后[13]。
mHLA-DR能将单核巨噬细胞吞噬处理的外源性抗原递呈给T淋巴细胞,激活T细胞,调控机体免疫功能[14]。本研究显示,死亡者治疗3、7 d后mHLA-DR较生存者降低,与APACHE Ⅱ评分呈负相关,是预后的影响因素。王书等[15]报道,mHLA-DR表达与老年肺炎患者预后有关,高表达时患者治愈率较高,易获得良好预后,证实mHLA-DR有助于老年感染患者预后评估。mHLA-DR降低被认为是机体免疫功能减弱的可靠标志物,多重耐药鲍曼不动杆菌血流感染后,单核巨噬细胞被活化合成mHLA-DR,在mHLA-DR协助下将有效抗原成分提呈至淋巴细胞,启动免疫应答,以抵御多重耐药鲍曼不动杆菌血流感染[16]。当mHLA-DR降低时,以上免疫应答减弱,机体难以通过免疫功能抵抗多重耐药鲍曼不动杆菌血流感染,故病情加重及不良预后风险提高。同时ROC曲线分析显示,IL-17、PCT/ALB联合mHLA-DR评估预后的AUC最大,提示三者联合对预后的评估效能最佳。
综上,IL-17、PCT/ALB、mHLA-DR与老年ICU COPD多重耐药鲍曼不动杆菌血流感染患者病情程度和预后有关,在缺乏有效预测手段时,可作为评估预后的生物学标志物,为临床干预提供参考信息。

