早期高容量血液滤过治疗重症急性胰腺炎伴急性呼吸窘迫综合征患者的效果
罗宁,许明,郑亮,倪荣,孙敏敏,杨桦,韩双双,芦乙滨
(信阳市中心医院 重症医学科,河南 信阳 464000)
重症急性胰腺炎(severe acute pancreatitis,SAP)起病快,且发展迅速、病情凶险,会导致系统和多器官功能障碍,具有较高的致死率[1]。SAP发病原因较为复杂,多数和酗酒、暴饮暴食、血脂异常、胆道系统疾病有关,患者一般表现为恶心、呕吐、发热、腹痛,严重时会发生休克,威胁生命安全[2]。急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)的主要特征为顽固性低氧血症,起病急骤,且病情凶险、发展迅速,是常见的SAP并发症,主要是由SAP导致的全身炎症反应引起的炎性介质生成过度,从而损伤肺组织所导致,致死率可高达50%以上[3]。因此,早期治疗SAP伴ARDS十分重要。高容量血液滤过(high volume hemofitration,HVHF)采用对流原理,在理论上可有效清除循环中的炎症因子,从而减轻炎症反应和肺损伤,改善预后,但目前有关SAP伴ARDS早期HVHF治疗的研究相对较少。基于此,本文以SAP伴ARDS患者为研究对象,分析早期HVHF治疗SAP伴ARDS患者的效果。现作如下报告。
1 资料与方法
1.1 一般资料本研究经信阳市中心医院医学伦理委员会批准。选取2016年1月至2019年12月信阳市中心医院重症医学科诊治的SAP伴ARDS患者82例,其中男54例,女28例。纳入标准:(1)符合SAP的诊断标准:①血清淀粉酶升高3倍以上,上腹疼痛,②经CT或者MRI检查有急性胰腺炎征象,且有胰腺坏死或者胰周广泛渗出、胰腺脓肿等,③器官功能发生衰竭,满足2项及以上即可诊断为SAP;(2)符合中华医学会呼吸病学分会有关ARDS的诊断标准;(3)就诊时间48 h内,年龄18~70岁;(4)签署知情同意书。排除标准:(1)严重凝血功能异常;(2)休克;(3)其他血液系统、免疫系统疾病;(4)心、肝、肾功能不全;(5)慢性呼吸衰竭;(6)怀孕或者哺乳期女性;(7)有精神疾病史或者交流沟通有障碍。按随机数字表法分为对照组(41例)与研究组(41例),两组性别、年龄、急性生理学及慢性健康状况评分系统(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)、致病原因等比较,差异无统计学意义(P>0.05)。见表1。
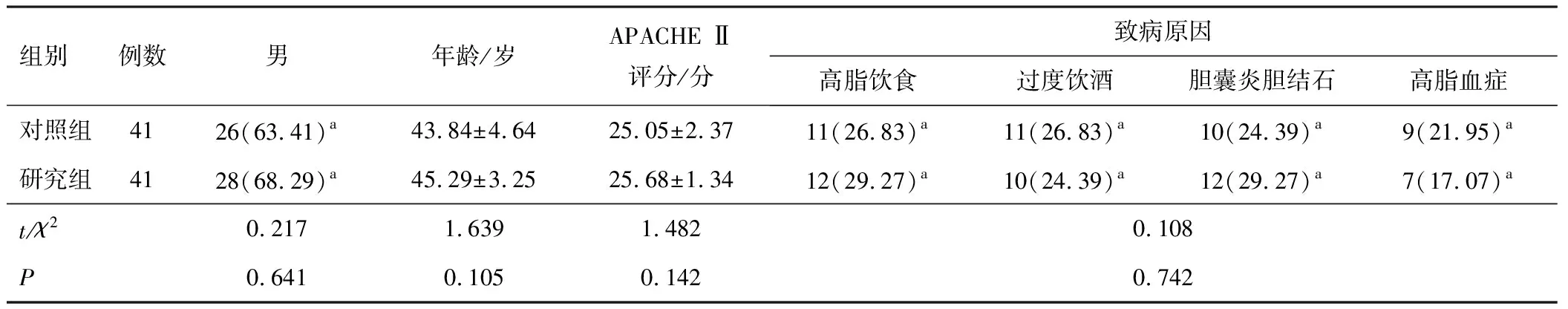
表1 两组一般资料比较
1.2 治疗方法
1.2.1对照组 接受基础治疗,包括胃肠减压、禁食、抑制胰腺分泌、抑酸,维持内环境和循环稳定,治疗原发病,在ARDS确诊后立即给予气管插管机械通气,进行保护性肺通气,并间断进行肺复张,采取俯卧位进行通气,并给予镇静、镇痛治疗。
1.2.2研究组 在对照组的基础上给予HVHF治疗,采用金宝公司(瑞士)的Prismaflex血液净化机和配套的AN69ST血滤膜作为治疗仪器,经过颈内静脉或者股静脉途径将透析导管置入,经过导管将置换液输入,置换液组成包含250 g·L-1硫酸镁3 mL,500 g·L-1葡萄糖5 mL,生理盐水2 000 mL,100 g·L-1氯化钾7.5 mL,无菌注射用水500 mL,50 g·L-1碳酸氢钠125 mL,并根据患者的内环境水平实际情况合理调节电解质配方,输入时间3 d。血流量控制在250 mL·min-1,超滤率控制在50 mL·(kg·h)-1。对于有凝血功能异常,且在肝素抗凝时血小板具有显著下降的患者,采取无抗凝治疗;对于凝血功能正常的患者,采用抗凝治疗,肝素首剂量为0.2~0.5 mg ·kg-1,并控制剂量2.5~8.0 mg·h-1以内,间隔4 h复查1次活化部分凝血酶时间(activated partial thromboplastin time,APTT),根据结果调节肝素剂量,使APTT延长,控制在1.5~2.0倍基础值以内。在滤器内凝血过高或者跨模压过高时,及时更换滤器膜。
1.3 观察指标(1)于治疗前、治疗24 h、治疗48 h、治疗72 h抽取患者静脉血5 mL,采用3 000 r·min-1的离心机进行10 min的离心处理,取上清血液待测。采用酶联免疫吸附法检测降钙素原(procalcitonin,PCT)、白细胞介素10(interleukin 10,IL-10)、白细胞介素6(interleukin 6,IL-6)、肿瘤坏死因子α(tumor necrosis factor α,TNF-α)水平,试剂盒源自上海酶联生物科技有限公司;采用放射免疫法检测C反应蛋白(C reactive protein,CRP)水平,试剂盒源自福瑞润泽生物技术有限公司。(2)比较两组机械通气时间、28 d死亡率、ICU住院时间、总住院时间。采用肺功能仪测定COPD患者治疗前后的第1秒钟用力呼气容积(forced expiratory volume in one second,FEV1)、用力肺活量(forced vital capacity,FVC),计算FEV1占预计值百分比(FEV1%)。

2 结果
2.1 炎症因子治疗前两组血清PCT、CRP、IL-10、IL-16、TNF-α水平比较,差异无统计学意义(P>0.05);研究组治疗24、48、72 h血清PCT、CRP、IL-10、IL-16、TNF-α水平较治疗前降低,对照组治疗72 h血清PCT、CRP、IL-10、IL-16、TNF-α水平较治疗前降低,且研究组低于对照组,差异有统计学意义(P<0.05)。见表2。
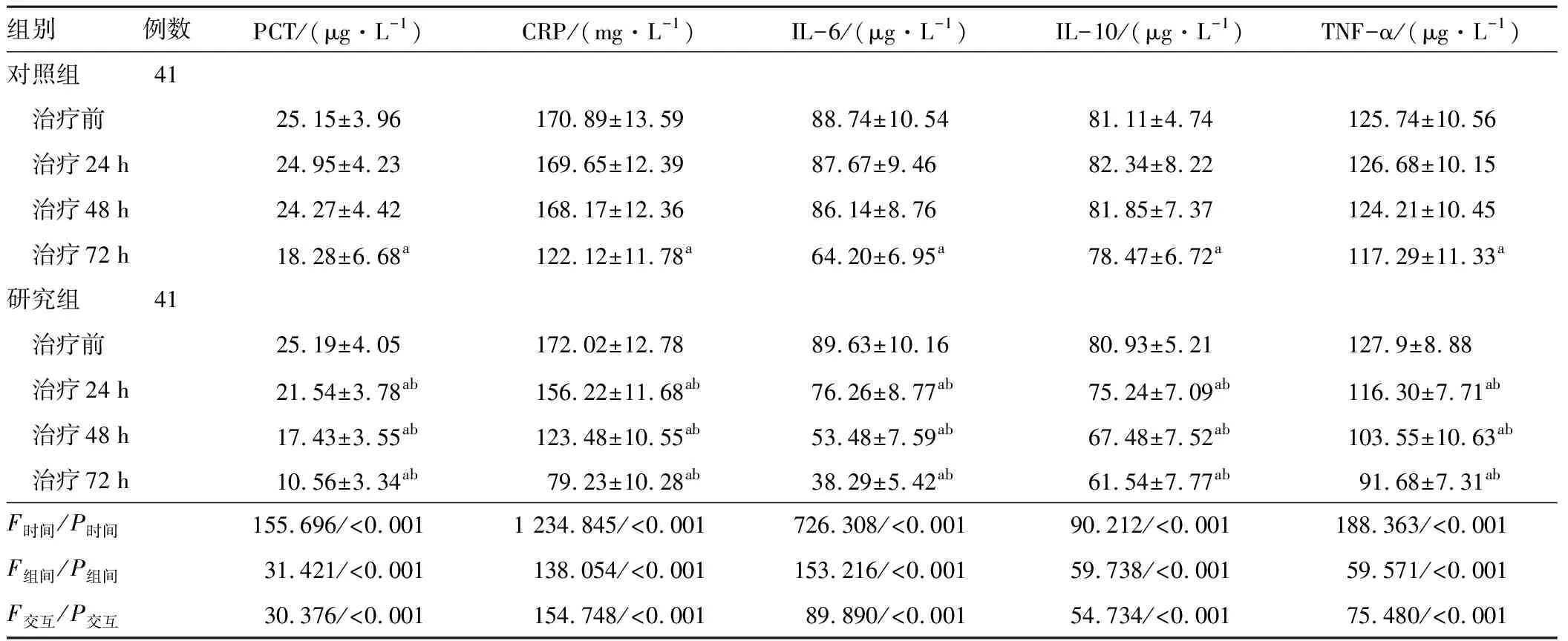
表2 两组不同时点炎症因子水平比较
2.2 肺功能指标治疗前两组血清FEV1、FCV、FEV1%比较,差异无统计学意义(P>0.05);两组治疗后FEV1、FCV、FEV1%较治疗前升高,且研究组高于对照组,差异有统计学意义(P<0.05)。见表3。
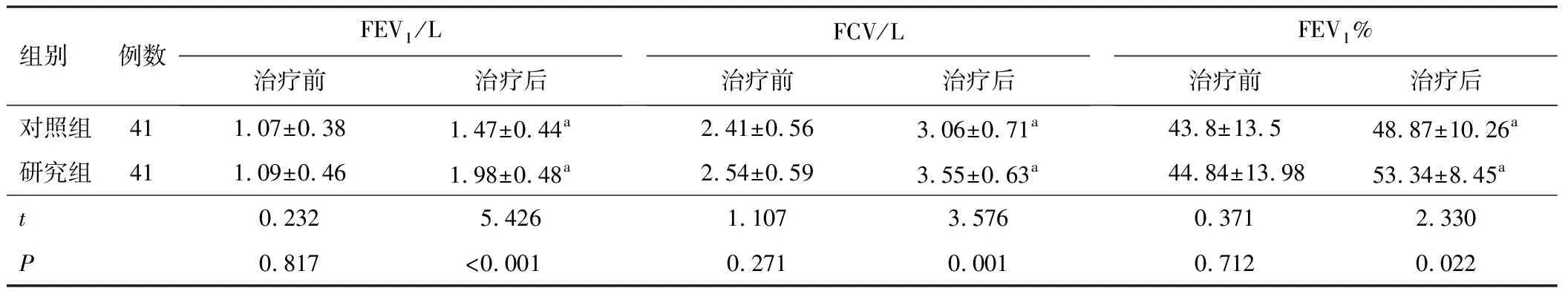
表3 两组治疗前后FEV1、FCV、FEV1%比较
2.3 机械通气时间、28 d死亡率、ICU住院时间、总住院时间研究组机械通气时间、ICU住院时间、总住院时间短于对照组,差异有统计学意义(P<0.05);研究组28 d死亡率为19.51%,与对照组(34.15%)比较,差异无统计学意义(P>0.05)。见表4。

表4 两组机械通气时间、28 d死亡率、ICU住院时间、总住院时间比较
3 讨论
SAP由医源性毒素、缺氧等因素导致胰腺出血坏死,坏死物质易被器官吸收导致重要器官功能损伤,再加上胰腺内产生的胰蛋白酶进入血液循环,作用于各种细胞,促使细胞释放血管活性物质,导致胰腺组织发生血管张力变化、炎症、坏死等,大量炎症递质释放,导致全身炎症反应综合征[4-5]。炎症因子通过微血管扩张,导致微循环发生障碍,损伤溶酶体膜和线粒体膜,致使患者发生呼吸异常,造成急性肺损伤、多脏器功能障碍综合征或者ARDS,提高患者的死亡率[6-7]。大量炎症因子的释放会损伤机体免疫功能,导致免疫麻痹或者免疫抑制,易使患者发生二次感染,因此,及时有效清除血液循环中的炎症因子,并降低全身炎症反应十分重要。临床上对于SAP合并ARDS的治疗一般采用抑酸、抑制胰腺分泌、抗感染、禁食、胃肠减压等方法,在一定程度上可对患者的临床症状起到改善效果,但是治疗效果不佳。HVHF采用对流吸附的方法清除血液循环中的炎症因子,具有一定的弥散作用[8]。同时,本文采用的Prismaflex血液净化机配套的AN69ST滤器膜是高通量膜,通过对流作用,可以将大量的炎症因子清除,AN69ST滤器膜也有较强的吸附能力,可吸附炎症大分子,但对滤器的渗透性产生的影响较小[9]。
PCT是降钙素的前体糖蛋白,在健康人体中的含量较低,而在感染、严重创伤、应激时会大量释放,是机体炎症反应的早期特异性诊断指标[10-11]。高静等[12]研究表明,SAP患者血清PCT呈高表达,其水平与机体的感染程度有关。CRP是常见的反映炎症的敏感指标,在感染侵害阶段以及疾病发生阶段其水平都会上升,与SAP的严重程度呈正相关[13-14]。IL-6是多效性细胞因子,对炎症细胞和血管内皮细胞均有毒性和激活作用,同时还会诱导合成急性期蛋白,促使发生炎症反应,对组织器官造成损害[15]。TNF-α是炎症反应中最早出现的炎症因子,不仅会提高血管内皮细胞的通透性,还会诱导IL-6的合成与释放,加快疾病进程[16]。IL-10是重要的免疫抑制和抗炎细胞因子,会抑制TNF-α、IL-6的合成以及活性,并参与免疫细胞、炎症细胞等的调节,在自身免疫性疾病、炎症感染性疾病中发生重要作用[17]。本研究结果显示,研究组治疗24、48、72 h后血清PCT、CRP、IL-10、IL-16、TNF-α水平均降低,对照组治疗72 h后降低,且研究组治疗24、48、72 h后其水平低于对照组。结果表明,早期HVHF治疗可更快降低机体的炎症细胞因子,且降低程度高于基础治疗。当全身炎症反应降低时,血管损伤也会减少,肺毛细血管通透性也能够得到改善,可减少或者避免血管外积液的出现,改善氧合,从而缩短机械通气时间[18]。本研究结果显示,研究组肺功能指标明显优于对照组,研究组机械通气时间、ICU住院时间、总住院时间短于对照组,差异有统计学意义;研究组28 d死亡率低于对照组,但差异无统计学意义。可见,对SAP伴ARDS患者实施早期HVHF治疗,可有效改善患者肺功能,缓解呼吸窘迫症状,缩短机械通气时间和住院时间,改善预后。
综上所述,对SAP伴ARDS患者实施早期HVHF治疗,可有效降低炎症因子水平,缩短机械通气时间和住院时间,改善预后,有助于患者的恢复。但本文研究样本相对较小,今后仍有待进一步的大样本检验。

