经腹联合经阴道彩超评估异位妊娠的价值
桑颖,严克嫦
南方医科大学附属小榄医院超声科 (广东中山 528415)
异位妊娠(ectopic pregnancy,EP)是指受精卵在子宫腔以外部位着床发育,一旦流产或孕囊破裂,可导致腹腔大量积血,若未能及时诊断、救治,将危及患者生命,因此,对EP的早期评估非常必要。经腹彩超(transabdominal sonography,TAS)和经阴道彩超(transvaginal ultrasound,TVS)是目前临床评估妇科疾病较为常用的检查方式,其中TAS扫描范围大,可清晰显示附件肿物及盆腔积液等,但患者需保持膀胱充盈,且结果易受肠胀气的影响;TVS检查时探头更贴近宫腔,可更为清晰地显示病灶情况,但操作相对复杂[1-2]。有研究指出,TAS联合TVS检查可提高EP评估的准确度[3]。基于此,本研究分析TAS联合TVS评估EP的价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2020年1—11月我院收治的102例高度疑似EP患者为研究对象,年龄23~31岁,平均(26.01±1.97)岁;停经时间21~42 d,平均(30.69±2.11)d;孕次1~3次,平均(1.27±0.21)次。本研究经医院医学伦理委员会审核批准,患者及家属均签署知情同意书。纳入标准:均出现不同程度的阴道出血、腹痛、停经等症状;年龄≥20周岁,停经时间均≤6周;入院后均接受TAS、TVS检查;意识清晰,可配合检查;均于我院择期行手术治疗。排除标准:有腹部手术史的患者;存在阴道畸形的患者;近1个月内子宫、阴道、宫颈置入器具的患者;合并严重妇科炎症、传染性疾病的患者;合并恶性肿瘤的患者。
1.2 方法
患者入院后均接受TAS、TVS检查,且所有操作均由同一名高年资、高职称的超声检查医师完成,仪器为彩色多普勒超声诊断仪(百科医疗有限公司BK Medical ApS,1202型,注册证编号:国械注进20153061933),具体方法如下。(1)TAS检查:设置探头频率为3.5~5.0 MHz,检查前嘱患者适当饮水,保持膀胱适度充盈,检查时患者取仰卧位,于腹部涂抹少量耦合剂,探头适当加压后对下腹部进行全面扫查(横切面、纵切面、常规扇面检查),观察子宫、盆腔、双附件情况。(2)TVS检查:设置探头频率为5~9 MHz,检查前患者需排空膀胱,检查时患者取截石位,于探头前端涂少许耦合剂,并套上安全套再次涂抹适量耦合剂,然后将探头置入患者阴道直至探头紧贴宫颈及穹隆处,行多方位(纵切、横切、斜切)扫查,观察子宫、卵巢情况及宫腔内有无孕囊、包块等。(3)图像评估:TAS、TVS检查所获取的图像由2名经验丰富的超声科医师共同评估,如有异议,参照《妇产科学(第9版)》[4]共同讨论得出最终结果。待TAS、TVS检查完成后,患者均择期接受腹腔镜手术治疗。
1.3 观察指标
记录102例高度疑似EP患者的手术结果;以术后病理结果为金标准,分析TAS、TVS单独及联合检查评估EP的准确度、灵敏度、特异度、阳性预测值及阴性预测值,并分析诊断的一致性(TAS联合TVS检查时其中任一检查方法评估为EP则判断为EP)。EP主要超声表现:宫腔内未探及孕囊,输卵管内可发现妊娠结构,部分患者可见原始心管搏动;输卵管或附件区内发现均质或不均质的实性结构;输卵管内未见妊娠孕囊征象,但子宫直肠陷凹有出血或血凝块,而宫内无孕囊。
1.4 统计学处理
采用SPSS 25.0统计软件进行数据分析。计数资料以率表示,采用χ2检验;经Kappa检验评估术后病理结果与TAS、TVS单独及联合评估EP的一致性,Kappa>0.75表明一致性极好,0.40~0.75表明一致性较为理想,<0.40表明一致性差。P<0.05为差异有统计学意义。
2 结果
2.1 术后病理结果
102例高度疑似EP患者,经手术明确,93例为EP,占91.18%(93/102)。
2.2 TAS、TVS单独及联合检查评估EP的价值
以术后病理结果为金标准,TAS联合TVS评估EP的准确度、灵敏度均高于TAS、TVS单独评估,差异有统计学意义(P<0.05);TAS评估EP与术后病理结果的一致性较差(Kappa=0.360),TVS评估EP与术后病理结果的一致性较为理想(Kappa=0.432),TAS联合TVS评估EP与术后病理结果的一致性较为理想(Kappa=0.679),见表1~4。
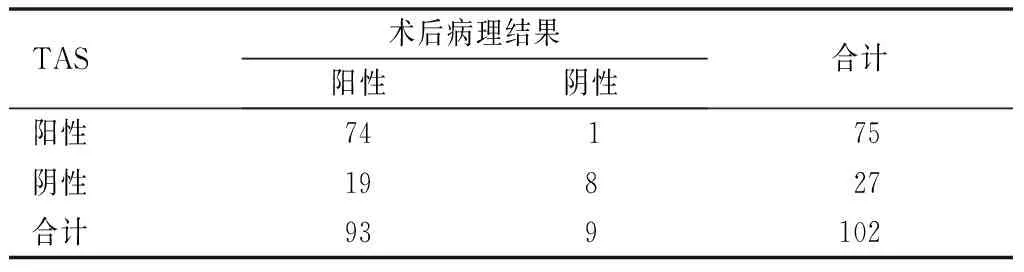
表1 TAS评估EP与术后病理结果比较(例)
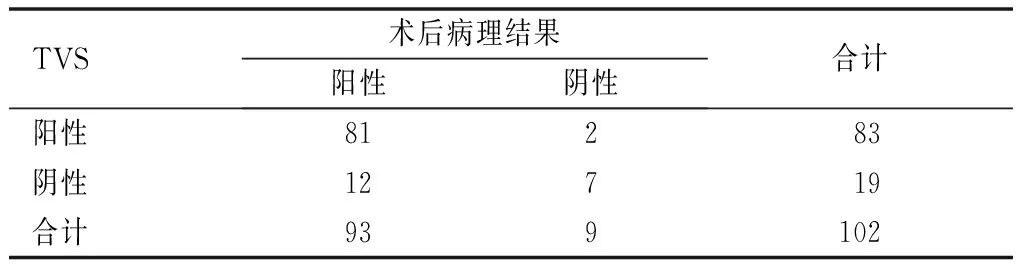
表2 TVS评估EP与术后病理结果比较(例)

表3 TAS联合TVS评估EP与术后病理结果比较(例)
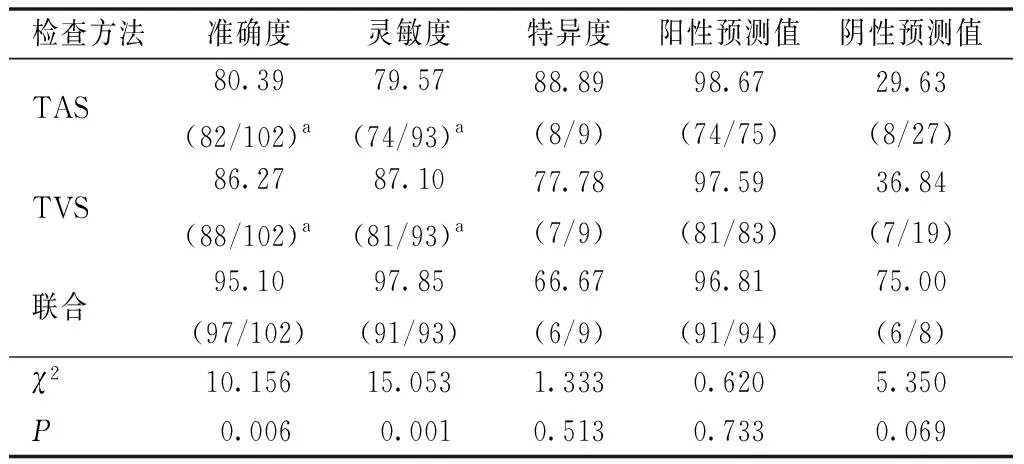
表4 TAS、TVS单独及联合检查评估EP的效能比较(%)
3 讨论
早期EP患者的孕囊局限于着床部位,尚未发生破裂,患者除停经、阴道少量流血外,尚无其他明显症状及体征,因而易出现误诊、漏诊。超声检查具有无创、简便、分辨力较高等特点,可观察宫腔内病灶的形态特征,对评估早期EP具有一定的价值[5];但超声诊断方法较多,寻求一种更有效的方法提高对EP评估的准确度值得临床探讨。
TAS、TVS检查是超声检查妇科疾病较为常见的方法。其中,TAS检查的探头频率较低,具有适用范围广的特点,对女性身体限制较少,扫查视野广泛,可清晰显示贴近前腹壁的病变,同时可探查到阴道探头视野外的包块,但是子宫前方易受肠胀气和内容物遮挡,检查时需充盈膀胱推开肠道,将充盈的膀胱作为透声窗才能清楚地显示子宫、附件,不适用于憋尿困难或需紧急手术的患者[6];此外,若腹部脂肪堆积,发射和接收的超声波将受到干扰,影响图像质量,造成漏诊、误诊。TVS检查是将探头置入患者阴道内对盆腔进行扫查,因探头晶片紧贴宫颈外口,与病灶的距离较近,且探头频率较高,发射和接收超声波信号较好,干扰较小,因而图像较TAS更为清晰[7],且行TVS检查时无需充盈膀胱,不受腹部瘢痕、体型、肠气等的影响;但因检查视野较小,对于病变范围较大的病灶易出现误诊或漏诊,且不适用于阴道炎、性病等患者。总之,两种检查方法各有利弊,但李娟等的研究发现[8],TAS联合TVS检查可提高诊断EP的准确度。本研究结果显示,以术后病理结果为金标准,TAS联合TVS评估EP的准确度、灵敏度均高于TAS、TVS单独评估,表明TAS联合TVS评估EP具有较高的价值。经分析,其原因可能为,两种方式联合检查的优势互补,不仅可观察子宫及病灶位置过高、子宫体积较大等情况,还可提高图像质量,显示微小病灶,因此,联合检查可提高诊断效能。此外,本研究中TAS联合TVS评估EP与术后病理结果的一致性较为理想,再次说明TAS联合TVS评估EP的价值较高,但仍存在漏诊、误诊情况。经分析,其原因可能为,部分EP患者因病程较短,缺乏典型的超声图像特征,且部分患者仅可见附件包块,易与黄体破裂、盆腔炎性肿块等混淆。总之,临床采用TAS联合TVS评估EP时,仍需结合其他检查方法(如血流参数、血清检查等),以进一步提高评估的准确度。
综上所述,TAS联合TVS评估EP的效能较高,具有较高的评估价值。

