妊娠期亚临床甲减TPOAb阴性孕妇不同时间左甲状腺素钠片治疗对妊娠结局及幼儿神经功能影响
李艳艳 赵旭敏
陕西省榆林市第一医院( 719000)
妊娠期甲状腺疾病是目前临床热点关注问题。妊娠易使女性甲状腺处于应激水平,若机体不适可出现一系列生理改变导致甲状腺功能异常,尤其是甲状腺过氧化物酶抗体(TPOAb)阳性者[1]。近年来,国内外研究表明,临床甲减可影响孕妇与幼儿健康[2]。妊娠期孕妇促甲状腺激素(TSH)水平轻度增高伴TPOAb阳性与妊娠不良结局有关[3]。而妊娠期亚临床甲减TPOAb阴性对孕妇、幼儿结局的影响存在争议。研究认为,妊娠期亚临床甲减易增加不良结局风险[4]。临床对于亚临床甲减TPOAb阴性孕妇主要采用LT4干预。有研究指出,外源性补充甲状腺激素易逆转亚临床甲减对后代神经功能的不良影响[5]。但目前关于对亚临床甲减TPOAb阴性孕妇不同时间使用左甲状腺素钠片(LT4)干预,其妊娠结局及幼儿远期神经功能影响的评价研究较少,故本文对此进行探讨。
1 资料与方法
1.1 观察对象
选择2015年2月-2019年6月在本院就诊的亚临床甲减且TPOAb阴性孕妇1158例(甲减组),根据甲状腺协会指南及TSH水平分为A组477例(2.5 mIU/L
1.2 治疗方法
将甲减组根据是否采用LT4治疗分为A1组257例(LT4干预时间孕周<10周),A2组220例(不给予LT4治疗);B1组198例(不给予LT4治疗),B2组154例(LT4干预时间在孕周<10周),B3组176例(干预时间在孕10~16周),B4组153例(干预时间在孕16~24周)。TSH>4.0mIU/L不给予LT4治疗孕妇均经患者及其家属同意,定期随访观察。给予LT4各干预组孕妇,清晨空腹口服LT4(德国默克雪兰诺有限公司)50~100ug/d,每14d复查一次甲状腺功能,根据其结果调整孕妇用药剂量,维持TSH<2.5mIU/L。直至分娩后42d,转内分泌科随访治疗。
1.3 观察项目
记录各组发生妊娠期高血压、糖尿病、贫血、产后出血、早产、胎膜早破、胎盘早剥、胎儿窘迫、胎儿畸形、低体重儿以及不良妊娠结局情况。对纳入对象的幼儿出生后1.5岁时,由2名不知分组情况的儿科医师随访,采用单盲法和复核法用盖瑟尔智力表对胎儿神经行为、体格发育进行评估,体格发育包括体重、身长、头围;神经行为内容包括动作、精细动作、应物、言语、应人能力5大方面,其均值用发育商数(DQ)表示,<75为发育不良。取2名医师评判均值为最终值,测量幼儿身长和体重。
1.4 统计学分析
采用SPSS 22.0统计分析。计量资料比较采用F检验;计数资料比较采用χ2或Fisher确切概率法检验;采用Spearman秩和相关性分析不同LT4干预时间与神经行为的相关性。P<0.05表示差异有统计学意义。
2 结果
2.1 各组妊娠结局比较
A1组、A2组、参照组高血压、贫血、产后出血、胎膜早破、胎盘早剥、胎儿窘迫、胎儿畸形、低体重儿发生率均无差异(P>0.05),A2组妊娠期糖尿病、早产发生率均高于参照组与A1组(P<0.05);B1、B2、B3、B4组高血压、贫血、产后出血、胎膜早破、胎盘早剥、胎儿窘迫、胎儿畸形、低体重儿发生率均无差异(P>0.05),B2组妊娠期糖尿病、早产发生率均低于B1、B3、B4组(P<0.05)。见表1。
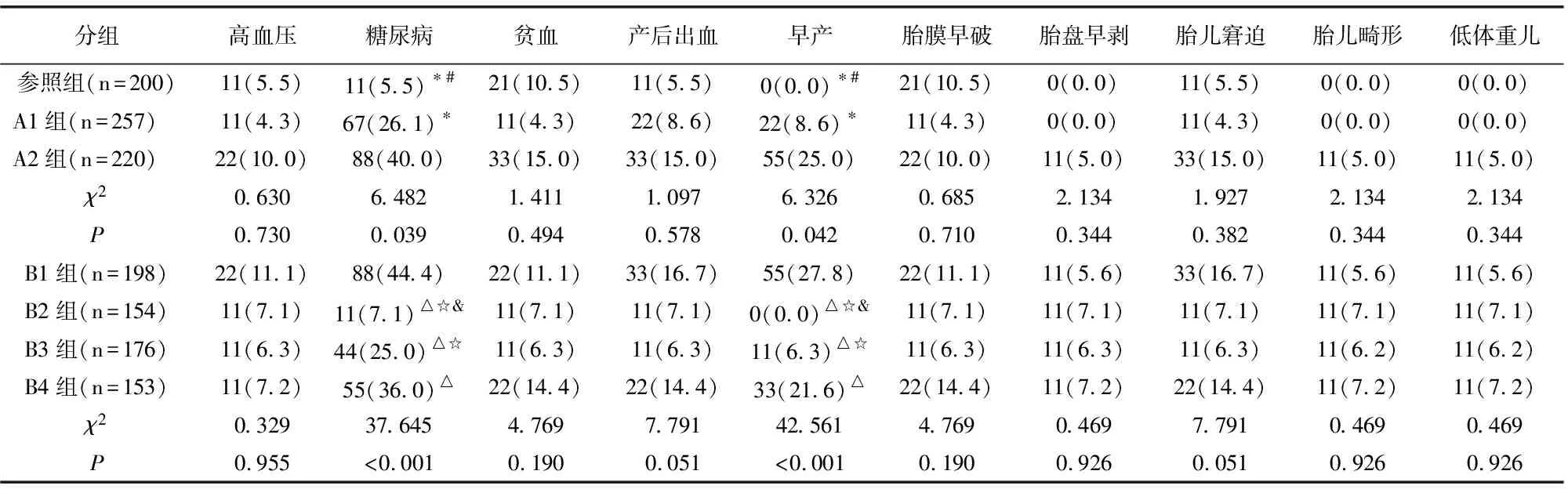
表1 各组妊娠结局比较[例(%)]
2.2 各组幼儿体格发育及神经行为比较
A2、B1、参照组幼儿体格发育(体重、身长、头围)及A2与参照组比较神经行为均无差异(P>0.05);A2组发育商、动作DQ、应物DQ、言语DQ、应人能DQ高于B1组,B1组发育商、动作DQ、应物DQ、言语DQ、应人能DQ、精细动作DQ低于参照组(均P<0.05),A2与B1精细动作DQ无差异(P>0.05)。A1组、A2组、参照组幼儿体格发育(体重、身长、头围),神经行为(动作、精细动作、应物、言语、应人能力DQ)均无差异(P>0.05)。B1组、B2组、B3组、B4组幼儿体格发育均无差异(P>0.05);B1组、B3组、B4组幼儿发育商、精细动作DQ、言语DQ均低于参照组(P<0.05),B2组发育商、应物DQ、言语DQ无与参照组差异(P>0.05),B1组动作DQ、应物DQ、应人能DQ低于参照组(P<0.05),B2、3、4组动作DQ、应物DQ、应人能DQ与参照组无差异(P>0.05)。见表2。
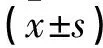
表2 各组幼儿体格发育及神经行为比较
2.3 不同LT4干预时间与幼儿神经行为的相关性
相关性分析结果显示,LT4干预时间与幼儿发育商、动作DQ、精细动作、应物、应人、言语均呈负相关(P<0.05)。见图1。
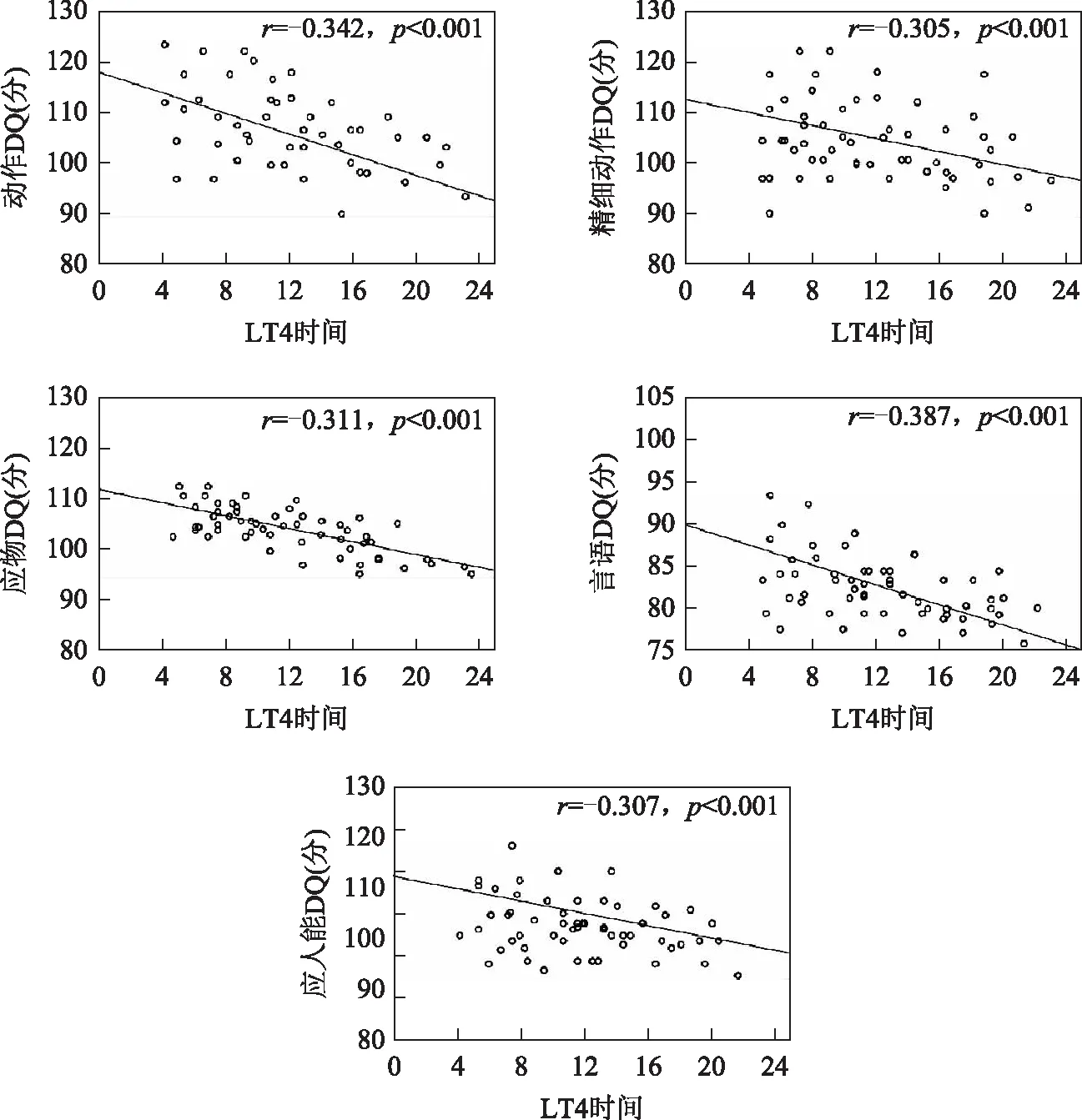
图1 LT4干预时间与各神经行为的相关性
3 讨论
近年来临床上对妊娠期亚临床甲减的重视程度逐渐增加[7]。临床主要给予LT4治疗,但干预时间有待确认[8]。故本研究将亚临床甲减孕妇根据美国甲状腺协会指南[9]及TSH水平不同及是否采用LT4治疗和采用LT4治疗干预时间分组进行观察。
严重甲减孕妇较难受孕,未给予正规有效治疗不良孕产并发症风险高于一般孕妇。亚临床甲减TPOAb阴性孕妇属轻微病情,目前临床关于该病对母婴是否产生影响存在争议。妊娠期亚临床甲减与妊娠期糖尿病相关[10]。有研究表明,排除孕妇年龄、种族等混杂因素后发现,孕妇机体TSH水平上升妊娠期糖尿病、早产风险增加[11]。表明妊娠期亚临床甲减会增加孕妇妊娠期糖尿病及早产的发生率。本研究对妊娠结局比较显示,A2组、B1组糖尿病、早产发生率均高于参照组及A1组、B4、B3、B2组,表明不给予LT4治疗的孕妇妊娠期糖尿病、早产发生率高于给予LT4治疗孕妇,且干预孕周时间越晚发生率越高。
临床资料显示,妊娠早期由于母体甲状腺激素不足可影响胎儿大脑发育与出生后智力[12];对妊娠期亚临床甲减孕妇儿童智力分析表明,儿童的言语能力、记忆能力、反应速度、智商等低于正常孕孕妇的儿童[13]。另妊娠期亚临床甲减TPOAb阳性孕妇的儿童较正常孕妇儿童智力较低[14]。故对LT4干预时间的探讨有重要意义。有研究发现,妊娠早期孕妇体内TSH水平上升到一定程度可影响胎儿的智力发育,且孕妇体内TSH水平越高,影响儿童智力发育越重[15]。本研究各组幼儿体格发育(体重、身长、头围)均无差异。A2组发育商、动作DQ、应物DQ、言语DQ、应人能DQ高于B1组,B1组发育商、动作DQ、应物DQ、言语DQ、应人能DQ、精细动作DQ低于参照组。表明甲状腺激素不足对幼儿体格行为无明显影响,对神经行为存在明显影响;不给予LT4治疗的孕妇,2.5 mIU/L 综上所述,不同时间LT4干预对亚临床甲减TPOAb阴性孕妇的妊娠结局及幼儿神经功能影响有所不同。LT4干预时间越迟,孕妇发生妊娠期糖尿病、早产发生率越高及其幼儿神经行为能力损伤越严重。建议应早期监测孕妇甲状腺激素水平,若患妊娠期亚临床甲减TPOAb阴性者,可于孕10周内进行LT4干预。

