苓桂术甘汤联合复方血塞通胶囊治疗视网膜分支静脉阻塞合并黄斑水肿的临床观察
★ 刘卫华(江苏大学附属宜兴市人民医院 江苏 宜兴 214200)
视网膜静脉阻塞是眼科常见的出血性眼底病之一,其中黄斑水肿是导致视力下降的关键因素,若不及时治疗,容易造成患者眼底反复出血、黄斑病变,严重者黄斑前膜裂孔、视网膜脱离等,造成视力永久性损伤。西医临床上治疗比较棘手,抗VEGF 治疗费用昂贵,也容易反复,视网膜激光治疗,疗效不满意,而中医药治疗有其特定的优势,早在1994 年彭清华教授就提出血水同治论[1],因此,笔者利用中医学的优势,自2018 年8 月以来,在门诊以苓桂术甘汤加减联合复方血栓通胶囊治疗视网膜分支静脉阻塞伴黄斑水肿患者50 例,并与同期行玻璃体腔注射康柏西普治疗视网膜分支静脉阻塞伴黄斑水肿患者45 例进行回顾性对照分析,取得满意的疗效,现将结果汇报如下。
1 资料与方法
1.1 一般资料 患者95 例(95 只眼)均来自我院门诊,采用随机数字表法分为观察组和对照组。观察组50 例,男28 例,女22 例,年龄40~68 岁,最佳矫正实力0.05~0.6,其中半侧静脉阻塞8 例,缺血性21 例,非缺血性29 例,初始治疗时间均在2~4 周;对照组45 例,男25 例,女20 例,年龄38~70 岁,最佳矫正视力0.05~0.5,其中半侧静脉阻塞7 例,缺血性19 例,非缺血性26 例,初始治疗时间在2~4 周。两组患者的性别、年龄、静脉阻塞类型、病程等无明显统计学差异(P>0.05),两组具有可比性。研究期间,两组患者签订同意书,自愿接受治疗,有高血压、高血脂、糖尿病及其他内科疾病的患者对症处理,积极控制全身情况。
1.2 诊断标准 参照《临床诊疗指南》(眼科学分册):(1)视力正常或轻度减退;(2)检眼镜出现眼底分支静脉分布区内视网膜血管充盈、扩张、变形,以及视网膜出血、渗出、水肿等;(3)荧光素眼底血管造影:视网膜血管迟缓充盈,静脉血管有荧光渗漏,血管迂曲扩张、出血区大片遮蔽荧光,黄斑区为花瓣状或蜂窝状渗漏,晚期,周边视网膜有大片无灌注区;(4)OCT 显示黄斑中心凹视网膜厚度>225 µm,中心凹曲线消失。
1.3 纳入标准 所有患者常规经过门诊详细询问病史、验光、眼底血管造影(FA)及频域OCT 检查,符合以下条件可入组:(1)视力下降或者有黑影遮挡,矫正视力≥0.05;(2)病程1 周~3 个月;(3)FFA 提示视网膜分支静脉阻塞、黄斑水肿;(4)OCT 黄斑厚度≥300 µm。
1.4 排除标准 (1)曾行玻璃体腔注射及激光光凝治疗;(2)有青光眼、糖尿病视网膜病变等其他眼科疾病因素导致的黄斑水肿及影响OCT 检查的其他眼病;(3)有严重的全身系统疾病。
1.5 治疗方法
1.5.1 对照组 患者确诊后即首次行玻璃体腔注药术,均由同一名副主任医师在眼科无菌手术室进行,表麻后常规消毒、铺巾,0.5 %无痛碘伏滴入结膜囊30 s,生理盐水冲洗,使用康弘专用配置的注射器(1 mL)在角巩膜缘后3.6 mm 处垂直巩膜穿刺进入,注入康柏西普0.05 mL,按压穿刺口10 s,术毕涂典必舒眼膏,遮盖术眼,观察半小时后离开,1 周后复查,采取经典3+PRN 方案,即1 个月后重复注药,3 次玻璃体腔注射康柏西普治疗后,若黄斑水肿残余或者反复,需要补充追加玻璃体腔注药者,可追加玻璃体腔注药1~3 次,每月1 次。
1.5.2 观察组 患者确诊后以化瘀健脾利水为治则,方选苓桂术甘汤加减联合复方血栓通胶囊。自拟基本方:茯苓15 g、薏苡仁30 g、蔻仁10 g、桂枝10 g、白术10 g、甘草6 g。若有眼胀头痛,胸胁胀痛,或情志抑郁,烦躁失眠,舌红苔薄、瘀斑,脉弦、涩等,归属气滞血瘀证,自拟方加用郁金、砂仁以行气解郁。若见头晕耳鸣,面热潮红,头重脚轻,腰膝酸软,舌红少苔,脉弦细等,归属阴虚阳亢证,自拟方加天麻、钩藤、生地、麦冬等以滋阴潜阳。若形体肥胖,兼见头重眩晕,胸闷脘胀,舌苔腻或有瘀点,脉弦或滑等,归属痰瘀互结证,自拟方加海藻、昆布、山楂以化痰散结。若病程偏长,伴面黄、或 白,肢倦懒言,纳差便溏,舌淡胖,脉弱等,归属心脾两虚证,加用黄芪、当归以补气生血。每日1 剂,水煎2 次各200 mL,混合后分早晚2 次口服。复方血栓通胶囊(广东众生药业股份有限公司,国药准字Z20030017,规格:0.5 g×36 粒/盒)每次3 粒,每日3 次,1 个月为1 个疗程,共治疗3 个疗程。。
1.6 观察指标 观察患者治疗后矫正视力、OCT黄斑厚度变化、对照组治疗次数,观察周期分别为治疗后1 周、1 个月、3 个月、6 个月。
1.7 统计学方法 所有患者数据经过SPSS 20.0 软件分析,计数资料以χ2检验;计量资料以(±s)表示,组间比较用单因素方差分析(ANVOA)。以P<0.05 表示差异有统计学意义。
2 结果
2.1 两组治疗后视力(标准对数视力)比较 两组治疗后1 个月、3 个月、6 个月的视力均较治疗前提高(P<0.05),但在治疗后1 周、1 个月时,对照组较观察组视力提高明显(P<0.05),在治疗后3 个月、6 个月时,两组视力提高程度无明显差异(P>0.05),在治疗后3 个月、6 个月时,两组视力提高程度无明显差异(P>0.05)。见表1。
表1 两组治疗后视力(标准对数视力)比较(±s)
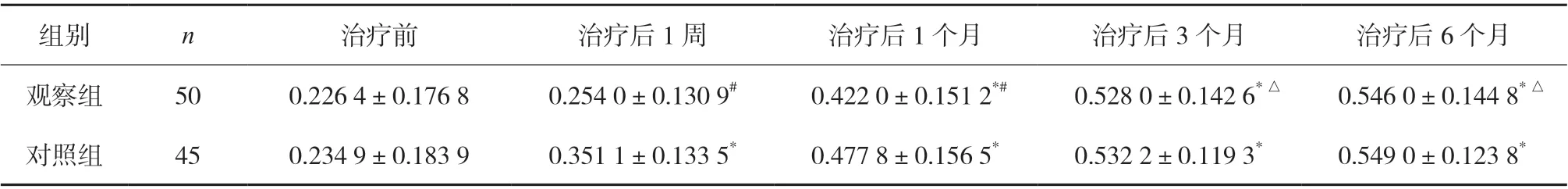
表1 两组治疗后视力(标准对数视力)比较(±s)
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05,△P>0.05。
组别n治疗前治疗后1 周治疗后1 个月治疗后3 个月治疗后6 个月观察组500.226 4±0.176 80.254 0±0.130 9#0.422 0±0.151 2*#0.528 0±0.142 6*△0.546 0±0.144 8*△对照组450.234 9±0.183 90.351 1±0.133 5*0.477 8±0.156 5*0.532 2±0.119 3*0.549 0±0.123 8*
2.2 两组治疗后黄斑厚度比较 两组治疗后1 个月、3 个月、6 个月的黄斑水肿厚度均较治疗前明显消退(P<0.05),但在治疗后1 周、1 个月时,对照组较观察组的黄斑水肿厚度消退明显(P<0.05),在治疗后3 个月、6 个月时,两组黄斑厚度无明显差异(P>0.05)。见表2。
表2 两组治疗后黄斑厚度比较(±s) µm

表2 两组治疗后黄斑厚度比较(±s) µm
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05,△P>0.05。
组别n治疗前治疗后1 周治疗后1 个月治疗后3 个月治疗后6 个月观察组50530.7±34.2529.5±30.3#444.7±33.7*#292.5±37.6*△212.5±29.1*△对照组45526.4±34.2423.8±33.1*346.3±34.5*287.7±39.1*208.3±38.4*
2.3 对照组注射康柏西普次数 对照组治疗采取经典3+PRN 方案,注射康柏西普3 次为基础,部分患者需追加1~2 针次,平均每人3.3 次。
3 讨论
视网膜静脉阻塞(RVO)是仅次于糖尿病视网膜病变的常见视网膜血管疾病,多见于年龄较大的患者,但也不乏年青患者发病,根据发病部位分为视网膜中央静脉阻塞(CRVO)、半侧中央静脉阻塞、分支静脉阻塞(BRVO)。其病因主要有血液流变学、血流动力学、眼压、眼局部受压、血脂、视网膜动脉硬化等。其中BRVO 发病部位常见于颞侧分支,特别是颞上分支,阻塞处动脉多位于静脉前,沿血管分布区视网膜火焰状出血,血管扩张、迂曲,随着病程发展、黄斑水肿、新生血管等出现,具体表现为视力下降、眼内出血、自觉眼前黑影飘动或者视物骤降等,眼底检查可见视网膜静脉迂曲、扩张、视网膜出血、水肿,重者可见视盘充血、水肿,稍久则有黄白色硬性渗出或棉絮状白斑,或黄斑囊样水肿等。王庆金等[2]总结出视网膜静脉阻塞治疗以药物治疗为主,其中中医药取得不错的疗效。巨磊[3]运用中医分期辨证治疗视网膜静脉阻塞也取得较好的疗效。
2017 年,欧洲用药指南提出,抗新生血管因子药物是治疗黄斑水肿的一线用药,玻璃体腔给药可以直接针对病灶治疗,国内也开始大量使用此类药物,国内主要有康柏西普、雷珠单抗、阿柏西普等,如李恒健等[4]使用康柏西普治疗视网膜中央静脉阻塞的黄斑水肿有效,但是,此类药物价格都十分昂贵,且需要多次注射,治疗费用不是所有患者都能承受的,故只有部分患者选择玻璃体腔注射康柏西普治疗。
视网膜静脉阻塞,属中医的“络损暴盲”范畴。《银海指南》中认为其病因为“相火上浮,水不能制”,病位在脾、在肾,多因脾虚不摄血,血瘀脉外,离经之血阻络,气滞水停,血水互结等,彭清华教授以活血利水法为治疗血水互结或者血瘀水停病证的原则,治疗中心性浆液性视网膜脉络膜病取得很好的疗效[5],曾庆华[6]将之分为气滞血瘀证、阴虚阳亢证、痰瘀互结证、心脾两虚证,治疗时注意止血不留瘀,消瘀不出血。左韬等[7]运用健脾渗湿明目疗法治疗视网膜分支静脉阻塞型黄斑水肿20 余年,取得不错的疗效,因此,本病辨病与辨证结合,口服复方血栓通胶囊以活血化瘀,再以健脾利水为根本治则,选苓桂术甘汤加减,方中茯苓养心健脾,能补能渗,利水渗湿;桂枝温阳化气,平冲降逆,与茯苓配伍,通阳化气,配合薏苡仁、蔻仁,行气利水,渗利水湿,使水下泄,以折上泛之势;白术健脾燥湿,甘草补脾益气、促脾运转、培土制水,共奏化瘀利水之效。
本研究结果显示,运用苓桂术甘汤联合复方血栓通胶囊治疗视网膜分支静脉阻塞伴黄斑水肿,能促进患者视力提高,促使黄斑水肿消退,当然,中医治疗起效稍缓慢,但能达到玻璃体腔注药的疗效,且平均治疗费用大大的降低,在临床上运用,既安全有效,又经济实惠,值得推广。

