蓝氏贾第鞭毛虫包囊感染1例报道并文献复习
王慧娟, 屈爱春
(山西医科大学第一医院检验科,山西 太原 030001)
蓝氏贾第鞭毛虫是一种全球范围分布的肠道寄生原虫,主要寄生于人和某些哺乳动物的小肠,可引起以腹泻和消化不良为主要症状的蓝氏贾第鞭毛虫病[1-4]。人或动物可因摄入被包囊污染的水或食物而感染。本研究报道1例蓝氏贾第鞭毛虫包囊感染病例,并结合相关文献进行分析,以提高临床对蓝氏贾第鞭毛虫病的认识。
1 病例介绍
患者,男,30岁,因左叶甲状腺肿瘤行术前常规检查。检查结果示:血常规、尿常规、血脂、凝血、甲状腺功能、肝功能、肾功能、电解质水平均无异常;粪便常规检查示:糊状稀便伴恶臭,镜检可见蓝氏贾第鞭毛虫包囊,未见滋养体阶段虫体。为排除样本污染可能,联系临床连续2 d以无菌容器留取样本送检,皆检出蓝氏贾第鞭毛虫包囊。
2 寄生虫形态学检查
取少量粪便样本,用0.9%氯化钠溶液涂片镜检。每低倍镜视野可见1~3枚椭圆形包囊[图1(a)]。高倍镜视野下可见包囊轮廓清晰,一端钝圆,另一端稍尖;包囊中央或稍偏处可见1个两侧有2个核的明显轴柱 [图1(b)];油镜视野下可见有4个核的包囊内轴柱[图1(c)]。碘液染色可见包囊囊壁较厚,与细胞质之间有明显的不均匀空隙,包囊内有2或4个核,多偏于一端[图2(a)]。瑞氏染色[图2(b)]和铁苏木素染色[图2(c)]均可见囊内轴柱和细胞核等结构。根据上述形态学特征,确认为蓝氏贾第鞭毛虫包囊。
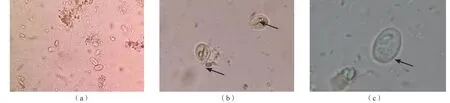
图1 0.9%氯化钠溶液涂片镜检结果

图2 碘液染色、瑞氏染色和铁苏木素染色镜检结果
3 讨论
蓝氏贾第鞭毛虫病在世界范围内均有发生,在某些卫生设施落后、水处理条件有限的地区发病率为20%~40%[5]。人类感染蓝氏贾第鞭毛虫的途径有水源、食源和粪-口3种[6],其中水源传播是主要途径。人摄入被包囊污染的生食或未熟透的食物(包括生蔬菜、沙拉、新鲜水果),会感染蓝氏贾第鞭毛虫;食物烹调完成后被污染,也可发生蓝氏贾第鞭毛虫病的食源性传播。本例患者长期从事建筑行业工作,平时饮食不规律,好在外就餐,经常摄入烧烤类食物,较易接触污水和不洁食物。
蓝氏贾第鞭毛虫病临床表现严重程度不一,约50%的患者可在无临床症状的情况下清除感染,约15%的无症状感染者可排出包囊,35%~45%的患者会出现临床症状[7]。急性感染者通常在7~14 d的潜伏期后出现腹泻、腹胀、恶臭味脂肪泻等消化道症状;慢性感染者可继发急性感染,也可直接表现为稀便、体质量下降、乏力等慢性感染的临床症状。本例患者长期以来无腹痛、恶心等消化系统相关症状,粪便呈稀糊状,伴恶臭,镜检可见蓝氏贾第鞭毛虫包囊,未见滋养体,故考虑为慢性感染。
蓝氏贾第鞭毛虫感染的实验诊断方法主要有病原学检查(粪便检查、小肠液检查、小肠活体组织检查)、免疫学检查(酶联免疫吸附试验、间接荧光抗体试验、对流免疫电泳试验)和分子生物学检查,最常用的是鉴定成本低、操作简便、易于实施的粪便检查。重复送检粪便样本后检出蓝氏贾第鞭毛虫滋养体或包囊是确诊蓝氏贾第鞭毛虫感染的依据[8]。典型的蓝氏贾第鞭毛虫包囊呈椭圆形,大小为8~14 μm,囊壁较厚,且与虫体有明显间隙,囊内可见2或4个核以及中体和鞭毛的早期结构。4核包囊是成熟包囊,为该虫感染期[8]。本例患者粪便样本0.9%氯化钠溶液涂片查见典型2核或4核包囊,并通过碘液染色和铁苏木素染色确认,蓝氏贾第鞭毛虫病诊断明确。
一般来说,对于有症状的蓝氏贾第鞭毛虫病患者,治疗方法包括抗菌药物治疗和支持治疗;对于某些自限性感染患者,或症状轻微和/或存在抗菌药物治疗禁忌的患者可以不给予治疗。本例患者因无明显的临床症状,临床未给予特殊处理,患者接受甲状腺肿瘤根治术后出院。
寄生虫病在人类传染病中占有重要位置,是重要的公共卫生问题之一。蓝氏贾第鞭毛虫病已被列为全球危害人类健康的10种主要寄生虫病之一[8-9],熟悉蓝氏贾第鞭毛虫的形态、实验室诊断方法、防治等相关知识非常重要。目前,虽然大多临床实验室已经实现了自动化,但是人工镜检仍是“金标准”,不可取代。本病例粪便检查时仪器并未识别出蓝氏贾第鞭毛虫包囊,由于粪便特殊的性状和气味,在人工复检时才得以发现,进一步证明了人工镜检的重要性和不可替代性。同时,本例患者的确诊也提示,日常工作中,在样本数量非常多的情况下,也要严格遵守复检规则,以避免漏检。
检验人员不仅承担着协助诊断、衡量治疗效果的职责,也肩负着发现潜在疾病、判断病情的重任,这就是检验诊断的价值所在。在进行检验工作的同时,也不能忽略和临床沟通的重要性。实验室与临床及时、有效的沟通,有利于更好地依据检验结果发现疾病和判断病情。

