脑梗死患者颈动脉病变程度与血常规检测结果相关性研究
王冬丽
(漯河医学高等专科学校第三附属医院 检验科,河南 漯河 462000)
脑梗死是由脑血液供应障碍引起的脑部病变、脑组织缺血缺氧坏死[1-2],动脉硬化与脑梗死的发生密切相关。近年来,随着人口老龄化趋势的加剧,脑梗死的发病率不断升高,是中老年群体的主要致残、致死原因之一。临床一般采用影像学技术诊断脑梗死,诊断准确率高,但对医疗条件的要求较高并且影像学改变存在滞后性的特点[3]。目前临床相关研究认为糖脂代谢异常会改变血液流变学,导致血管炎性反应,进而堵塞血管,引发动脉硬化,导致急性脑梗死的发生。血常规是临床基础的检查内容,本文就血常规指标同脑梗死患者颈动脉病变的关系进行观察分析,阐述如下。
1 资料和方法
1.1 资料
随机抽取2018年1月至2019年12月在漯河医学高等专科学校第三附属医院就诊的脑梗死患者100例、同期健康体检者100名作为研究对象,分别为观察组、对照组。观察组男61例,女39例;年龄42~69岁,平均年龄(55.88±3.37)岁;病程3个月~4年,平均病程(1.98±0.42)年。对照组男63名,女37名;年龄43~71岁,平均年龄(55.93±3.42)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已通过医院医学伦理委员会批准。
纳入标准:①观察组患者经颅脑CT、MRI检查结果确诊为脑梗死;②所有受检对象均自愿参与并配合本次研究。
排除标准:①存在严重心血管疾病、肝肾功能不全者;②存在严重急慢性感染者;③接受放化疗、血液透析治疗者;④存在颅内出血、血液系统疾病、贫血者;⑤近期服用过影响血小板聚集或检查结果的药物者;⑥心源性脑梗死、其他原因所致的脑梗死患者。
1.2 方法
颈动脉超声检查:仪器选用美国飞利浦生产的Envisor彩色多普勒超声仪,探头频率为5~7.5 MHz。检查时受检者取仰卧位,放置软枕于颈下,充分显露颈部,头部向检查侧对侧偏转,对两侧的颈总动脉起始部、颈动脉分叉部、颈内动脉、颈外动脉颅外段进行测定。判定标准:IMT低于1.0 mm为正常,内膜增厚、斑块形成分别对应1.0~1.2 mm、>1.2 mm。根据形态学和回声特征判定斑块性质,斑块在超声下可分为低回声、低密度的脂质软斑块;中等回声纤维扁平斑块,富含胶原组织,密度适当增加;钙化硬斑块具有强回声和声学阴影,密度较高;回声强度不等的溃疡性混合斑块。将软斑、溃疡斑判定为稳定斑块,将扁平斑、硬斑判定为不稳定斑块。
血常规检查方法:采集所有受检者的指尖血3 mL,应用贝克曼库尔特UniCel DxH800血细胞分析仪对白细胞计数(WBC)、红细胞计数(RBC)、血小板计数(PLT)、红细胞压积(HCT)、平均红细胞体积(MCV)、红细胞分布宽度(RDW)、平均血小板体积(MPV)进行测定。
1.3 评价指标
观察比较两组的超声检查结果。分别比较观察组和对照组、不同脑梗死患者、不同斑块性质患者的血常规(WBC、RBC、PLT、HCT、MCV、RDW、MPV)检查结果。
1.4 统计学处理
2 结 果
2.1 观察组超声检查结果
观察组100例脑梗死患者中,超声检测结果显示IMT内膜增厚46例,斑块形成54例,其中稳定斑块、不稳定斑块分别为25例、29例。
2.2 观察组和对照组血常规检查结果比较
观察组患者的MCV比对照组低,WBC、RBC、PLT、HCT、RDW、MPV均比对照组高,差异均有统计学意义(P<0.05)。见表1。
表1 观察组和对照组血常规检查结果比较(±s )

表1 观察组和对照组血常规检查结果比较(±s )
组别 n WBC/(109/L) RBC/(109/L) PLT/(109/L) HCT/% MCV/fL RDW/% MPV/fL对照组 100 6.01±1.69 4.50±0.41 134.42±13.50 38.74±6.29 85.70±6.84 12.08±1.28 9.84±1.70观察组 100 8.90±1.92 4.99±0.58 188.71±27.63 45.46±6.87 83.40±5.11 16.80±2.49 11.92±1.91 t 11.299 6.899 17.654 7.215 2.694 16.859 8.135 P<0.001 <0.001 <0.001 <0.001 <0.008 <0.001 <0.001
2.3 不同脑梗死患者血常规检查结果比较
斑块形成患者的PLT、HCT、RDW、MPV均比内膜增厚患者高,差异均有统计学意义(P<0.05)。见表2。
表2 不同脑梗死患者血常规检查结果比较(±s )
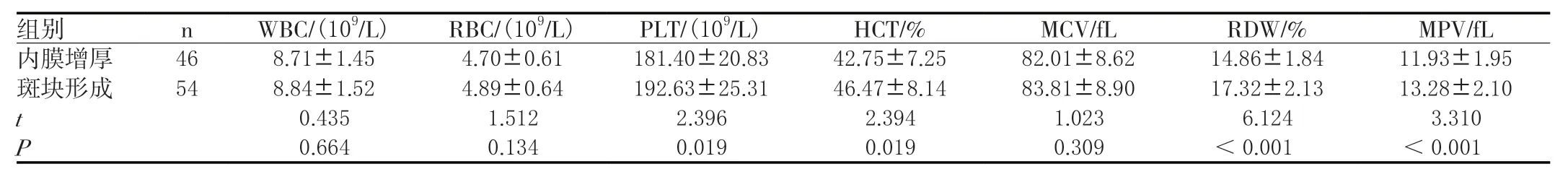
表2 不同脑梗死患者血常规检查结果比较(±s )
组别 n WBC/(109/L) RBC/(109/L) PLT/(109/L) HCT/% MCV/fL RDW/% MPV/fL内膜增厚 46 8.71±1.45 4.70±0.61 181.40±20.83 42.75±7.25 82.01±8.62 14.86±1.84 11.93±1.95斑块形成 54 8.84±1.52 4.89±0.64 192.63±25.31 46.47±8.14 83.81±8.90 17.32±2.13 13.28±2.10 t 0.435 1.512 2.396 2.394 1.023 6.124 3.310 P 0.664 0.134 0.019 0.019 0.309 <0.001 <0.001
2.4 不同斑块性质患者血常规检查结果
不稳定斑块患者的RBC、PLT、MPV水平比稳定斑块患者高,差异均有统计学意义(P<0.05)。见表3。
表3 不同斑块性质患者血常规检查结果比较(±s )

表3 不同斑块性质患者血常规检查结果比较(±s )
组别 n WBC/(109/L) RBC/(109/L) PLT/(109/L) HCT/% MCV/fL RDW/% MPV/fL稳定斑块 25 8.80±1.40 4.68±0.39 186.53±22.39 46.25±4.51 83.51±8.23 17.01±1.74 12.46±1.22不稳定斑块 29 8.83±1.43 5.03±0.62 199.46±19.96 46.50±4.59 83.57±8.30 17.32±1.81 13.95±1.56 t 0.078 2.436 2.244 0.201 0.027 0.639 3.863 P 0.938 0.018 0.029 0.841 0.979 0.526 <0.001
3 讨 论
脑梗死是临床常见的脑血管疾病[4],早期发现、诊断和治疗是促进患者疗效提升、预后改善的关键。脑梗死患者存在黄金治疗时期,而及时有效的救治可使梗死区域的缺血缺氧症状下降[5],促使脑神经损伤减轻,早期准确的诊断能够为临床治疗方案的制定提供参考。部分脑梗死患者发病初期的症状缺乏特异性,影像学检查未检出异常情况,因此医生对病情难以准确判断,导致最佳治疗时机被耽误。血常规中包括多种血液流变学指标,血液流变学异常会引起血管损伤及微循环障碍[6],导致血栓形成,促使动脉狭窄、闭塞,进而导致脑梗死发生风险增加。
血常规指标可对血液黏度进行反映,故可通过检测血小板、血细胞相关参数对神经缺损程度进行判断。本次研究表明,观察组脑梗死患者的各项血常规指标均与对照组存在差异,其次,同内膜增厚患者相比,斑块形成患者的PLT、HCT、RDW、MPV均更低。上述数据说明部分血常规指标同脑梗死的发生、发展存在密切关系,提示脑梗死患者的血液成分出现了改变。HCT升高会增加全血黏度;RBC携氧及变形能力的下降会降低膜的流动性,减少表面负电荷及组织灌流量,导致微循环障碍发生,增加脑梗死发生风险;MPV能够对机体中血小板体积大小、代谢及凝聚情况进行反映,MPV的升高提示脑梗死患者处于血液高凝状态。另外,炎症因子水平的升高会导致血液内的RDW、MPV等参数提高[7],促使血栓形成。稳定斑块患者的RBC、PLT、MPV水平比不稳定斑块患者低,分析原因在于,稳定斑块会对血供产生影响,不容易破裂,而不稳定斑块的包膜薄,RBC、MPV等参数存在严重变异情况,在包膜破裂后会导致脑梗死的发生。
总而言之,随着颈动脉病变程度改变,脑梗死患者的血常规相关指标会随之改变。

