突发性聋临床特点及其耳蜗电图与预后的相关性
刘金梅 王旭平 张海庆 曹棒 杜龙 张莲
突发性聋(sudden sensorineural hearingloss,SSHL)是指在数小时或几天内突然出现原因不明的感音神经性聋,部分患者会伴有耳闷、耳鸣、眩晕等症状,严重影响患者的正常社交、生活[1]。相关文献表明,SSHL的发病率可达8/10万~14.6/10万,且近年来发病率呈逐年上升和年轻化趋势发展[2]。SSHL存在自愈性倾向,部分病例无需经特殊综合治疗即可自愈,但目前临床认为,观察并等待疾病自愈可能会延误疾病有效治疗时机,极易造成永久听力损伤,造成患者预后不良[3]。然后,影响SSHL预后的因素多样,临床需及时确诊疾病和制定诊疗计划。本文回顾性分析本院125例SSHL临床特点及其耳蜗电图与预后的相关性,现将结果进行报道。
资料与方法
1 临床资料
回顾性分析2018年1月~2020年1月期间在本院收治的125例SSHL的病例资料,其中男67例、女58例,年龄5~85(42.56±12.65)岁,7~21d就诊120例、21 d后就诊5例,双侧患病5例、单侧患病120例。纳入标准:参照《突发性聋的诊断和治疗指南(2015年)》[4]符合SSHL的诊断标准,经纯音听阈、声导抗检测仪等检查确诊者;治疗前经血常规、凝血功能检查正常者。排除标准:经MR或CT扫描显示存在听神经瘤等中枢性病变者;双耳既往有听力减退史者;患耳发病既往治疗史者;合并高血压、糖尿病等慢性疾病者;精神系统疾病或认知功能障碍者;凝血功能障碍者;妊娠、哺乳期者;临床资料不完整或治疗中止者。
2 综合治疗方法
125例病例入院后均进行综合治疗,治疗方案主要包括:针对以血供障碍为主病例,给予银杏叶提取物注射液25~30 ml静脉滴注14 d以改善微循环等;地塞米松磷酸钠注射液10 mg静脉滴注5 d,甲钴胺注射液0.5 ug以营养神经;对于平坦型和全聋型病例适当给予巴曲酶抗凝药物治疗;视情况给予患者甲强龙注射液40 mg耳后皮下注射治疗。
3 疗效评定标准
参照《听力学基础与临床》[5]对SSHL的疗效判定标准,分为治愈(已恢复为健耳听力水平,或恢复患病前听力水平,250~4k Hz各频率听阈恢复至正常)、显效(上述各频率平均听力提高>30 dB)、有效(上述各频率平均听力提高15~30 dB)及无效(上述各频率平均听力提高<15dB)共4个等级,总有效率=治愈率+显效率+有效率。
4 评价标准
4.1 听力损失程度
根据病例治疗前后的纯音听阈测试结果,将听力下降26~40 dB记为轻度听力损失,听力下降41~60 dB记为中度听力损失,听力下降61~90 dB记为重度听力损失,听力下降超过91 dB记为极重度听力损失。
4.2 听力曲线类型
参照Sheehy[6]所定制的听力曲线分型方法,分为低频听力损失型、平坦型听力损失型、高频听力损失型及切迹型听力损失型。
4.3 耳蜗电图
应用俄罗斯瑞索(Neuro-Audio)诱发电位仪对所有病例进行耳蜗电图测试,鼓膜表面放置刺激电极,对侧乳突放置参考电极,以5~11次/s click声进行测试,滤波范围为10~3000 Hz,强度调整为90dBnHL,平均次数为1000次,选择隔声屏蔽室内开展测试。
5 观察指标
以疗效为观察指标,采用单因素分析患者临床相关因素(性别、年龄、病程、患侧耳、眩晕与否、听力损失程度、听力曲线类型及耳蜗电图)对疗效的影响;将总有效病例纳入预后良好组,将无效病例纳入预后不良组,将显著性差异的单因素作为自变量进行Logistic多因素回归分析,分析影响SSHL患者预后不良的独立危险因素;观察预后良好组和预后不良组的耳蜗电图结果;采用Spearman秩相关系数法分析耳蜗电图中-SP/AP值与临床特点和预后归转的相关性;对耳蜗电图中-SP/AP值作诊断SSHL患者预后不良的受试者工作特征(ROC)曲线分析,计算曲线下面积(AUC)、最佳阈值、最大约登指数、灵敏度、特异度、SE及95%置信区间(CI)。
6 统计学方法
结果
1 125例SSHL患者的临床疗效与特征的单因素分析
125例病例均完成2周的综合治疗方案,其中治愈21例、显效30例、有效40例及无效34例,总有效率可达72.80%。年龄>60岁、病程>21d、双侧患病、伴有眩晕、听力损失程度、听力曲线类型及耳蜗电图均是影响SSHL患者临床疗效的单因素(P<0.05),见表1。

表1 125例SSHL患者的临床疗效与特征的单因素分析(例,%)
2 SSHL患者预后的Logistic多因素回归分析
年龄>60岁、病程>21d、双侧患耳、伴有眩晕、听力损失程度及耳蜗电图均是影响SSHL患者预后不良的独立危险因素(P<0.05),见表2。
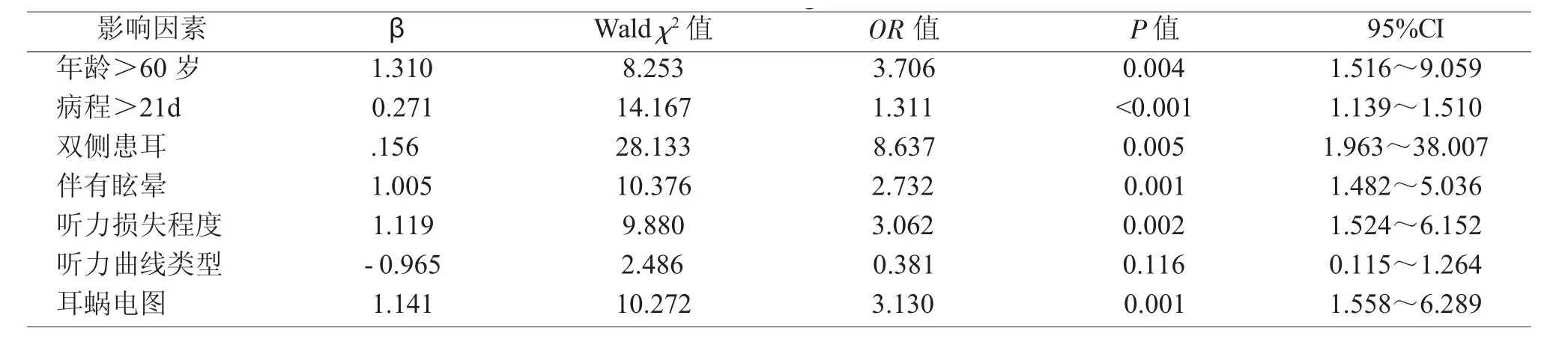
表2 SSHL患者预后的Logistic多因素回归分析
3 SSHL患者不同预后的耳蜗电图结果对比
预后不良组的耳蜗电图结果中-SP振幅及-SP/AP值均显著高于预后良好组(P<0.05),见表3。
表3 SSHL患者不同预后的耳蜗电图结果对比(±s)
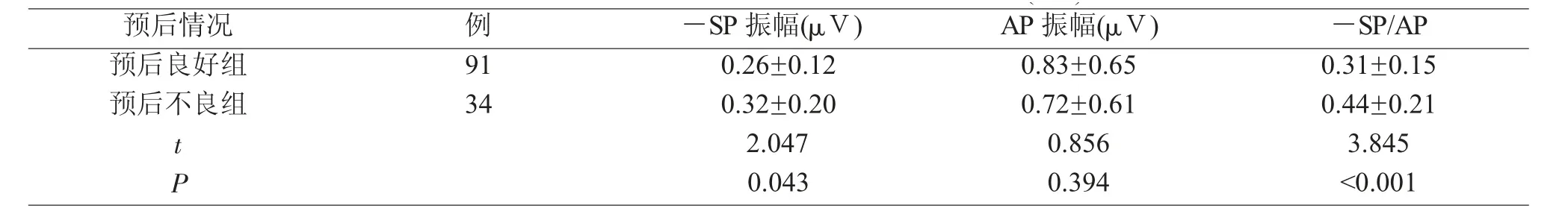
表3 SSHL患者不同预后的耳蜗电图结果对比(±s)
预后情况 例 -SP振幅(μV) AP振幅(μV)预后良好组 91 0.26±0.12 0.83±0.65-SP/AP 0.31±0.15预后不良组 34 0.32±0.20 0.72±0.61 0.44±0.21 t 2.047 0.856 3.845 P 0.043 0.394 <0.001
4 SSHL患者耳蜗电图与预后、患耳部位、眩晕、听力损失的相关性分析
Spearman秩相关系数法分析发现,SSHL患者耳蜗电图-SP/AP值与患耳部位之间无明显相关性(r=-0.088,P=0.331),与眩晕呈弱的正相关性(r=0.182,P=0.043),与听力损伤程度无明显相关性(r=0.159,P=0.076),与预后归转呈一定正相关性(r=0.243,P=0.006)。
5 耳蜗电图中-SP/AP值诊断SSHL患者预后不良的ROC曲线分析
对耳蜗电图中-SP/AP值作ROC曲线分析,AUC为0.666时,95%CI为0.577~0.748,取临界值0.259时,耳蜗电图中-SP/AP值诊断SSHL患者预后不良的灵敏度为85.29%,特异度为45.05%,最大约登指数为0.304,见图1。
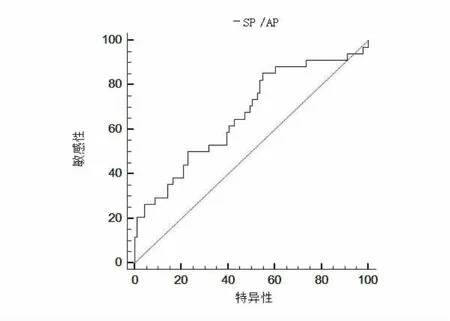
图1 耳蜗电图中-SP/AP值诊断SSHL患者预后不良的ROC曲线图
讨论
SSHL病因尚不十分明确,临床表现具有特殊性,如伴有眩晕、耳鸣、呕吐等症状,部分病例自愈性倾向,影响预后因素复杂、多样,疗效难以判定等。有学者研究认为,SSHL的发病机制可能涉及病毒感染学说、自身免疫学说、循环障碍学说及膜迷路破裂学说等[7]。耳内血供障碍、红细胞聚集、内耳区血液淤滞、毛细胞受损及血管内皮水肿等均是诱发SSHL的致病因素[8]。因此,临床应及早诊断、及时制定诊疗计划,以改善SSHL患者预后。
本文研究从SSHL患者预后的Logistic多因素回归分析结果发现,年龄、病程是影响SSHL患者预后不良的独立危险因素,此结果与余滋中等[9]报道相似。相关研究表明,年龄越大,SSHL自愈可能性越低,且本研究显示60岁以上病例的预后较差,考虑其原因在于患者毛细胞恢复能力降低,耳蜗功能减退所致[10]。由于内耳供血不足可造成SSHL,耳蜗动脉走行多以弹簧样分布,加上耳蜗末梢侧枝循环相对缺少,致以内耳区血流瘀滞、平稳,极易出现脂质物质沉积,进而造成末梢血管阻塞,引发内耳缺氧,并造成毛细胞受损[11]。而短时间内耳毛细胞损伤具有可逆性,但一旦病程较长,延误最佳治疗时机,可造成毛细胞永久性损伤,从而不利于预后[12]。因此,临床应早期诊断、治疗,以改善患者预后。
其次,双侧患耳、伴有眩晕、听力损失程度对SSHL预后归转均起到重要影响。王浩然等[13]研究指出,双侧SSHL病史患者的临床表现复杂、多样,对患者的预后归转造成负面影响。也有相关文献指出,SSHL患者预后与是否双侧累及无关[14]。本文研究认为SSHL双侧累及对预后造成一定不利影响,但临床仍需扩大样本量以作进一步验证。本研究结果中伴有眩晕的SSHL患者的预后归转不良,分析其原因可能在于前庭耳蜗支或迷路动脉血供功能障碍,导致耳蜗、前庭和半规管的血液供给不足,从而伴发眩晕等前庭功能障碍症状[15]。重/极重度听力损失者的预后归转相较于轻中度听力损失者更差,考虑其原因可能与迷路动脉堵塞损伤所致内耳血供不足有关,严重病变影响前庭功能,致以血管痉挛缺血加重,造成患者预后不良[16]。
最后,本文研究Logistic多因素回归分析结果也指出患耳耳蜗电图结果中-SP/AP≥0.4病例的预后归转不良。患耳耳蜗电图中SP属于一种声诱发的直流感受器电位,当出现膜迷路积水时,可使基底膜的不均匀偏移现象发生,从而产生优势-SP;AP为主要反映支配耳蜗基底部(高频区)的听神经传入纤维同步化放电的结果,交替短声刺激在鼓膜下环获取SP和AP复合波,一旦-SP/AP≥0.4,即刻判定为内淋巴积水[17]。本文研究结果发现,预后不良组的-SP/AP值明显高于预后良好组,且-SP/AP值与眩晕、预后归转呈一定正相关性,进行-SP/AP值诊断SSHL患者预后不良的ROC曲线分析发现,诊断敏感性较高,85.29%,但不并具有较高特异性。故临床耳蜗电图阳性的SSHL病例预后不良可能与内淋巴积水关系密切,治疗前行耳蜗电图检查有一定诊断价值,而需采取脱水利尿剂、激素等对症治疗则利于改善患者预后。
综上所述,年龄、病程、双侧患耳、伴有眩晕、听力损失程度及耳蜗电图均是影响SSHL患者预后不良的独立危险因素,其中耳蜗电图-SP/AP值与眩晕、预后归转呈一定相关性,临床需针对以上因素加以重视并进行早期、及时诊疗,利于患者预后,且治疗前行患耳耳蜗电图有一定诊断价值,利于判断患者预后,可积极应用于临床。

