宫腔镜联合腹腔镜下剖宫产瘢痕憩室修补术效果的相关因素分析
俞 昊 陆子阳 朱跃蒙 顾 超 李 斌 郭 婷
剖宫产瘢痕憩室(cesarean scar defect,CSD)旧称剖宫产瘢痕缺损(isthmocele),是指因子宫下段剖宫产术后子宫愈合缺陷而在切口与子宫腔之间形成的凹陷[1]。CSD由西班牙学者在1955年首次报道[2],其临床表现为月经经期延长、月经间期阴道流血,以及剖宫产憩室妊娠等[3-6]。目前,该疾病的治疗方法包括药物治疗和手术治疗,药物治疗效果有限,外科手术修复仍是最终的治疗手段,其中宫腔镜联合腹腔镜下CSD修补术以其疗效佳、术后恢复快、并发症少的优势成为目前治疗CSD的优选方案,并被广泛采用。然而,修复手术对月经经期延长的改善效果存在显著的个体差异,这可能与患者术前憩室形成情况、手术方式和激素治疗等因素有关[7]。有研究[8]证实,不必要的修复手术有可能会导致更差的临床结局。目前,国内外尚缺乏针对CSD手术决策的临床指南,如能在术前对患者手术效果进行初步评估并个体化订制手术方案,则可得到更好的疗效。因此,确定影响宫腔镜联合腹腔镜下CSD修补术效果的临床和手术相关因素具有重要价值,本研究旨在探讨相关因素与修复手术效果之间的联系。
1 对象与方法
1.1 研究对象 选择2010年8月—2019年8月在复旦大学附属妇产科医院行宫腔镜联合腹腔镜下CSD修补术的228例CSD患者临床资料。纳入标准:①剖宫产手术史,术中无输血或其他并发症发生; ②月经经期>7 d;③超声检查提示CSD,且包含确切测量数值。本研究符合2013年制订的《赫尔辛基宣言》的要求。
1.2 随访 随访患者术后6个月的月经周期和持续时间、术后憩室的影像学测量数值,以及不适主诉。手术有效定义为经期≤7 d或经期较前缩短≥3 d;无效定义为经期缩短<3 d。经检索文献,筛选出13个变量:年龄是否<35岁,是否初次剖宫产,术前平均经期是否≤14 d,术前憩室深度是否<7 mm,术前憩室宽度是否≤15 mm,剖宫产距症状出现时间是否<1年,术中出血量是否≤50 mL,前次剖宫产手术医院级别,术中缝线是否为延迟可吸收缝合线,术中是否合并其他手术,术前是否使用雌、孕激素治疗,围术期是否使用抗生素,是否为巨大儿或双胎妊娠。
1.3 统计学处理 应用SPSS 20.0统计学软件。计数资料以频数(n)和百分率(%)表示,组间比较采用卡方检验或Fisher确切概率法。采用logistic回归模型分析相关变量,评估手术效果。以P<0.05为差异有统计学意义。
2 结 果
2.1 子宫下段剖宫产手术指征分析 228例患者中有176例完成了随访。176例患者均曾行子宫下段剖宫产手术,手术指征包括:瘢痕子宫57例(32.4%)、社会因素46例(26.1%)、产程异常14例(7.9%)、胎儿窘迫10例(5.7%)、巨大儿8例(4.4%)、头盆不称7例(4.0%)、臀位7例(4.0%)、羊水过少7例(4.0%)、双胎妊娠4例(2.3%)、早产4例(2.3%)、前置胎盘2例(1.1%)、胎膜早破2例(1.1%)、高度近视2例(1.1%)、耻骨联合分离1例(0.6%)、胎位不正1例(0.6%)、脐带绕颈1例(0.6%)、过期产1例(0.6%)、频发室性早搏1例(0.6%)、高龄1例(0.6%)。
2.2 宫腔镜联合腹腔镜下CSD修补术疗效分析 所有患者术前憩室深度均>3 mm。142例(80.7%)患者术后月经经期较前缩短。按照定义,达到手术有效的共129例,无效为47例,总体有效率为73.3%。不同手术指征的患者手术有效率分别为瘢痕子宫68.4%(39/57)、社会因素73.9%(34/46)、产程异常9/14、臀位6/7、胎儿窘迫8/10、巨大儿7/8、头盆不称5/7、双胎妊娠3/4、前置胎盘2/2、早产4/4、羊水过少5/7、耻骨联合分离0 、胎位不正1/1、胎膜早破2/2、脐带绕颈0、过期产1/1、频发室性早搏1/1、高度近视1/2、高龄1/1。
2.3 宫腔镜联合腹腔镜下CSD修补术疗效的单因素分析 术前憩室深度是否<7 mm和手术缝合线类型是影响手术疗效的危险因素(P值均<0.05);而术前平均经期是否≤14 d,年龄是否<35岁,是否初次剖宫产,前次剖宫产手术医院级别,术前是否使用雌、孕激素治疗,术前憩室宽度是否≤15 mm,围手术期是否使用抗生素,术中出血量是否≤50 mL,剖宫产距症状出现时间是否<1年,是否为巨大儿或双胎妊娠,均非影响手术疗效的危险因素(P值均>0.05)。见表1。

表1 宫腔镜联合腹腔镜下CSD修补术疗效的单因素分析
2.4 宫腔镜联合腹腔镜下CSD修补术疗效的多因素分析 根据单因素分析结果结合专业判断,将年龄是否<35岁,术前平均经期是否≤14 d,术前憩室深度是否<7 mm,术前憩室宽度是否≤15 mm,是否初次剖宫产,手术缝合线类型,术前是否使用雌、孕激素治疗,围手术期是否使用抗生素8项变量纳入多因素logistic回归模型进行分析,结果显示,术前憩室深度≥7 mm、术前憩室宽度>15 mm和使用延迟可吸收缝合线是影响手术疗效的风险因素(P值均<0.05),而其他5项变量与手术疗效无关(P值均>0.05)。见表2。
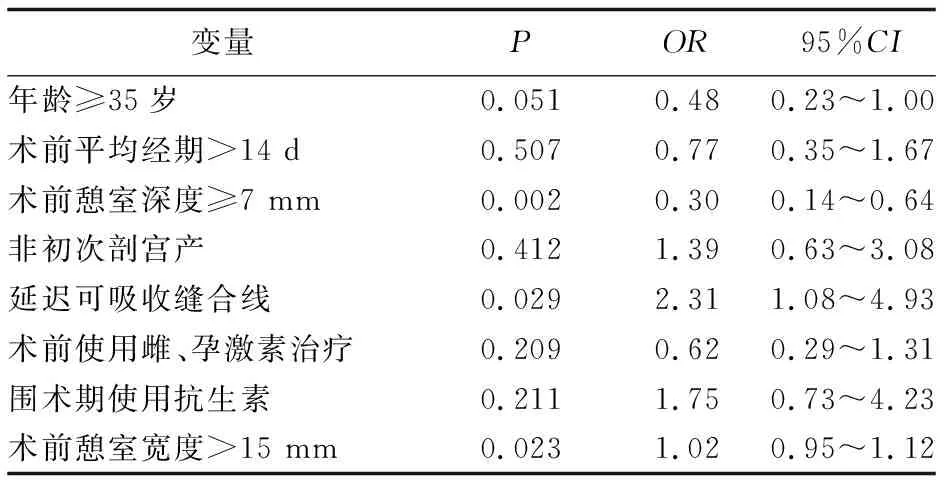
表2 宫腔镜联合腹腔镜下CSD修补术疗效的多因素分析
3 讨 论
本研究回顾性分析了符合纳入标准并完成随访的176例CSD患者的临床资料及手术相关因素。在依据手术指征进行的疗效分析中,分类为瘢痕子宫的57例患者在第1次剖宫产术后月经经期正常,而在第2次剖宫产术后出现CSD,占比为32.4%,比例最高。既往研究[9]结果显示,初次剖宫产人群CSD的发生率约为61%,而接受第2次和第3次手术的人群CSD发生率分别约为81%和100%。瘢痕子宫手术切口处的组织弹性差、质脆,再次行剖宫产时切口容易向两侧撕裂,因出血而不利于愈合;同时,在缝合时上下肌层不易对合,导致切口愈合不佳。二次及以上的剖宫产术可能是CSD形成的重要危险因素。随着“二孩”“三孩”政策的放开,瘢痕子宫患者二次剖宫产概率增加。近年来,瘢痕子宫阴道试产(trial of labor after cesarean section, TOLAC)被证实可在严密监护下进行,符合条件的孕妇可选择TOLAC,这在一定程度上可以减少CSD的发生[10]。此外,由社会因素导致的剖宫产占比(26.1%)也较高。社会因素已成为剖宫产的主要原因之一[11],2010年国内剖宫产率高达50%,控制社会因素相关剖宫产手术的开展可减少CSD的发生。
本研究中依据剖宫产指征对患者接受宫腔镜联合腹腔镜下CSD修补术疗效的分析结果显示,瘢痕子宫(68.4%)和产程异常(9/14)患者的手术有效率低于总体有效率。剖宫产指征为瘢痕子宫的患者经过多次剖宫产,其瘢痕憩室组织纤维化加重、组织弹性更差,故接受修补术后的有效率相对较低。有研究[12]报道,对接受子宫切除术的CSD患者行病理学检查的结果提示,其憩室部分可见淋巴细胞浸润、毛细血管扩张。产程异常可引起子宫下段肌层水肿,导致继发性感染和炎症性改变;局部慢性炎症亦可影响手术修补后的组织愈合。
目前,国内外尚缺乏对CSD的分型和治疗的统一的标准。由Bujold等[13]提出的按照憩室深度进行分类的方法相对为临床所接受,即:对于轻度(憩室深度<3 mm)、中度(憩室深度3~7 mm)、无明显症状或症状轻微者一般可采用保守治疗(如药物治疗等),对于中、重度(憩室深度≥7 mm)或有明显不孕患者,可积极采取手术治疗。本研究中所有病例憩室深度均>3 mm,为中、重度剖宫产憩室患者。近年来有研究[14]指出,CSD修补术并不能减少妊娠子宫破裂的风险,修补手术的意义主要在于提升患者满意度,有效改善月经经期时间。故本研究将术后经期≤7 d或较前缩短≥3 d作为判断手术有效的标准,发现术前憩室深度<7 mm的患者能够获得较好的手术效果,而憩室深度≥7 mm的患者手术失败率较高。分析其原因可能是憩室越深,在宫腔镜和腹腔镜下完整切除瘢痕憩室组织的难度增大,对于术者的手术操作技术的要求也较高。憩室越深手术范围也会随之增加,伤口愈合也变得相对困难。目前CSD修补手术主要有4种方式:宫腔镜下子宫整复术、单纯腹腔镜下修补术、宫腔镜联合腹腔镜下修补术和阴式憩室修补术。近期的一项meta分析[15]结果提示,宫腔镜联合腹腔镜下CSD修补术在缩短术后月经经期方面的效果较为显著。但是现缺少针对重度憩室患者手术方式选择的分析研究,重度憩室往往因子宫前壁下段肌层薄弱,不适合采用单独的宫腔镜下瘢痕憩室修补术;而阴式憩室修补术则是经阴道进行操作的手术,对于深度≥7 mm的憩室的操作可能更为直接,但其对患者的阴道、盆腔条件的要求较高,对术者的阴式手术技巧也有较高要求。近年来,不断有针对手术缝合方式的改良与创新[5]。今后,本研究团队将为憩室深度较深的患者探究更为有效的治疗方案。
子宫伤口愈合是一个复杂、漫长的过程。MRI定期监测表明,子宫瘢痕的愈合需要3~6个月,甚至更长的时间。与常规可吸收缝合线的28~35 d的维持时间相比,延迟可吸收缝合线在体内最多可保持56 d的张力,因此更有利于子宫愈合。本研究结果显示,在CSD患者中使用延迟可吸收缝合线能达到更好的手术效果。本研究中,有47例患者曾接受雌、孕激素治疗,因药物治疗效果欠佳而转行手术治疗;结果显示,是否接受雌、孕激素治疗并非影响患者手术效果的危险因素。在切除瘢痕憩室组织后,患者宫腔与腹腔相通,存在一定的感染风险。然而本研究结果显示,围手术期是否使用抗生素对术后月经经期改善无显著影响;笔者推测,抗生素治疗仅针对术后的急性感染期,而瘢痕处局部的慢性炎症并非感染相关,故单纯使用抗生素并未能获得较好的疗效。
综上所述,憩室深度<7 mm的患者更有可能从宫腔镜联合腹腔镜下CSD修补术中获益,而采用延迟可吸收缝合线可提高手术疗效。临床医师应充分评估患者的术前情况,做好术前沟通并制订适当的治疗方案。

