肾结石S.T.O.N.E.评分与Guy’s分级对经皮肾镜碎石术后结石残留预测价值的比较
王胜利 孙 超 李 博
肾结石是常见的泌尿系统疾病之一,男性发病率显著高于女性,其可导致尿路梗阻、肾绞痛和肾积水等症状,严重者可发生肾衰竭。手术是肾结石最常用的治疗方法,随着微创手术的发展及应用,开放性手术已不再是外科治疗肾结石的首选方式。经皮肾镜碎石术(percutaneous nephroscopic lithotripsy, PCNL)是目前公认的肾结石首选治疗方案[1],体外冲击波碎石、输尿管软镜钬激光碎石取石术等治疗的效果已得到广泛肯定。受结石负荷、分布及集合系统解剖特征等因素的影响,部分患者术后仍有结石残留。因此,根据患者的临床特征,术前进行结石残留的评估与预测,对手术方式、术后监测及补充治疗方案的选择具有重要意义。近年的研究[2-3]结果显示,采用S.T.O.N.E.评分与Guy’s分级评估术后结石残留具有较高的准确率,两种评估方法对中国肾结石患者具有较高的适用度。目前,比较上述两种方法的评估准确性和两者联合应用的研究较少,本研究旨在探讨S.T.O.N.E.评分与Guy’s分级对术后结石残留的预测价值。
1 对象与方法
1.1 研究对象 选择2014年1月—2019年12月于蚌埠市第三人民医院泌尿外科行PCNL的肾结石患者114例,男72例、女42例;年龄范围23~72岁,年龄为(50.2±8.7)岁。根据手术清除结石的情况,将结石已清除的患者纳入清除组(77例),有结石残留的患者纳入残留组(37例)。纳入标准:①年龄18~80岁;②患者经静脉尿路造影、CT、超声等检查诊断为肾结石;③PCNL均由两位医师完成(职称为副主任医师及以上,具有5年以上此类手术经验);④临床资料、实验室检查资料及影像学资料均完整;⑤接受完整的术后随访。排除标准:①患侧发生输尿管狭窄;②术前未行CT检查;③PCNL前曾行其他肾结石取石手术;④PCNL前行患侧输尿管支架或肾造瘘管留置;⑤长期未控制的尿路感染,或未改善的心肺功能异常,或凝血功能障碍。如患者为双侧肾结石,选择结石直径较大的一侧作为研究侧。本研究经医院伦理委员会审核和批准(伦科批字[2014]18号)。
1.2 手术治疗 患者均于全身麻醉(简称全麻)下行PCNL,取截石位,应用膀胱镜将5 F输尿管导管置入肾集合系统,注入0.9%氯化钠溶液制造肾积水。将患者体位改为俯卧位,肋下垫高30°,于超声引导下进行目标肾盏定位。穿刺针穿入取芯,见针鞘有尿液流出即穿刺成功,将导丝引导筋膜扩张器由8 F扩张至24 F,并留置工作鞘。置入肾镜探及结石,硬度较小的结石行超声碎石清石,将击碎的结石吸出;硬度较大的结石行超声、气压弹道和钬激光联合碎石。PCNL后常规留置肾造瘘管、双J管和导尿管。PCNL后4或5 d,观察无新鲜出血者行非增强CT(non-contrast CT,NCCT)检查,未发现结石碎片,或有<4 mm但无临床意义的结石碎片认为结石已清除[4]。
1.3 观察指标 收集两组患者的临床资料,包括一般人口学特征(年龄、性别构成)、结石位置(左肾、右肾)、结石所在肾盏(上盏、中盏、下盏)、ASA分级、BMI、结石特征(结石负荷、通道距离、肾皮质厚度)、手术情况(手术时间、术中出血量、术后并发症)、术后住院时间。记录两组S.T.O.N.E.评分、Guy’s分级(均由同一位医师完成)。
1.4 评分标准 S.T.O.N.E.评分标准如下[5]。S表示CT检查的结石最大横截面积(采用4级评分法):<400 mm2计1分,400~<800 mm2计2分,800~<1 600 mm2计3分,≥1 600 mm2计4分。T表示穿刺通道长度(于CT横截面测量垂直线、45°及水平线结石中心至皮肤的距离):≤100 mm计1分,>100 mm计2分。O表示肾积水:无或轻度梗阻计1分,中重度梗阻计2分。N表示受累肾盏数:1或2个计1分,3个计2分,完全鹿角形肾结石计3分。E表示结石密度(以肾结石CT值作为结石密度):≤950 Hu计1分,>950 Hu计2分。上述不同维度得分相加得出S.T.O.N.E总分。Guy’s分级标准:GⅠ级为中盏、下盏和肾盂单发结石;GⅡ级为上盏单发结石、多发结石、单发结石且集合系统解剖正常;GⅢ级为多发结石,伴随集合系统解剖异常、鹿角形肾结石或(和)肾盏憩室;GⅣ级为完全鹿角形肾结石、脊柱畸形或损伤。
2 结 果
2.1 两组患者的临床资料比较 残留组结石负荷显著大于清除组(P<0.01),肾皮质厚度显著小于清除组(P<0.05),手术时间显著长于清除组(P<0.01),术中出血量显著多于清除组(P<0.05)。两组间年龄、性别构成、结石位置、结石所在肾盏、术前ASA分级、BMI、通道距离、术后住院时间、术后并发症发生率的差异均无统计学意义(P值均>0.05)。见表1。
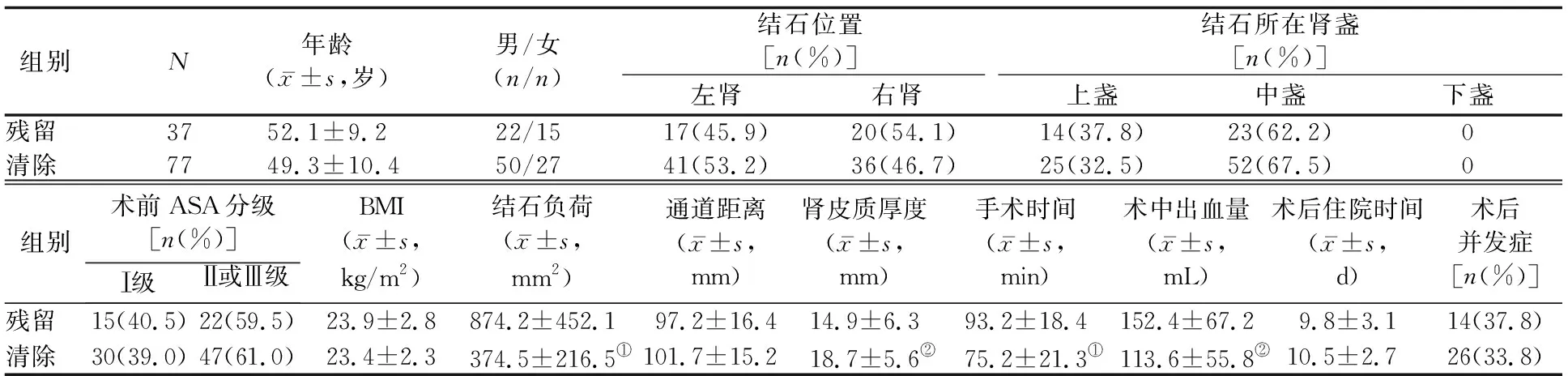
表1 两组患者的临床资料比较
2.2 两组S.T.O.N.E.评分及Guy’s分级比较 残留组S.T.O.N.E.总评分为(8.65±1.32)分,显著高于清除组的(7.31±0.95)分(P<0.01)。残留组S.T.O.N.E.评分中结石最大横截面积评分2、3、4分,受累肾盏数评分2、3分患者所占比例均显著高于清除组(P值均<0.01);两组间穿刺通道长度、肾积水、结石密度各评分患者所占比例的差异均无统计学意义(P值均>0.05)。见表2。残留组Guy’s分级GⅢ、GⅣ级患者所占比例均显著高于清除组(P值均<0.01)。见表3。
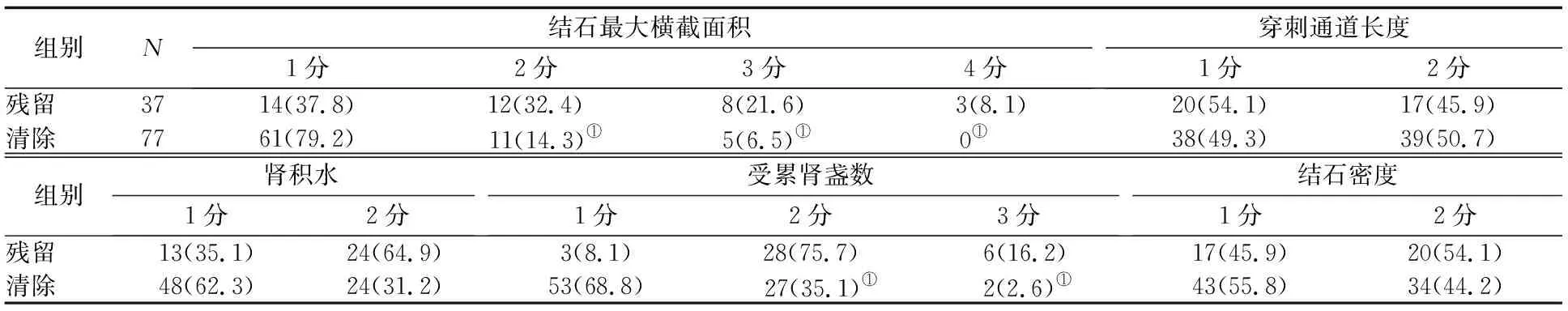
表2 两组S.T.O.N.E.各评分患者所占比例的比较 [n(%)]

表3 两组Guy’s各分级患者所占比例的比较 [n(%)]
2.3 多因素logistic回归分析 以是否有结石残留为因变量构建条件logisitic回归模型,将差异有统计学意义的指标纳入回归模型,采用逐步向前回归纳入指标,结果显示,结石最大横截面积评分、受累肾盏数评分、Guy’s分级、穿刺肾皮质厚度为PCNL后结石残留的独立预测指标。见表4。
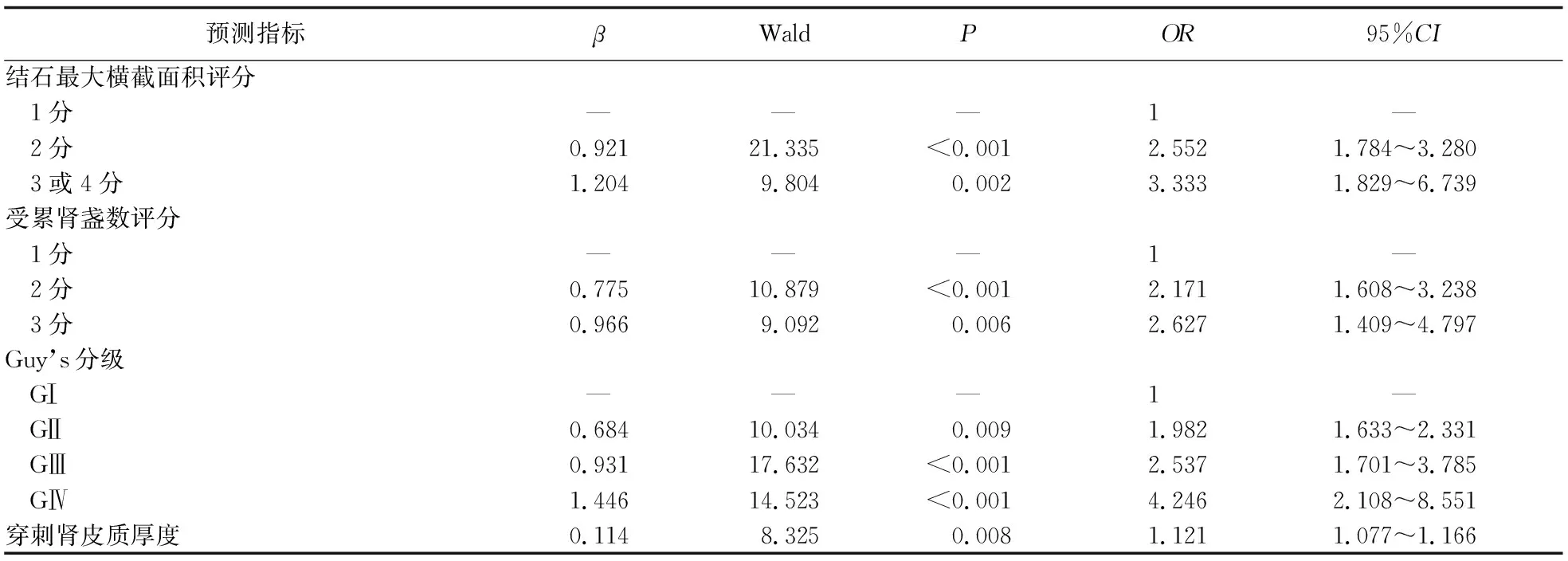
表4 PCNL术后结石残留多因素logistic回归分析结果
2.4 S.T.O.N.E.评分与Guy’s分级对PCNL后结石残留预测效能 ROC曲线评估显示,S.T.O.N.E.总评分预测PCNL后结石残留的AUC为0.837(95%CI为0.756~0.900,P<0.05),Guy’s分级预测PCNL后结石残留的AUC为0.745(95%CI为0.655~0.822,P<0.05),S.T.O.N.E.总评分ROC曲线AUC显著高于Guy’s分级(Z=2.082,P=0.037)。其中S.T.O.N.E.总评分最佳截断值为8.0,Guy’s分级最佳截断值为2.5,即S.T.O.N.E.总评分9~12分和Guy’s分级GⅢ或GⅣ级的患者PCNL后结石残留风险较高。见图1。S.T.O.N.E.总评分与Guy’s分级联合指标预测PCNL后结石残留的ROC曲线AUC为0.858(95%CI为0.780~0.916,P<0.05),有高于Guy’s分级的趋势,但差异无统计学意义(P>0.05)。

图1 S.T.O.N.E.总评分与Guy’s分级对PCNL后结石残留预测效能
3 讨 论
肾结石治疗的关键为解除梗阻,清除结石,保护肾功能,避免继发性并发症的发生。通过术前临床特征评估,选择合理的手术治疗方案,是保障手术治疗效果及安全性的关键[6-7],其中,清石效果及并发症预测是临床选择治疗方案的重要依据。Guy’s分级由Thomas等[7]于2011年提出,其综合了结石的位置、形态及肾脏解剖特征对结石清除率进行预测。研究[8]结果证实,Guy’s分级对术中出血量和术后并发症预测效能较高。Mandal等[9]的研究结果显示,行PCNL的肾结石患者术后结石清除率与Guy’s分级呈负相关,而并发症的发生与Guy’s分级呈正相关。Vicentini等[10]通过CT扫描对Guy’s分级的临床指导价值进行了验证,结果显示,不同Guy’s分级患者间结石最大直径、输血率及一期结石清除率的差异均有统计学意义,CT扫描结果联合Guy’s分级可准确预测PCNL时间、结石清除率和并发症发生率。S.T.O.N.E.可通过CT扫描结果对结石负荷、通道长度、梗阻水平、累及肾盏数目和结石密度进行综合评估,细化分级及评分,且结石特征参数评价难度较低,可对PCNL的手术难度及效果做出更为全面的预测。Akhavein等[11]的研究结果显示,S.T.O.N.E.评分与PCNL后结石残留碎片直径具有相关性,且与患者术后并发症的发生具有相关性。术前常规行静脉肾盂造影(intravenous pyelogram,IVP)及CT检查,术后早期可复查肾、输尿管及膀胱(kidney ureter bladder,KUB)平片。KUB平片可显示结石位置,检查费用低廉,但存在以下不足:①前后盏结石在二维图像上重叠,不易分辨;②易与骨质、盆腔静脉石等混淆;③尿酸等透光性结石不显影。本研究中,术前采用CT检查以提高结石检出率,从而弥补上述不足,且可更精确了解结石位置及结石密度。术前双源CT检查可预测部分结石成分(草酸钙、尿酸、羟基磷灰石等)[12]。Noureldin等[13]的研究结果显示,S.T.O.N.E.评分与术后结石清除率相关,S.T.O.N.E.评分越高,术后有结石残留的患者比例越高,且与PCNL时间、术中出血量和术后住院时间呈正相关。本研究结果显示,清除组患者S.T.O.N.E.总评分显著低于残留组,残留组S.T.O.N.E.评分中结石最大面积评分为2、3、4分,受累肾盏数评分为2、3分患者所占比例均显著高于清除组,两者为PCNL后结石残留的独立预测指标;提示S.T.O.N.E.评分对术后结石残留具有预测价值。
S.T.O.N.E.评分较Guy’s分级操作更为简便,但两者的预测价值有无差异尚无统一结论,两种评价系统各具优缺点。S.T.O.N.E.评分较Guy’s分级用于结石残留的预测均存在一定局限性。在目前应用的Guy’s分级中,部分定义尚不明确,包括鹿角形肾结石与部分鹿角形肾结石的区分标准,肾脏解剖畸形的定义,上述概念的不清晰导致不同研究者对Guy’s分级可能存在差异[14]。此外,Guy’s分级并未考虑结石负荷这一重要因素,其可通过CT检查进行补充。本研究中,将结石充满肾盂并完全占据全部肾盏定义为鹿角形肾结石,而充满肾盂、2个及以上肾盏但未出现全部肾盏的侵占定义为部分鹿角形肾结石,肾脏旋转不良、双肾盂输尿管、马蹄肾被纳入肾脏解剖畸形,以减少分类误差产生。S.T.O.N.E.评分的缺点在于其未考虑结石在肾脏的解剖分布特征,仅考虑鹿角形肾结石这一种情况,且存在结石CT值选取范围的计算方法不明确等问题。本研究中CT值测量与穿刺通道长度测量参照国内陈星等[2]的方法,在研究设计时制订了较严格的患者纳入和排除标准,以减少手术复杂性及并发症对研究结果的影响。本研究多因素logisitic回归分析结果显示,S.T.O.N.E.评分中的结石最大横截面积评分、受累肾盏数评分及Guy’s分级为PCNL后结石残留的独立预测指标,提示上述指标对术后结石残留具有预测价值,且可能存在互补效应。本研究进一步比较了S.T.O.N.E.评分与Guy’s分级诊断参数,结果显示,S.T.O.N.E.总评分ROC曲线的AUC显著高于Guy’s分级,提示S.T.O.N.E.评分预测效能更高;S.T.O.N.E.总评分与Guy’s分级联合指标预测PCNL后结石残留ROC曲线的AUC有高于Guy’s分级的趋势,但差异无统计学意义,提示Guy’s分级有助于提高S.T.O.N.E.评分的预测准确率,但准确率提升幅度较小,可能与本研究的样本量较小相关,尚需扩充样本量进一步讨论。国内彭国辉等[15]研究结果显示,S.T.O.N.E.评分预测PCNL后结石残留准确率均高于Guy’s分级,与本研究结果类似。而Labadie等[14]研究则认为,S.T.O.N.E.评分与Guy’s分级的结石残留预测效率的差异无统计学意义,但两者可互为补充。需要注意的是,不同研究中研究对象的纳入标准、S.T.O.N.E.评分与Guy’s分级操作方法及标准可能存在不同,因此,S.T.O.N.E.评分与Guy’s分级对结石残留的预测效能可能无法直接进行比较,需统一操作标准。
综上所述,S.T.O.N.E.评分与Guy’s分级对预测PCNL后结石残留均具有较高的临床价值,S.T.O.N.E.评分体现了更高的预测效能,且其操作简便、快速、可重复性强,利于临床推广;两者联合诊断并未提升预测效能。本研究尚存在一定的局限性,需前瞻性、大样本量研究提供证据支持。
——肾结石

