负压细针抽吸和毛细抽吸活检法穿刺洗脱液中甲状腺球蛋白测定在甲状腺乳头状癌淋巴结转移中的诊断价值比较
况李君,陶玲玲,詹维伟,李伟伟,樊金芳,周 伟,
(1.上海交通大学医学院附属瑞金医院卢湾分院超声科,上海 200020;2.上海交通大学医学院附属瑞金医院超声科,上海 200025)
颈部淋巴结转移是甲状腺乳头状癌(papillary thyroid carcinoma,PTC)主要的转移方式,20%~50%的PTC 患者存在颈部淋巴结转移[1-2],因此对确定肿瘤分期、治疗方式选择及判断患者预后等均具有重要意义。超声引导下细针穿刺抽吸(ultrasoundguided fine needle aspiration,US-FNA) 活检是临床诊断PTC 淋巴结转移的重要手段[3],但仍存在局限性,容易出现假阴性,由于样本不合格所引起的假阴性率约6%~8%[4];检测穿刺洗脱液中的甲状腺球蛋白(thyroglobulin,Tg)水平是诊断PTC 淋巴结转移的高效、可行的方法[5],是对FNA 的有效补充[6-7]。目前FNA 有2 种不同方法,即负压细针抽吸细胞学(fine needle aspiration cytology,FNAC)检查和细针毛细法细胞学(fine needle capillary cytology,FNCC)检查[8]。FNAC 技术是一种通过施加负压的细针穿刺取样技术,已广泛应用于甲状腺结节及淋巴结的诊断,但易被血细胞污染;而FNCC 技术是无负压,借助细针管腔中毛细管力特性的穿刺采样技术,可通过减少血细胞提升标本质量。这2 种不同方法获取的洗脱液中Tg 的水平测定在诊断PTC 转移性淋巴结中是否有差异,目前尚未有相关的研究报道。因此,本研究旨在比较超声引导下不同细针穿刺方法洗脱液Tg 测定对PTC 淋巴结转移的诊断效能,结果报告如下。
资料与方法
一、临床资料
收集2018年1月至2018年12月在我院行US-FNA 检查的甲状腺癌伴可疑淋巴结转移患者,纳入标准为符合以下所有条件。①患者术前均行甲状腺结节FNA 检查,且结节均经手术证实为PTC。②淋巴结细胞学检查结果为阳性,后均经手术病理证实为转移淋巴结;或淋巴结细胞学检查结果为阴性,后经手术病理证实为非转移淋巴结,或淋巴结超声随访1年以上无明显变化者。本研究排除标准为涉及以下任意一条。①超声未发现颈部可疑淋巴结;②经过相关检查证实转移淋巴结为其他肿瘤来源的;③甲状腺结节组织病理学结果非PTC 者。最终共有56 例患者被纳入本研究。
二、方法
1.超声仪器及检查:选用Esaote MyLab90 彩色多普勒超声诊断仪,LA523 线阵探头,探头频率为4~13 MHz。
患者取仰卧位,充分暴露颈部区域,沿气管、颈动脉及胸锁乳突肌周围仔细扫查。对颈部发现的每枚淋巴结详细评估,经常规超声检查存在以下超声征象,定义为可疑转移性淋巴结。超声征象包括互相融合的淋巴结;回声不均匀,且伴有局部性的高回声团;囊性病变;出现淋巴结门结构缺失;淋巴结形态呈圆形[9]。
2.US-FNA:穿刺取材流程见图1。由熟练穿刺操作且具有5年以上工作经验的医师行US-FNA。穿刺前抗凝药物停用3 d,并签署知情同意书。患者取仰卧位,颈部垫高,将患者颈部充分暴露后,用超声全面扫查颈部淋巴结区域。第1 针(采用FNCC法),显示目标淋巴结最大切面,在实时超声探头引导下,直接使用7 号针头,超声探头引导下刺入淋巴结后,穿刺针来回提插,在穿刺过程中不施加负压;第2 针(采用FNAC 法),使用7 号针头连接5 mL 注射器刺入淋巴结内,清晰显示针尖,进行5 次以上负压抽吸,直到看到组织液后放开负压迅,速拔针。完成取材后,分别将抽吸物推于载玻片上,进行涂片,迅速置于95%的乙醇溶液中进行固定,送细胞学病理检查。

图1 超声引导下淋巴结细针穿刺取材流程
3.洗脱液Tg 测定方法:所有穿刺针均用5 mL注射器,加1 mL 生理盐水进行冲洗,制备约1 mL的细胞洗脱液后送检。采用免疫电化学发光法检测洗脱液中Tg 的含量,即FNA-Tg 的浓度值。
4.FNA 及FNA-Tg 结果的判定:淋巴结经手术病理证实恶性定义为最终结果阳性;淋巴结经手术病理证实为阴性或随访1年以上无明显变化者,定义为最终结果阴性[10]。
5.统计学处理:采用SPSS 18.0 进行统计分析,使用Medcalc 15.2.2 软件进行绘图。计数资料用百分率表示,采用检验,计量资料以±s 表示,采用t检验进行,FNAC 组与FNCC 组之间的诊断效能采用受试者操作特征(receiver operator characteristic,ROC)曲线进行比较,P<0.05 为差异有统计学意义。
结 果
一、患者一般情况
最终纳入患者54 例,其中淋巴结76 个,同时接受US-FNAC 和US-FNCC 检查,并均行洗脱液Tg测定。患者基线数据见表1,男性患者24 例(其中淋巴结35 个),女性患者30 例(其中淋巴结41 个),年龄为19~74 岁,平均年龄为(37.1±10.5)岁,穿刺细胞学检查阳性淋巴结为48 个,均经病理证实为恶性;穿刺细胞学检查阴性淋巴结28 个,其中15 个经病理证实为阴性,另13 个淋巴结经随访1年以上判定为阴性。
表1 患者一般资料(±s)

表1 患者一般资料(±s)
TSH:促甲状腺激素(thyroid stimulating hormone);TgAb:甲状腺球蛋白抗体 (thyroglobulin antibody);血清Tg:血清甲状腺球蛋白(serum thyroglobulin);FT3:血清游离三碘甲状腺原氨酸(free triiodothyronine);FT4:血清游离甲状腺素(free thyroxine)。
项目 参数值(n=54)性别(男) 24(44.44%)年龄(岁) 37.1±10.5 TSH(0.35~4.94 μIU/mL) 1.35±1.15 TgAb(<4.11 IU/mL) 21.5±5.8血清Tg(3.5~77 ng/mL) 22.3±5.3 FT3(2.63~5.7 pmol/L) 4.5±0.5 FT4(9.01~19.04 pmol/L) 15.7±3.5
二、FNAC 组与FNCC 组FNA-Tg 比较
FNAC 组FNA-Tg 的最大值为48 643 ng/mL,最小值为0.04 ng/mL,FNA-Tg 平均值为(4 588.02±1 042.09) ng/mL (见图2);FNCC 组FNA-Tg 最大值为17 076 ng/mL,最小值为0.04 ng/mL,平均值为(1 678.57±420.57)ng/mL,采用t 检验进行比较,2 组平均值之间差异有统计学意义(P=0.010 6)。
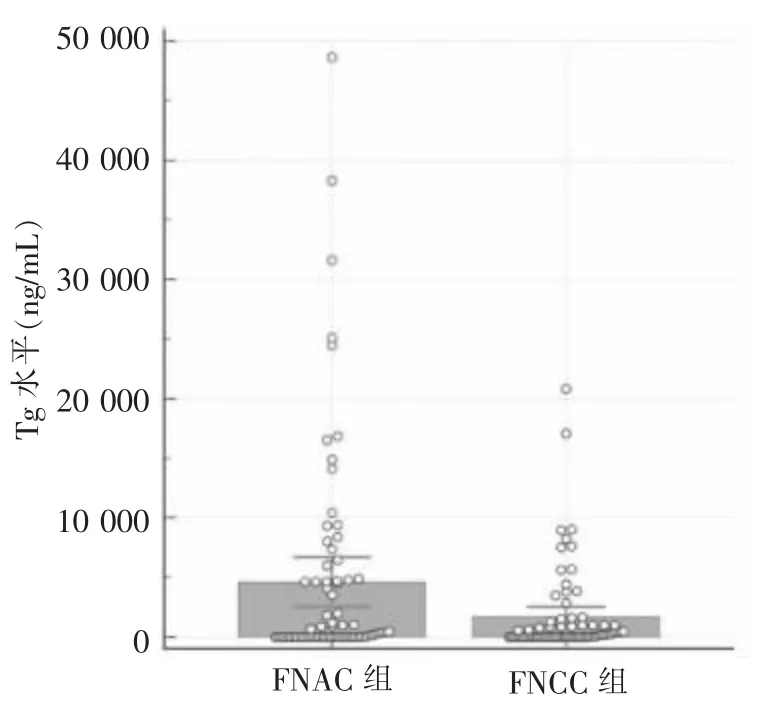
图2 FNAC 组与FNCC 组的洗脱液Tg 测值分布
三、FNAC 组与FNCC 组诊断效能比较
对FNAC 组与FNCC 组患者的FNA-Tg 值绘制ROC 曲线 (见图3),2 组FNA-Tg 值曲线下面积分别为0.943、0.913,差异有统计学意义(P=0.032)。FNAC 组洗脱液Tg 诊断淋巴结转移的最佳临界值为14.385 ng/mL,诊断灵敏度为93.8%,特异度为89.3%;FNCC 组洗脱液Tg 诊断淋巴结转移的最佳临界值为12.155 ng/mL,诊断灵敏度为87.5%,特异度为89.%3(见表2)。
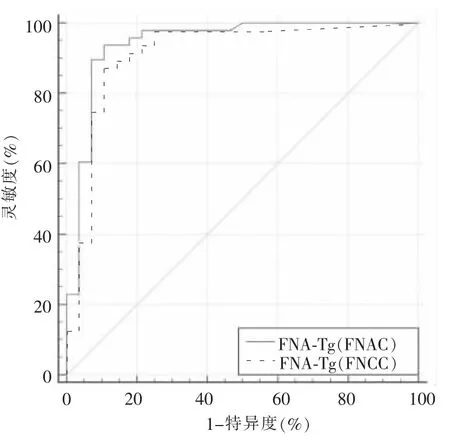
图3 FNAC 组与FNCC 组洗脱液Tg 值的ROC 曲线

表2 FNAC 组与FNCC 组洗脱液Tg 诊断效能比较
讨 论
一、US-FNA 洗脱液Tg 检测在PTC 转移性淋巴结诊断中的应用
甲状腺癌的发病率呈逐年上升趋势,PTC 是其中最常见的类型,其发病率约占全世界所有癌症的3.1%[11]。虽然PTC 生长较慢、预后较好,但颈部淋巴结转移率高达20%~50%[12]。因此,准确判断淋巴结转移情况与患者手术方式选择及预后密切相关。本研究结果显示,PTC 淋巴结转移率高达63.16%,高于文献报道,这可能是由于本研究纳入的患者均为超声检查发现可疑淋巴结的病例。US-FNA 是目前诊断PTC 淋巴结转移的常用方法[13],其诊断率较高,但对于部分囊性变淋巴结或者在淋巴结较小时,容易出现假阴性结果而不能准确评估淋巴结的性质[4,14]。近年来,越来越多的研究提出应用FNA 洗脱液Tg 水平来诊断PTC 淋巴结转移。Tg 是分化良好的甲状腺滤泡细胞分泌的一种特异分子,在正常个体血清中Tg 含量极微,如其在淋巴结中高表达则可作为PTC 淋巴结转移的证据[15],其诊断灵敏度、特异度均高达95%[2,16]。
二、FNAC 和FNCC 这2 种方法获得Tg 的优势和不足
FNA 依据是否穿刺时使用负压可分为FNAC检查和FNCC 检查。既往研究发现,在细胞学标本的提取方面,FNCC 法比FNAC 法更能获得诊断上优越的细胞学标本[13],但FNAC 法提取的材料更充分[15]。这可能是由于FNAC 法经常导致微观出血,会提取到更多的血液成分,而肿瘤细胞在涂片样本中会被稀释。FNCC 法则是一种无抽吸的细针穿刺采样技术,通过来回提插时针内狭窄通道中的毛细作用将细胞吸入针腔内,从而获取组织标本。因此认为,用FNCC 法获取样本可以减少血液对细胞的稀释,从而获得更好的样本质量[17-18]。
三、2 种方法在PTC 转移性淋巴结中的诊断效能比较
在少数关于淋巴结的研究中,也有类似的结果。Sajeev 等[19]研究表明,采用FNAC 法可以获取更丰富的样本,但样本容易被血液污染,而FNCC 法在保留细胞质及细胞结构完整方面更有优势,可以得到质量更好的样本。在诊断PTC 转移性淋巴结中,采用这2 种不同的方法进行穿刺获得的洗脱液Tg 测定结果是否也有差异,国内外尚未见文献报道。既往多数研究是用FNAC 法获得洗脱液进行Tg 测定[20-22],本研究着重比较2 种不同穿刺方法洗脱液Tg 测定的诊断效能差异,结果显示,FNAC 组与FNCC 组洗脱液Tg 值曲线下面积分别达到了0.943 和0.913,提示这2 种均是行之有效的穿刺方法,利用这2 种方法获得的洗脱液进行Tg 测定均可以在临床开展应用。进一步行组间比较,本研究发现FNAC 组洗脱液Tg 平均值大于FNCC 组,FNAC 组ROC 曲线下面积高于FNCC 组(P=0.032),差异有统计学意义,提示在诊断PTC 淋巴结转移方面,FNAC 法优于FNCC 法。这可能是由于FNCC 法仅依靠针管中细胞液的毛细作用获取标本,而FNAC 法可通过其强大的负压抽吸作用获得更多、更丰富的材料,即使遇到不易取材的淋巴结,亦可获取更多用于诊断的Tg,因此诊断效能可能会稍优于FNCC 法。
FNA 洗脱液Tg 诊断PTC 淋巴结转移的最佳临界值目前尚无统一标准。最近发表的大样本回顾性分析表明[6],当FNA 洗脱液Tg 临界值取1.0 ng/mL时,其诊断淋巴结转移的灵敏度最高,当临界值取40 ng/mL 时,其诊断特异度最高。本研究中,FNAC 法和FNCC 法获得的洗脱液Tg 的最佳诊断临界值分别为14.385 ng/mL 和12.155 ng/mL,FNAC 法稍高于FNCC 法,一方面可能由于本研究样本量较小,另一方面,可能是由于本研究中PTC 病例都是术前患者,均有甲状腺组织存在而产生相应的血清Tg。有研究发现,影响FNA 洗脱液Tg 诊断灵敏度的原因有很多因素,其中血清Tg 水平是主要因素。因为血清Tg 主要由甲状腺产生,如有甲状腺组织存在,混有较多量的血液成分后FNA 洗脱液Tg 水平可能会升高,从而导致诊断临界值较高[23]。本研究推测,用FNAC 法取材由于负压作用,可能抽吸到了更多的血液成分,所以导致诊断临界值稍高。
四、不足之处
本研究尚存在一定的局限性,具体如下。本研究样本量较小,容易出现选择偏倚,且多数细胞学阴性患者选择超声随访,虽然PTC 恶性程度不高,但1年随访时间相对较短,仍不能排除这部分淋巴结假阴性的存在。此外,本研究中穿刺取样顺序均采用先无负压抽吸,后负压抽吸,理论上前次穿刺可能会对后续结果产生影响。
总之,US-FNAC 法与US-FNCC 法2 种不同穿刺方法均可用于洗脱液Tg 测定,有助于PTC 转移性淋巴结的诊断,但与FNCC 法相比,FNAC 法更具有诊断优势。

