循证护理在无痛分娩产妇中的应用
吴秋竹,樊 蓉,高 静
(南昌大学第三附属医院 江西南昌330008)
随着人们对自然分娩的认知回归理性,自然分娩的产妇越来越多,无保护临床分娩技术被广泛应用于临床,成熟的无痛分娩技术缓解了产妇分娩时的负性情绪和产后疲倦[1]。有研究指出,通过加强对产妇的护理干预可增加其对分娩相关知识的了解,改善分娩方式及母婴结局[2-3]。循证护理具有个体化、科学性等特点,以科学理论作为护理依据,遵循客观科学研究结论制定医护方案,目前已成功应用于临床各个领域。本研究探讨循证护理在无痛分娩产妇中的应用效果,以期为临床护理提供参考经验。现报告如下。
1 资料与方法
1.1 临床资料 选取2018年1月1日~2019年1月31日在我院分娩的311例产妇作为研究对象。纳入标准:①单胎头位、足月妊娠产妇;②年龄20~38岁;③体质量指数18~30;④孕周为37~42周;⑤经B超检查新生儿大小中等,发育良好;⑤产道及胎儿无异常,符合自然分娩的条件。排除标准:①合并严重内科疾病者;②合并血液系统疾病者;③凝血功能异常者;④合并妊娠并发症者;⑤存在产科高危因素者;⑥存在精神、沟通障碍者;⑦存在无痛分娩禁忌证者。根据护理方案不同将研究者分为观察组158例和对照组153例。观察组年龄21~36(28.19±2.29)岁;孕前体质量指数18.3~25.2(21.84±1.15);孕周38~41(39.05±0.87)周;受教育程度:初中及以下24例,高中29例,高中以上27例;孕次1~3(1.64±0.35)次;产次1~3(1.45±0.24)次;宫高33~38(35.45±0.53)cm;腹围99~116(105.98±4.57)cm;新生儿体重3.21~4.88(4.14±0.24)kg。对照组年龄20~35(27.94±2.46)岁;孕前体质量指数18.2~29.8(22.01±1.08);孕周38~42(38.82±0.91)周;受教育程度:初中及以下22例,高中33例,高中以上25例;孕次1~3(1.71±0.37)次;产次1~3(1.48±0.25)次;宫高32~41(35.29±0.47)cm;腹围97~121(106.07±4.22)cm;新生儿体重3.09~4.65(4.11±0.31)kg。两组产妇一般资料比较差异和新生儿体重比较差异均无统计学意义(P>0.05)。本研究经医院伦理委员会审批通过。
1.2 方法
(2) 换乘模式。西安地铁2号线南稍门站位于十字路口南侧,车站结构形式为单柱双跨结构;5号线下穿友谊路,并下穿2号线区间。从车站改造难度及对地铁运营的影响考虑,5号线与2号线换乘首选通道模式,即通过在2号线车站站厅层侧墙上开洞,引出换乘通道与5号线车站进行换乘。
所有患者的实际失血量(r=0.245,P<0.001)、显性失血量 (r=0.216,P=0.002)、隐性失血量(r=0.176,P=0.013)均与手术时间存在着明显的正相关性,其中实际失血量与手术时间的密切程度最高。而实际失血量(r=0.107,P=0.135)、显性失血量 (r=-0.008, P=0.912)、 隐 性 失 血 量 (r=0.099,P=0.162)均与术后住院天数无明显相关性。
2.3 两组产程时间比较 见表3。
1.2.2 观察组 采用循证模式干预。①循证问题。根据理论及以往无痛分娩中的不良事件,确定无痛分娩产妇产程中需要循证的护理问题:a.如何改善产妇心理状态;b.如何缩短产程;c.如何减少母婴不良结局的发生。②循证支持。确定检索词为“无痛分娩”与“护理”,在知网、万方等数据库进行资料收集与分析,讨论决定循证护理方案。③循证观察。分娩易引起产妇焦虑、紧张等不良情绪,临床护理人员应认真评估产妇心理状况。④循证应用。a.产前:积极与产妇沟通,充分了解产妇孕周、体质量等情况,遵医嘱给予产妇用药、饮食、运动指导,为产妇讲解无痛分娩知识,提高其认知水平,减轻产妇对分娩的恐惧心理。b.分娩前:指导产妇了解产程特征,缓解产妇紧张情绪,改善产妇心理状态,提升其分娩信心与耐力。c.第一产程:指导产妇在宫缩间歇期适当休息,摄入食物与水补充体力。d.第二产程:指导产妇正确呼吸与用力,引导产妇放松身体,指导产妇合理运用宫缩和腹压推进分娩进程以顺利分娩。e.第三产程:常规给予产妇缩宫素促进宫缩,早期使产妇接触新生儿,鼓励并关心产妇,引导产妇适应角色转变。f.产后:指导产妇进行早期母乳喂养,指导家属学习新生儿沐浴、穿衣等护理工作,加强产妇会阴清洁等工作,避免感染,密切观察产妇产后出血等情况并及时采取有效措施。g.出院时:指导产妇存在疑问可拨打咨询电话,护理人员于产妇出院后每周定期进行1次电话回访,连续干预2个月。
2.1 两组产前和产后应激状态相关指标比较 见表1。
由表2可知,以脱水量(λ)为因变量,微波作用时间(χ1)、微波功率(χ2)、物料量(χ3)对本实验数据进行回归分析拟合得到脱水量的二次多项式回归方程,见式(3):
2 结果
1.3 评价标准 ①比较两组应激状态相关指标:分别于产前及产后采集6 ml空腹外周静脉血,3000 r/min,离心15 min,采用放射免疫法检测两组皮质醇(Cor)、去甲肾上腺素(NE)、醛固酮(ALD)水平。②比较两组干预前后心理状态:分别于干预前及干预2个月后采用抑郁自评量表(SDS)、焦虑自评量表(SAS)对产妇心理状态进行评估,SDS、SAS各20个条目,每个条目按照4级评分法分为1~4分,得分范围80分,SDS分界值为53分,SAS分界值为50分,>50分表示存在抑郁或焦虑情况,得分越低表示抑郁、焦虑程度越轻。③比较两组产妇第一、二、三产程时间。④比较两组母婴不良结局:包括新生儿窒息、产后大出血、感染。


表1 两组产前和产后应激状态相关指标比较
式中:i为年份,j为指标序号,aij为指标数据原始值,bij为标准化值,amax、amin分别为第j指标的最大值和最小值。

表2 两组产前和产后SDS、SAS评分比较(分,
1.2.1 对照组 采用常规护理模式干预。监测并记录产妇生命体征,对产妇进行心理护理、生活护理、健康教育等。
2.2 两组产前和产后SDS、SAS评分比较 见表2。

表3 两组产程时间比较
2.4 两组母婴不良结局发生情况比较 见表4。
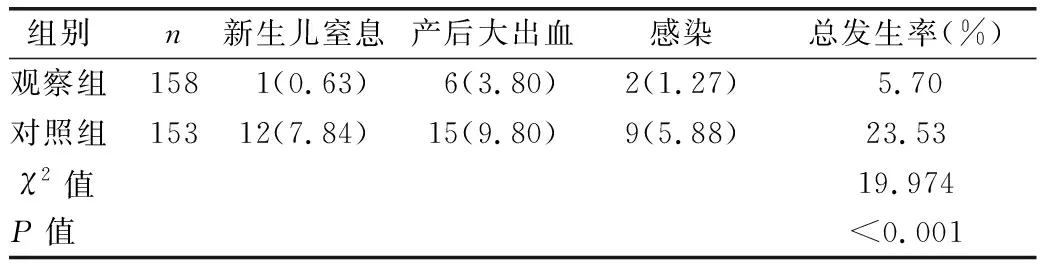
表4 两组母婴不良结局发生情况比较[例(%)]
3 讨论
随着人们分娩观念的转变,越来越多的产妇选择经阴道自然分娩。由于大部分初产妇缺乏对分娩相关知识和分娩过程的了解,易产生紧张、恐惧心理而影响分娩,因此,采取有效的护理干预措施对缩短产程、改善母婴结局具有重要意义[4-5]。
无痛分娩技术是目前临床简单易行、安全成熟的技术,通过进行椎管内分娩镇痛将分娩疼痛降至最低,保留子宫收缩和轻微痛感,使产妇意识清醒,从而主动配合助产人员,积极参与分娩过程,但产妇若长期处于紧张、恐惧及焦虑等状态,可增加产妇疼痛敏感度[6-7]。循证护理是近年来广泛应用的新型护理理念,其结合科研与患者需求,可保证治疗效果[8]。有研究报道,循证护理有利于保证护理措施的有效进行,通过产妇自主参与决策,实现以患者为中心的理想状态[9]。循证护理在产前积极与产妇沟通,改善医患关系及产妇心理状态,通过充分了解产妇孕周、体质量等情况给予产妇用药、饮食、运动指导,保证产妇营养均衡,为分娩创造良好的前提条件;通过指导产妇了解无痛分娩知识,提高其认知水平,改善产妇对分娩的恐惧,增加产妇分娩的信心;通过指导产妇了解产程特征,缓解产妇紧张情绪,改善产妇心理状态,使产妇做好充分的分娩准备,从而减轻分娩时的应激反应,改善母婴结局;产妇在宫缩间歇期通过适量休息、补充能量等措施,可增加产妇生产耐力;通过指导产妇正确呼吸与用力,促进产妇放松身体,合理运用宫缩和腹压推进分娩进程,促进顺利分娩,缩短产程时间;通过早期使产妇接触新生儿与母乳喂养,鼓励与关心产妇,鼓励产妇与家属积极参与新生儿护理,减少了产妇产后抑郁的发生;通过加强产妇会阴清洁等工作,避免发生感染,密切观察产后出血等情况并及时采取有效措施,减少大出血、感染等不良母婴结局[10-11]。本研究结果显示,产后观察组Cor、NE、ALD水平均低于对照组(P<0.01);干预后观察组SDS评分、SAS评分均低于对照组(P<0.01);观察组第二、三产程时间均短于对照组(P<0.01);观察组母婴不良结局发生率低于对照组(P<0.01)。提示循证护理应用于无痛分娩可缓解产妇分娩应激反应,改善产妇心理状态,缩短产程,改善母婴结局。李玉琼等[12]研究比较单纯全程陪产护理模式和循证护理下产妇的产程时间和心理状态发现,实施循证护理干预的产妇产程时间更短,SDS、SAS评分更低,说明循证护理有利于缩短产妇产程时间,改善产妇心理状态,与本研究结论相符。
综上所述,将循证护理应用于无痛分娩产妇,可减少产妇分娩应激反应,缓解产妇负性情绪,缩短产程,改善母婴结局,值得临床推广。

