腰硬联合麻醉镇痛在改善围产期产妇心理状态的临床应用体会
霍 鹍,封 彬,高铭礼,段永军,李 霆
疼痛被认为是围产期最为突出的不良生理与心理刺激因素,强烈的疼痛不仅可引发机体剧烈应激反应,还可加剧器官功能障碍风险[1]。因此,有效缓解产妇围产期疼痛,对于调节其不良情绪、保证母婴结局有着重要意义。本组选取80名产妇,就腰硬联合麻醉镇痛方案对产妇心理状态的影响进行了比较,现报告如下。
1 资料与方法
1.1 一般资料:将我院2017年6月-2019年6月收治的80名产妇纳入对象。纳入标准:①孕周≥37周,拟于我院分娩并行剖宫产手术;②初产妇;③美国麻醉师协会(ASA)麻醉危险度分级为Ⅰ~Ⅱ级;④产前评估为胎位不正、双胎、家属拒绝无痛分娩者等。排除标准:①存在腰硬联合麻醉、硬膜外麻醉禁忌,或对麻醉药物有过敏史;②合并肝肾功能障碍或凝血功能障碍;③长期服用镇静类或精神类药物。使用随机数字表法将产妇分别纳入观察组、对照组,每组各40名。本研究已征得产妇及家属知情同意。
1.2 麻醉方案:观察组行腰硬联合麻醉,产妇取左侧卧位,自L2~3或L3~4间隙穿刺,硬膜针穿刺到位后,自硬膜外针孔置入腰穿针,见脑脊液留出后给予腰麻药物,即芬太尼1~5 μg+0.75%布比卡因1.5~2 mL+50%葡萄糖注射液2.5~3 mL,退出腰穿针,向头端置入3~4 cm硬膜外导管便于连接硬膜外镇痛泵,镇痛泵内含0.75%罗哌卡因注射液(齐鲁制药有限公司,国药准字H20153781,规格10 ml:75 mg)20 mL+130 μg芬太尼注射液,以生理盐水稀释至150 mL,维持量3 mL/h,术后开始启动镇痛泵。对照组行硬膜外麻醉,产妇取左侧卧位,自L2~3或L1~2间隙穿刺,向头端置入3~4 cm硬膜外导管,经导管注射试验剂量1.5%利多卡因3~5 mL,观察5 min未见异常后,注射0.75%罗哌卡因5 mL,3~5 min可分次给药,以10~15 mL为宜,总量不超过20 mL,术后接硬膜外镇痛泵(镇痛泵内药物同腰硬联合麻醉)。
1.3 观察指标:术后第2天访视产妇时评估VAS,产妇出院时(1周)及1个月后在产后康复室复诊时评估EPDS、HAMA。比较2组不良反应,围产期疼痛视觉模拟评分(VAS)变化、爱丁堡产后抑郁量表(EPDS)评分变化、汉密尔顿焦虑量表(HAMA)评分变化以及产后抑郁发生率。VAS评分总分为0~10分,0分为完全无痛,评分越高则疼痛越明显,10分为难以忍受的剧烈疼痛[2]。EPDS评分包括10个项目,各项目评分0~3分,总分≥13判定为发生产后抑郁[3]。HAMA评分包括14个问题,各问题评分0~4分,总分≥14分判定为存在焦虑状态[4]。

2 结果
2.1 一般资料:2组患者年龄、孕周、体质量指数(BMI)、ASA分级比较差异无统计学意义(P>0.05),见表1。
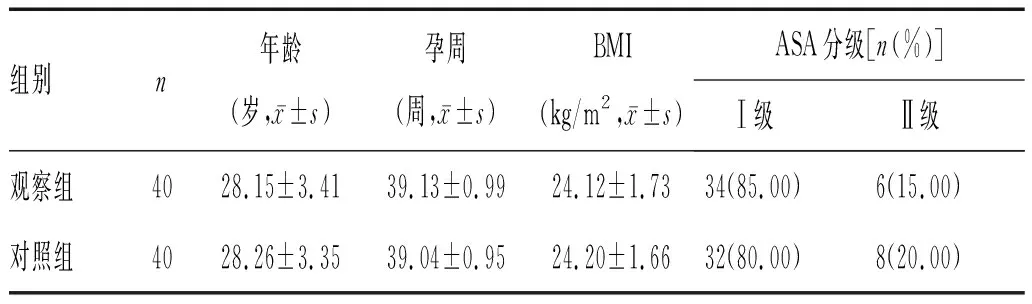
表1 2组患者一般临床资料比较
2.2 不良反应发生情况:观察组、对照组不良反应发生率分别为22.50%、25.00%,2组比较差异无统计学意义(P>0.05),见表2。
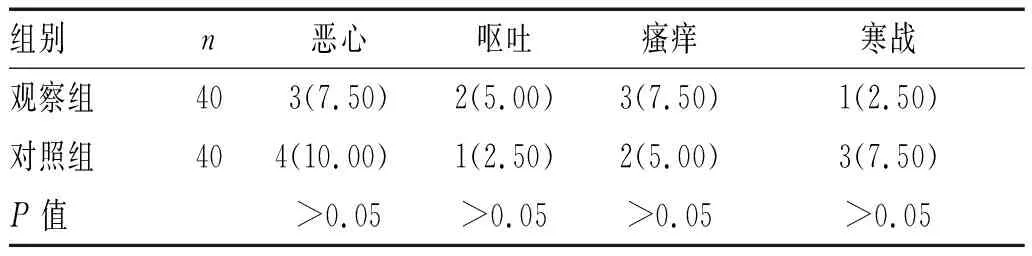
表2 2组产妇不良反应发生情况比较[n(%)]
2.3 VAS评分变化:观察组术中、术后VAS评分均低于对照组(P<0.05),见表3。

表3 2组产妇VAS评分变化比较(分,
2.4 EPDS、HAMA评分变化:2组产后1周、产后1个月EPDS评分均较产前升高,HAMA评分均较产前下降,观察组产后1周、产后1个月EPDS评分、HAMA评分均低于对照组,差异有统计学意义(P<0.05),见表4。

表4 2组产妇EPDS、HAMA评分变化比较(分,
2.5 产后抑郁、焦虑发生率:观察组产后1周、产后1个月抑郁、焦虑发生率均低于对照组,差异有统计学意义(P<0.05),见表5。

表5 2组产妇产后抑郁、焦虑发生率比较[n(%)]
3 讨论
研究表明,产妇在分娩期的痛苦体验与产后心理异常密切相关,疼痛自出现宫缩至分娩结束均间断或持续存在,且进入产程后疼痛强度、持续时间不断增强,强烈的疼痛刺激可导致神经内分泌系统功能异常,造成儿茶酚胺、肾上腺素等激素水平上升,进而造成神经递质表达异常,与心理异常的发生发展密切相关[5]。因此,有效控制产妇围产期疼痛,对于预防产后心理异常、保障母婴结局至关重要。
以硬膜外麻醉、腰硬联合麻醉为主的椎管内麻醉方法,是目前产科临床最为常用的麻醉方式。既往研究表明,上述两种方式均具有良好的镇痛效果,且对产妇、新生儿无明显不良影响,镇痛效果与安全性均值得肯定[6]。
通过组间不良反应发生率比较,可以发现,观察组、对照组不良反应发生率分别为22.50%、25.00%,组间比较差异无统计学意义,说明两种镇痛方案的安全性相当。同时,2组不良反应均于停药或对症处理后迅速缓解,印证了两种镇痛方案可靠的安全性。与对照组相比,观察组术中、术后VAS评分均更低,意味着腰硬联合麻醉在各产程中的镇痛效果优于硬膜外麻醉,其优势包括:①硬膜外麻醉起效较慢,且麻醉处理后产妇血压易产生波动,故产程中需严格控制麻醉药物剂量[7];②腰硬联合麻醉通过将麻醉药物直接注射至蛛网膜下腔,产生脊神经麻醉效果,且起效迅速、肌肉松弛度更高;③腰硬联合麻醉能够避免运动神经阻滞,从而保证产妇在整个产程中保持清醒状态,对于促进胎儿娩出亦有着积极意义。
随着观察组产妇产后疼痛程度的减轻,其抑郁、焦虑情绪均较对照组明显改善,且产后1周、产后1个月抑郁、焦虑发生率亦低于对照组,说明产程期间疼痛的缓解能够降低产妇心理不适,从而减轻恐惧、担忧等心理异常,降低心理障碍发生率[8]。同时,分娩过程中疼痛越明显,产妇产后抑郁、焦虑发生率越高,因此,考虑到产妇产后心理障碍的预防,腰硬联合麻醉镇痛方案是更为理想的选择。
需要注意的是,腰硬联合麻醉不同于其他麻醉方案,术中处理不当即有可能对产妇和胎儿造成威胁,因此,术中首先应强调产妇血压、心率等生命体征的严密监护,麻醉前提前扩容500~1 000 mL,以避免低血压综合征。其次,尽量将麻醉平面控制在T4以下,这将有助于避免产妇呼吸不畅的发生,对于降低产妇紧张、恐惧心理亦有着重要作用。

