优化急诊护理流程对急性缺血性脑卒中溶栓患者诊治的影响
胡品军,吴莉敏,黄云苑,王鹏飞
(广东省广州市中山大学孙逸仙纪念医院急诊科,广东 广州)
0 引言
急性缺血性脑卒中是由于脑血管阻塞导致脑血液循环障碍而引起脑组织损伤的一种疾病,也称为急性脑梗死[1]。据临床流行病学研究显示[2],缺血性脑卒中以中老年男性患者为高发人群,疾病进展较快[3],严重影响患者机体健康。研究显示,20%急性缺血性脑卒中患者3h内就诊于急诊科。12.60%符合溶栓指征,但是只有2.40%进行了溶栓治疗[4,5]。如何提高诊疗效率,减少到诊至溶栓时间,是医疗护理的主要目标。本研究旨在探讨优化急诊护理流程能否改善急性缺血性脑卒中抢救的效率,从而减少到诊至溶栓时间。
1 资料
收集2019年1月至2020年10月期间,本院急诊收治的缺血性脑卒中患者资料共356例,选取其中进行溶栓治疗患者共计57例纳入研究。
1.1 纳入排除标准
1.1.1 纳入标准
符合《中国急性缺血性脑卒中诊治指南2018》急性缺血性脑卒中诊断标准,年龄>18岁。
1.1.2 排除标准
年龄<18岁,合并严重血液系统疾病、脑肿瘤。
1.1.3 分组
2019年1月至2020年4月期间以传统模式诊疗护理,设定为传统组;以2020年5月至2020年10月开展优化护理流程期间收治病人为优化组。分别收集年龄、性别、基础疾病、抢救时间等数据进行统计分析。
2 方法
传统组27例进行常规急诊护理流程。优化组30例开展优化急诊护理流程,具体如下。
2.1 急救流程
2.1.1 自行来院患者
疑似卒中患者(发病24h内),分诊护士FAST卒中评分,立即启动卒中团队,测量患者双上肢的血压、脉搏、呼吸、血氧、指尖血糖。在接诊患者5min内完成通知医疗组长、放射科、神经内科、神经外科、输送工人。
卒中护士予患者带上手腕感应器并建档,尽量避开患者患肢,选择肘正中静脉开通静脉通道并采血(选择耐高压型20#留置针,必要时方便行CTA检查),抽血检查项目包括生化11项、PT-INR、血常规等,抽完后予预充封管。
急诊科医生初步完成对患者病情评估和NIHSS评分,立即开通绿色通道,行先抢救后挂号缴费的原则。神经内科、神经外科医生需要在5min内到达急诊进行对患者的病情评估和NIHSS评分。卒中团队携带盖有绿色通道的头颅CT单一起送病人去放射科行头颅CT检查。
抢救房护士立即使用床旁POCT机进行生化11项、PT-INR化验,2min左右结果出来后,纸质版打印交给卒中团队或以图片的形式发送并打电话给在放射科的卒中团队。卒中团队收到生化11项、PT-INR化验结果后,根据病人情况决定是否行头颅CTA。
患者确诊6h内患急性缺血性脑卒中后,从CT室回来急诊放卒中床,神经科根据患者病情、机体状况向患者和家属交代病情。通过图片、视频等方式向宣传溶栓治疗的必要性和重要性,缩短患者考虑的时间,提高至开始溶栓的时间,对患者和其陪同家属进行讲解,快速签署溶栓治疗知情同意书。卒中护士遵医嘱予患者心电监测、吸氧、ECG、接通通静脉通道,遵医嘱给药,严密监测患者生命体征、意识、瞳孔、肢体肌力等并做好记录。
2.1.2 院前急救流程:
现场识别患者疑似是24h内发生的卒中,院前立即完善患者双上肢的血压、脉搏、呼吸、血氧、指尖血糖,尽量避开患肢选择肘正中静脉开通静脉通道并采血,抽血检查项目包括生化11项、PT-INR、血常规。打电话通知分诊台,告知院前患者病情情况,需启动卒中团队,卒中团队在CT室等待病人。回院后立即把病人送往CT室,把病人交给卒中团队。
2.2 评价标准
统计比对两组患者到诊至神经科会诊时间、到诊至完成CT时间、到诊至家属同意的时间、到诊至溶栓时间等。
2.3 统计方法
使用SPSS25.0进行统计,以均数±标准差进行统计描述,行t检验,P<0.05为差异有统计学意义。
3 结果
两组的一般资料差异无统计学意义,P>0.05。详细数据见表1。
表1 两组患者抢救情况比较[(±s),min]
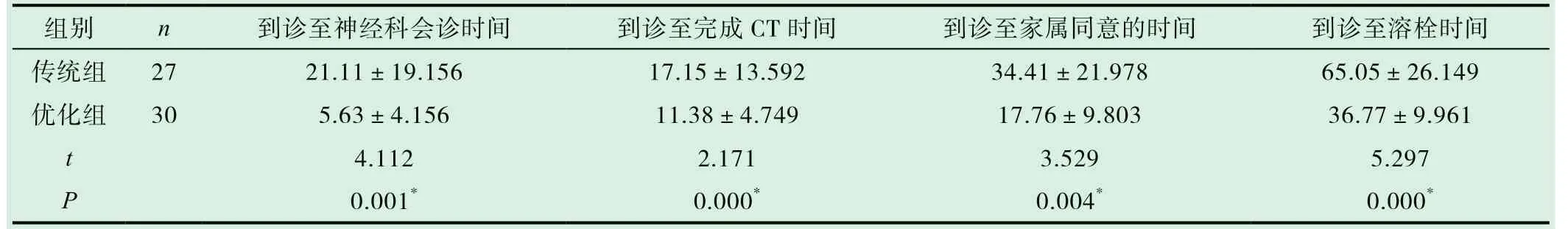
表1 两组患者抢救情况比较[(±s),min]
注:*表示差异有统计学意义,P<0.05
?
4 讨论
急性缺血性脑卒中的发病与动脉粥样硬化性斑块、高血压等有关,具有破裂出血、猝死等风险性,开展早期急救措施尤为重要[4]。既往临床针对急性缺血性脑卒中重视院内抢救,按照传统急救护理流程,易出现病情延误等情况,死亡率较高;近年随着急诊护理质量不断优化,重视院前急诊对疾病抢救质量的影响,开展院前院内相结合的急诊护理流程,针对类似急性缺血性脑卒中等危重患者,于接诊后第一时间开展抢救措施,开展远程指导,提高抢救成功率;接诊后第一时间进行病情评估,准备好抢救措施,缩短患者急诊时间;待患者入院后,开放绿色通道,早期给予患者确诊,联系急诊医生、神经内科医生给予患者抢救措施,确保患者生存率[5]。
研究显示,急性缺血性脑卒中患者应用优化后的急诊流程,到诊至神经科医生会诊的时间由21.11min缩短至5.63min,到诊至完成头颅CT时间由17.15min缩短至11.17min。完成CT到家属同意溶栓时间由34.41min缩短至18.20min,到诊至开始静脉溶栓治疗的时间由65.11min缩短至36.77min,优化组患者到诊至神经科会诊时间、到诊至完成CT时间、完成CT至家属同意的时间、到诊至溶栓时间等均短于传统组。院内延误造成溶栓治疗前的时间过长主要的原因有挂号缴费时间长、等待神经内科会诊时间久、医生护士对抢救卒中病人不熟练、抽血检验时间过长、完成头颅CT检查等待时间久、家属同意溶栓治疗时间长等方面。我科仔细分析上述原因,逐项改进。溶栓前等待时间越短、越早进行溶栓治疗是改善患者预后的重要因素,可以降低致死率和致残率。研究发现,静脉溶栓治疗给药每提前15min,院内死亡率可降低0.40%,出院时肢体功能明显改善比例可提高1.80%[6]。
综上,优化急诊护理流程可明显缩短急性缺血性卒中患者到诊至神经科会诊时间、到诊至完成CT时间、完成CT至家属同意的时间、到诊至溶栓时间等抢救时间。优化急诊护理流程,可使急性脑卒中患者的抢救时间显著缩短,降低致残率和致死率,提高患者及家属的满意度[7,8],缩短完成神经科会诊的时间、完成CT时间、到溶栓时间等抢救时间,有重要意义。

