纳布啡或舒芬太尼复合罗哌卡因在分娩镇痛中PCEA的适宜配伍
杨 恒,张地宝,张云云,任三姐,骆 宏,李 蕾
(合肥市第一人民医院南区 合肥市滨湖医院 麻醉科,安徽 合肥 230091)
产妇分娩是一种正常的生理过程,同时伴随着剧烈疼痛,持续、反复的剧烈疼痛导致产妇出现一系列的应激反应,影响分娩的顺利进行,同时对产妇及胎儿的安全造成严重影响。近年来国家大力推广分娩镇痛,降低产妇的分娩疼痛,提高分娩质量,降低因疼痛引发的剖宫产率,确保母婴安全。纳布啡是阿片受体的激动-拮抗混合型新型镇痛药物,起效迅速(约2~3 min),其可以安全应用于椎管内麻醉[1],对κ受体呈激动作用,对μ受体呈拮抗作用,可与阿片受体μ、κ和δ结合,因此具有镇静、镇痛及呼吸抑制作用,但与吗啡相比其呼吸抑制明显减轻;其抑制内脏痛较舒芬太尼具有明显优势[2-4]。用于产妇镇痛时乳汁中药物浓度极低,对新生儿哺乳不影响[5]。本研究拟评价纳布啡或舒芬太尼复合罗哌卡因在椎管内分娩镇痛中适宜配伍,为分娩镇痛的合理用药提供参考。
1 资料与方法
1.1 一般资料 选择合肥市滨湖医院2019年1月~2020年10月单胎、足月妊娠初产妇125例,年龄20~36岁,体质量指数(BMI)26~33 kg/m2。所有产妇术前均无麻醉禁忌,无阿片类药物过敏史,无妊娠疾病相关病史,无精神疾病史;分娩镇痛前完善相关产前检查,宫口2~3 cm,符合正常分娩产妇入选。排除标准:①穿刺部位感染;②凝血病或其他出血素质;③神经系统疾病;④对研究药物有过敏史;⑤无法与研究者正常交流;⑥慢性阿片类药物使用史。采用随机数字表法分为5组,每组25例:舒芬太尼0.5 μg/mL+0.1%罗哌卡因(S组)、纳布啡0.2 mg/mL+0.1%罗哌卡因(N1组)、 纳布啡0.3 mg/mL+0.1%罗哌卡因(N2组)、纳布啡0.4 mg/mL+0.1%罗哌卡因(N3组)、舒芬太尼0.25 μg/mL+纳布啡0.2 mg/mL+0.1%罗哌卡因(NS组)。本研究经本院伦理委员会批准,并与患者本人或家属签署知情同意书。
1.2 麻醉方法 所有孕产妇进入分娩镇痛实施的层流房间,开放静脉通道,测无创血压、脉搏氧饱和度,左侧卧位在L2-3间隙硬膜外穿刺,向头端置管,留置导管约3~4 cm,改平卧位。给予试验量1%利多卡因4 mL,观察5~10 min,麻醉起效后确定导管在硬膜外腔。按照PCEA配伍配置脉冲式镇痛泵设置负荷量7 mL,持续量设置6 mL/h,PCEA剂量3 mL,锁定时间20 min。分娩镇痛配方:按具体分组均用生理盐水配至100 mL。
1.3 观察指标 分娩镇痛前,第一、二产程的VAS评分及Ramsay评分;产程中PCEA按压次数;产程中改良Bromage评分;新生儿出生后1、5 min的Apgar评分;产前及产后3天,产后抑郁量表评价的抑郁状况;分娩镇痛期间的不良反应,如皮肤瘙痒、恶心呕吐、呼吸抑制(血氧饱和度<92%,持续60 s)、尿潴留、下肢麻木、头晕等。

2 结果
2.1 一般资料比较 5组孕产妇年龄、体质量、孕周等一般资料比较,差异无统计学意义(P>0.05),见表1。
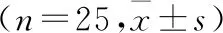
表1 5组患者一般资料比较
2.2 VAS评分及Ramsay评分比较 与分娩镇痛前比较,5组第一、二产程VAS评分均降低(P<0.05);与N1组比较,S组、N2组N3组、NS组第一、二产程VAS评分降低(P<0.05)。与S组、N1组比较,N2组、N3组、NS组Ramsay评分升高(P<0.05),见表2。
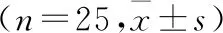
表2 5组VAS评分及Ramsay评分比较
2.3 改良Bromage评分及PCEA按压次数比较 与N1组、S组比较,N2组、N3组、NS组PCEA按压次数减少(P<0.05);而5组改良Bromage评分差异无统计学意义(P>0.05),见表3。

表3 5组改良Bromage评分及PCEA按压次数比较
2.4 产程时间及新生儿Apgar评分比较 5组患者第一、二产程时间及新生儿出生后1、5 min Apgar评分差异均无统计学意义(P>0.05),见表4。
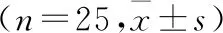
表4 产程时间及新生儿Apgar评分比较
2.5 产前和产后3天的抑郁情况比较 与S组、N1组比较,N3、NS组产后3天抑郁量表评分降低(P<0.05);与N2组比较,NS组产后3天抑郁量表评分降低(P<0.05),见表5。
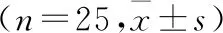
表5 产前和产后3天抑郁量表评分比较
2.6 不良反应发生情况比较 与S组比较,N1、N2、N3、NS组4组恶心呕吐及皮肤瘙痒发生率降低(P<0.05),见表6。

表6 不良反应发生情况比较[n=25,n(%)]
3 讨论
硬膜外阻滞镇痛效果满意、副作用少、操作简单,是目前较为理想的分娩镇痛方法[6]。研究显示,椎管内局麻药复合小剂量的阿片类药物是最常用的组合,其对运动神经阻滞轻、宫缩影响小,同时减少局麻药的剂量、延长其作用时间[7-8]。罗哌卡因因其感觉、运动阻滞分离,中枢及心脏毒性小,作用时间长,是分娩镇痛首选的局麻药[9]。纳布啡与传统阿片类药物相比,其对宫缩痛效果确切、药物成瘾性极低及对新生儿无影响等方面具有独特的优势[10-11]。
本研究根据前期预研究结果并参照文献[12],选择纳布啡0.2 mg/mL、0.3 mg/mL、0.4 mg/mL的浓度及文献[13]选择0.1%的罗哌卡因浓度。本研究结果显示,5组孕产妇第一、二产程时间及新生儿1、5 min的Apgar评分都比较接近,S组与N1组PCEA的按压次数亦无差异,均高于其他各组。S组、N2组、N3组及NS组第一及第二产程的VAS评分较N1组降低,N2组、N3组、NS组Ramsay评分较S组、N1组升高。S组皮肤瘙痒、恶心呕吐发生率高于其他4组。提示0.2 mg/mL纳布啡+0.25 μg/mL舒芬太尼在分娩镇痛中的不良反应发生率最低、镇痛效果确切,产妇可以更加舒适。研究结果与陈斌等[14]研究相一致:与舒芬太尼相比,纳布啡联用舒芬太尼可以更好地发挥镇静、镇痛作用。椎管内阿片类药物引起皮肤瘙痒主要机制可能是脊髓内和中枢内 μ受体激活、脊髓背角胃泌素肽受体的激活及N-甲基-D-天冬氨酸受体的激活等[15]。而纳布啡通过拮抗μ受体减轻不良反应,同时激动脊髓内κ受体发挥镇痛、镇静作用,对宫缩痛镇痛效果好,同时可以增强舒芬太尼的镇痛作用,减轻其呼吸抑制及其他不良反应[16],两者联合使用尤其适用于分娩镇痛。
分娩时剧烈的宫缩痛会导致产妇出现烦躁焦虑不安、失眠等表现,对产妇的预后及情绪产生严重影响,产后身心康复时间延长。研究表明舒芬太尼对产后抑郁发生率有一定影响[17]。本研究结果显示,NS组产后3天抑郁量表评分明显降低,0.2 mg/mL纳布啡+0.25 μg/mL舒芬太尼对产妇的抑郁发生具有一定的预防作用,利于产妇分娩后康复。
综上所述,0.2 mg/mL纳布啡+0.25 μg/mL舒芬太尼复合0.1%罗哌卡因可以安全应用于分娩镇痛,其镇痛效果明确、能够降低产妇分娩后抑郁发生率、对新生儿Apgar评分无影响,为分娩镇痛PCEA的适宜配伍。

