一期颅骨成形术联合脑室外引流术治疗合并脑积水的婴幼儿枕后型脑膜脑膨出的效果
冯 强 齐 林 董留建 王朝林 冯书彬
脑膜脑膨出是一种由于颅骨缺损,引起脑膜或脑膜-脑组织经颅骨缺损处突出于颅外的先天性中枢神经系统畸形,发病率在0.008%~0.03%,男性多于女性,是儿童常见的一种先天性畸形[1]。其发病原因为胚胎发育期神经管发育异常导致先天性神经管闭合不全,中胚层成分插入发生障碍[2]。根据脑膜或脑膜-脑组织膨出部位不同,临床上分为枕后型、囟门型和颅底型,其中枕后型最为多见[3]。由于脑膜脑膨出对导致婴幼儿残疾,甚至死亡,因此,一旦确诊,应尽早采取手术治疗。目前,对囟门型和颅底型脑膜脑膨出,多采取经鼻入路神经内镜手术切除或修补[4];而枕后型脑膜脑膨出则采取开颅手术切除膨出物并关闭颅裂处[5],但会造成颅内压的变化,导致严重后果。目前,脑积水常用的治疗方法是脑室外引流术,可迅速缓解颅内压升高[6]。本文以合并脑积水的枕后型脑膜脑膨出为研究对象,在传统的开颅成形术基础上联合脑室外引流术,评价其临床效果,为临床提供参考。
1 资料与方法
1.1 研究对象2015 年10 月至2020 年10 月收治合并脑积水的婴幼儿枕后型脑膜脑膨出22 例(观察组),其中男13例,女9例;年龄1个月至2岁3个月,平均(18.17±4.82)个月。头部CT与头部增强MRI检查确诊为枕后型脑膜脑膨出合并脑积水,并初步判定枕后颅骨缺损位置,患儿家属均签署手术同意书,行脑膜脑膨出开颅成形术并脑积水脑室外引流术。
以2010~2015 年收治的23 例枕后型脑膜脑膨出为对照,其中男12 例,女11 例;年龄1.5 个月至2岁6 个月,平均(19.59±6.17)个月。仅行开颅成形术,未行脑积水脑室外引流术。术前及术中应用甘露醇降低颅内压。
1.2 脑室外引流术[7]主要采用右侧侧脑室额角穿刺。取平卧位,头部抬高约30°,以冠状缝前约1 cm、中线旁约2 cm为穿刺处,行颅骨钻孔,切开硬脑膜,电凝止血,将穿刺针朝外耳道假想连线中点进针穿刺1~4 cm,回针可见有脑脊液,再向深处进针1~2 cm,置入引流管并将其固定,逐步缝合头皮,将引流管留置1周左右,待脑积水缓解,颅内压稳定不增高,则可将引流管拔除。
1.3 观察指标 记录术前、术中、术后拔引流管时颅内压,术后6 个月内感染、癫痫、继发脑积水等发生情况,以及术后6个月大脑发育情况、智力水平等。
儿童颅内压正常范围在3.00~6.75 mmHg。常用术后感染判断标准:术后发生呕吐、发热、精神异常与意识障碍、切口感染出现红肿甚至发生切口裂开等情况,记为感染。以“Gesell 儿童智力发育诊断量表”为标准[8],对患儿精细运动行为和大运动行为、语言功能、适应能力及个人-社会行为这四大方面进行智能测试,其中DQ<40视为重度神经发育障碍。
1.4 统计学处理 应用SPSS 19.00 软件处理;计数资料采用Fisher 精确检验法检验;计量资料以表示,采用t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 两组手术前后颅内压的比较 两组术前颅内压无统计学差异(P>0.05),两组术中及术后拔管时颅内压均明显降低(P<0.05),而且观察组明显低于对照组(P<0.05)。详见表1。

表1 两组术前、术中、术后颅内压的比较(kPa)
2.2 两组术后并发症的比较 观察组术后6个月发生感染6例,癫痫3例,继发脑积水1例;对照组发生感染7例,癫痫8例,继发脑积水9例。观察组术后6个月癫痫发生率[13.64%(3/22)]与继发脑积水发生率[4.55%(1/22)]均明显低于对照组[分别为34.78%(8/23)、39.13%(9/23);P<0.05]。
2.3 两组术后神经发育情况 观察组术后6个月大运动行为、精细运动行为、语言功能、适应能力、DQ 及个人-社会行为等评分均高于对照组(P<0.05;表2)。观察组重度神经发育障碍发生率[9.10%(2/22)]明显低于对照组[39.13%(9/23);P<0.05]。
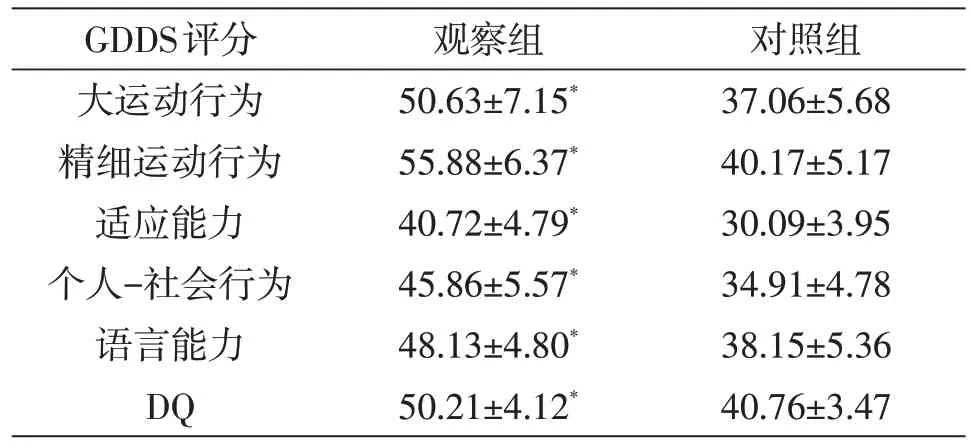
表2 两组术后6个月神经发育测试结果比较(分)
3 讨论
先天性脑膜脑膨出是婴幼儿较为常见的一种先天性畸形,是脑膜脑组织通过先天性的颅裂部位疝出颅外形成的囊实性组织。该囊性组织内容物可包含硬膜、蛛网膜、脑组织等,多从枕囟等部位突出于颅外。目前,脑膜脑膨出的发病机制已研究的较为清楚,是因为胚胎期神经管闭合不全,颅骨发育异常导致的。在胚胎神经系统的发育过程中,神经管闭合时与外胚层分离,而插入中胚层,当神经管某段在闭合过程中发生异常,中胚层插入障碍,则会使中胚层发育为脑膜、头颅骨等过程出现异常,进而形成脑膜脑膨出。有研究发现脑膜脑膨出的发病与缺乏叶酸、维生素有一定关联[9],孕早期缺乏叶酸、维生素可能导致神经管畸形,因此,提倡孕早期补充叶酸、维生素,有效预防神经管畸形。先天性脑膜脑膨出造成的后果极为严重,是导致婴幼儿残疾、死亡的主要原因之一,因此,一旦确诊,应尽早采取手术治疗。
先天性脑膜脑膨出的诊断主要依据患儿出生后头颅包块,包块表皮可呈菲薄、有透光实验阳性体征[10]。影像学检查CT和MRI可确定膨出内容物性质,评估膨出脑组织的多少、膨出类型、颅骨缺损大小及部位,其中MRI可作为首选影像学检查。
对于枕后型巨大脑膨脑膨出,开颅手术是唯一治疗方法。手术目的在于切除膨出的囊、回纳和保护有功能的神经组织[11]。但传统的脑膜脑膨出开颅成形术后患儿颅内压急剧变化可增加脑疝风险,且由于颅内压增高,出现脑脊液漏的风险大大增加,严重影响伤口愈合。本文结果显示,在传统手术基础上联合脑室外引流术,则可有效降低术后脑疝、脑脊液漏发生的风险,促进伤口一期愈合,且术后留置引流管可将脑积水引流至正常水平,在保持颅内压的稳定、降颅内压效果上明显优于仅用降颅内压药物的对照组。
术后并发症一般以感染、继发性脑积水多见。感染可通过换药及联合抗菌药物改善,继发性脑积水多因膨出部位的蛛网膜下腔粘连、扭曲,造成脑脊液循环、吸收障碍,或枕部脑膜膨出,导致第四脑室侧孔及正中孔扭曲、堵塞而引起,以脑室-腹腔分流为主。本文观察组术后6个月继发脑积水发生率明显低于对照组,有效减少了患儿后期再次手术可能。此外,本文观察组术后6 个月癫痫发生率明显低于对照组,而且术后6个月大运动行为、精细运动行为、语言功能、适应能力、DQ 及个人-社会行为等评分均明显高于对照组,这表明联合手术治疗相较于单纯脑膜脑膨出开颅成形术可明显改善术后大脑认知功能,提高患儿智力水平,保障大脑正常发育。
综上所述,脑膜脑膨出开颅成形术联合脑积水脑室外引流术可明显降低颅内压,且保持颅内压的稳定;减少术后脑脊液漏的风险,促进伤口一期愈合;减少术后癫痫、继发脑积水等并发症,改善术后大脑认知功能,提高患儿智力水平,使患儿大脑正常发育,其临床效果优于单纯脑膜脑膨出开颅成形术。

