尿路感染对老年粗隆间骨折患者围术期的影响
许国强,王子健,王 刚,赵 亮,李亚东,高 化,刘振宇,白晓冬,陈文韬,王宝军
(首都医科大学附属北京友谊医院骨科,北京 100050)
随着国民生活水平的提高,国家医疗卫生事业的发展,人口寿命逐渐延长,社会老龄化逐渐加剧。老年人身体机能下降,对外界突然事件的反应能力降低,再加上钙的流失,骨质疏松,骨脆性的增加,一旦发生低能量损伤,极易出现骨折[1],尤其是髋部骨折[2-3],手术是其首选治疗方法[4]。老年髋部骨折有较高的致残率和致死率,有报道显示,老年髋部骨折在全部骨折中的死亡率较高,其术后1年生存率为67.0%~91.6%[5-6]。较高的死亡率可能与髋部骨折术后一系列并发症有关,而老年髋部骨折患者住院期间的并发症发生率为7%~40%[7-8]。目前,对老年髋部骨折围术期并发症的研究主要集中在肺部感染和下肢静脉血栓形成等方面[9],对尿路感染 (UTI) 的研究也只局限在引起该并发症的影响因素上,而关于UTI对围术期的影响研究较少。为了确定UTI对老年粗隆间骨折患者围术期的影响,本课题组进行了一项回顾性临床观察研究,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2016年3月至2020年1月本院收治的397例老年粗隆间骨折患者的临床资料。纳入标准:(1)年龄大于或等于55岁,性别不限;(2)影像学明确诊断为单侧股骨粗隆间或粗隆下骨折并已行手术治疗;(3)受伤至手术时间小于或等于60 h;(4)入院记录患者社会人口统计学数据及既往病史完整;(5)疾病治疗过程积极配合治疗;(6)无其他严重基础疾病。排除标准:(1)手术部位局部感染;(2)开放骨折、多发骨折;(3)病理性骨折;(4)严重的软组织损伤、血管损伤;(5)基线数据不详实;(6)恶性肿瘤、恶病质影响短期观察。以是否发生UTI为标准,将患者分为UTI组和非UTI组。
1.2 方法
1.2.1围术期准备
所有患者手术时均留置导尿管,以便在围术期得到更好的护理,直至患者有尿意并能自主排尿后方可拔出。有以下任意情况则认为发生UTI:(1)存在尿频、尿急、尿痛等尿路刺激症状;(2)疲乏、虚弱、发热、耻骨上区压痛等体征;(3)通过流式尿沉渣全自动分析发现样本里存在白细胞和亚硝酸盐;(4)尿培养发现细菌数大于105/mL。收集患者临床资料,记录患者术前常规检查结果,包括血常规、尿常规、生化检查、心电图、胸部及髋部X线片,心脏彩超、血气分析等。
1.2.2治疗过程
患肢制动,下肢皮牵引。常规行镇痛、抗凝、祛痰、吸氧、补液、通便等治疗。尿常规有问题者均进行了复查,同时进行尿液培养。UTI患者首选口服抗生素治疗。根据病原学检查结果、药敏试验等再实施个体化治疗。患者骨折后60 h内均接受手术治疗。术前常规放置导尿管,采用腰硬联合麻醉下髓内钉内固定治疗。术前30 min预防性给予第2代头孢菌素(头孢美唑2 g)治疗,头孢菌素类抗生素过敏者给予盐酸去甲万古霉素0.8 g。术后12 h常规低分子抗凝治疗。翻阅手术记录,并记录手术时间。
1.2.3观察指标
(1)收集患者的社会人口统计学数据,包括年龄、性别、BMI、美国麻醉医师协会(ASA)评分、骨折前Barthel生活自理能力指数(BI)值[10]和骨折前Charlson合并症指数(CCI)值[11]。此外,收集患者在医疗记录中的合并症。(2)院内死亡和伤口感染,住院期间死亡则计为存在。通过分析患者在住院期间的临床表现、生化和细菌实验室检查进行判断,诊断为伤口感染,同时排除其他感染灶。伤口感染的临床体征(伤口红肿、皮温增高、局部疼痛和持续性伤口分泌物)通过分析患者的住院病程获得。白细胞数值增高及C反应蛋白水平增加,尤其是这些参数在术后未逐渐下降,且排除其他感染灶时提示伤口感染。伤口分泌物培养出细菌,作为伤口感染的进一步证据。(3)出院时使用BI值评估患者功能结果[12]。(4)记录患者的总体住院时间。
1.3 统计学处理
2 结 果
2.1 两组一般资料比较
UTI发病率为23.93%(95/397),女性患者明显多于男性,糖尿病和帕金森合并症患者发生率比较,差异有统计学意义(P<0.05),见表1。
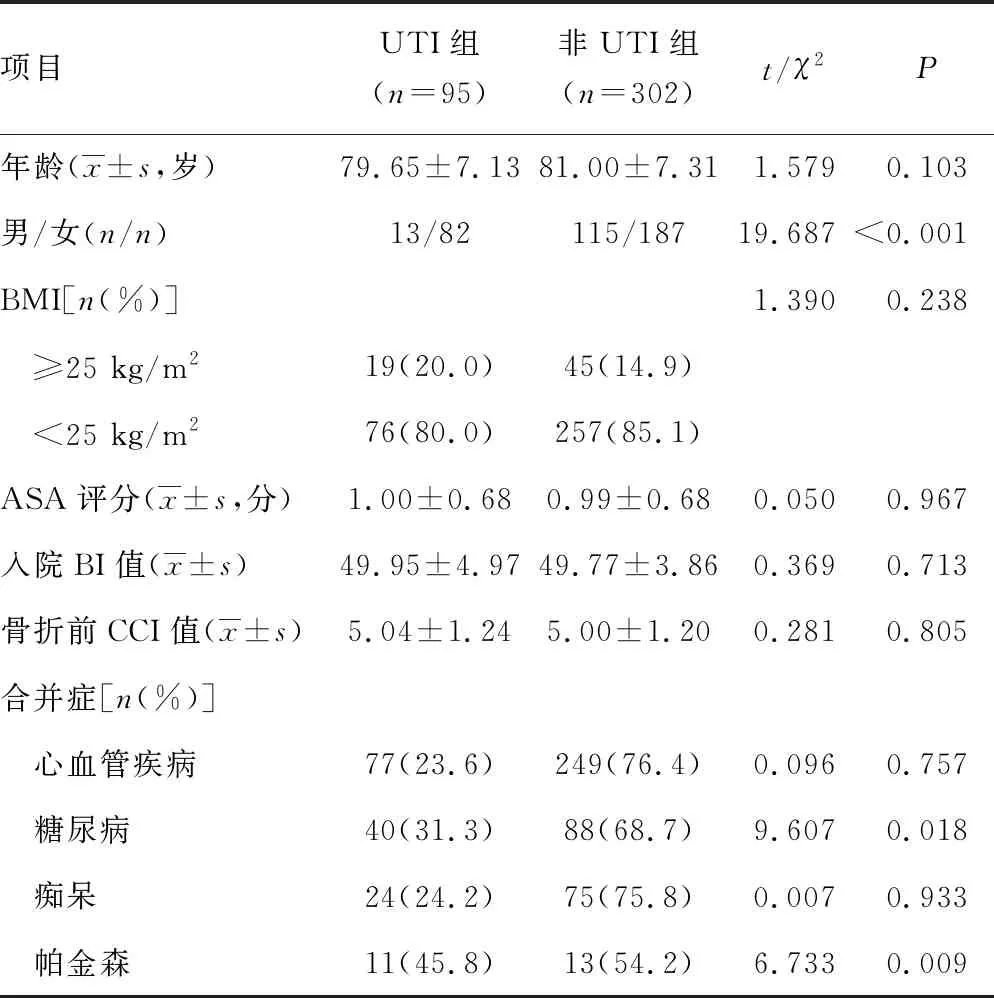
表1 两组一般资料比较
2.2 两组功能结局比较
与非UTI组比较,UTI组出院BI值更小,住院时间更长,差异有统计学意义(P<0.05),见表2。

表2 两组功能结局比较
2.3 多因素分析比较
为进一步分析UTI对出院BI值、住院时间、伤口感染和住院期间死亡的影响,采用logistic回归分析,结果显示,出院BI值和住院时间为UTI的影响因素(P<0.05),见表3。

表3 多因素分析比较
3 讨 论
老年粗隆间骨折多为低能量损伤,是骨科医生最常遇见的脆性骨折之一[13]。老年患者是粗隆间骨折的高危人群,粗隆间骨折的处理给医疗系统增加了巨大的经济负担[14]。无论是接受手术或非手术治疗,粗隆间骨折患者都易发生高并发症。UTI是老年粗隆间骨折患者最常见的并发症之一,也是最常见的细菌感染之一[15]。粗隆间骨折患者发生UTI的原因是多方面的,包括术后尿潴留或神经源性膀胱功能障碍。使用留置导尿管也会导致相当数量的UTI。由于患者既往合并症和步态不稳,活动通常比较困难,为了便于患者护理,围术期使用留置导尿管已成为骨科病房的常规做法。然而,术后留置导尿管并不会使患者受益更多。导尿管留置超过48 h使UTI发生率每天增加3%~10%[16]。
本研究显示,女性患者更易发生UTI,且糖尿病是UTI的危险因素,这与HALLEBERG等[17]研究结果一致,该研究同时确定合并冠状动脉疾病与UTI无关,本研究也证实了这一观点。
STENVALL等[18]研究表明,通过对髋部骨折手术后患者进行多学科的干预能减少痴呆患者术后并发症的发生并改善功能恢复。通过教育、制订个体化护理与康复计划等方法能明显减少术后UTI的发生率。但目前仍未完全证实合并与非合并痴呆的股骨粗隆间骨折患者之间UTI发生率是否存在差异。
尿不畅和尿潴留是神经源性膀胱患者最常见的症状之一,据报道,20%~80%的神经源性膀胱患者存在上尿路并发症[19]。本研究评估的合并症中,住院期间没有明确记录神经源性膀胱。然而,帕金森病本身是获得性神经源性膀胱的常见原因。SHAH等[20]研究发现帕金森疾病患者在全髋关节置换术后UTI发生率升高。粗隆间骨折后UTI发生率增加可能是由于残余尿导致帕金森疾病相关性膀胱功能障碍,延长导尿管的使用时间所致。此外,本研究结果显示,UTI不仅与帕金森患者的活动能力较差有关,而且与粗隆间骨折患者的活动能力普遍较差有关。活动能力的降低表现为出院 BI 值降低。除了活动减少外,UTI对患者住院时间也有明显影响,受累患者住院时间明显延长。在除外死亡病例引起误差的情况下,患者的住院时间也明显延长。
本研究结果显示,UTI并不影响围术期伤口感染率,也不影响院内死亡率,其他研究也未能发现 UTI 与死亡率之间的关系[21]。因此,目前缺乏证据表明UTI与粗隆间骨折患者院内死亡率之间的关系。
本研究也存在一些不足,未纳入股骨颈骨折患者作为观察对象,不能全面反映UTI对髋部骨折患者围术期的影响。此外,本研究为回顾性研究,若后期进行多中心前瞻性随机对照研究,则结果会更具可信性。
综上所述,女性粗隆间骨折患者更易引起UTI。帕金森病和糖尿病会影响UTI发生,而心血管疾病和痴呆与粗隆间骨折患者发生UTI无显著相关。UTI并不影响围术期伤口感染率,也不影响院内死亡率。但诊断为UTI的粗隆间骨折患者平均住院时间相对较长,功能结局较差。

