鱼刺伤肉芽肿九例临床分析
冯亚辉 李仁哲 严红霞 史冬梅,4
1 济宁医学院,山东济宁,272001;2 济宁市第一人民医院检验科,山东济宁,272001;3 济宁市第一人民医院皮肤科,山东济宁,272001;4 济宁市第一人民医院医学真菌实验室,山东济宁,272001
海分枝杆菌(Mycobacteriummarinum)属于非典型分枝杆菌又称为非结核分枝杆菌(Nontuberculousmycobacteria,NTM),在自然界中主要分布于水中,依据其生长速度划分为缓慢生长组,光照产色,最适生长温度为30~32℃,机会性人体感染中多表现为浅部感染,深部感染少见,但亦可引发诸如关节炎、骨髓炎等深部感染,加重多与原发皮损诊断不明使用类固醇激素有关。其临床表现可有局限斑块,沿淋巴管走行的皮下结节等,常与孢子丝菌病、皮肤肿瘤等难以鉴别[1]。外伤后接触史、临床表现、病理活检、组织培养、PCR检测等均有助于诊断。本文对既往经病原学诊断成功治疗的9例鱼刺伤或外伤后感染海分枝杆菌的病例进行分析报道,以期提高临床对本病的认识。
1 资料与方法
1.1 临床资料 收集济宁市第一人民医院皮肤科自2020年8月至2021年4月经病原学诊断为海分枝杆菌的病例共9例,其中男7例、女2例。记录患者年龄、职业、感染途径、病程时间、皮损形态、病理检查结果、病原学培养结果、结核菌素实验(PPD)及结核菌感染T细胞斑点试验(T-spot)结果、胸部影像学结果、治疗方案和转归情况等。
1.2 方法
1.2.1 病理活检及组织培养 将患者皮损拍照后完成病理活检,充分消毒取材区域,切取皮损处组织至浅筋膜层,将所得组织纵行剖开。一半置于福尔马林溶液固定并完成HE、PAS及抗酸染色;一半在无菌容器中充分剪碎,分别接种于沙氏葡萄糖琼脂培养基、哥伦比亚血平板、巧克力平板、MiddleBrook 7H10琼脂中,沙氏葡萄糖琼脂及哥伦比亚血平板置于27℃培养,巧克力平板及MiddleBrook 7H10琼脂置于30℃培养,每3天观测一次,直至第5周。
1.2.2 病原菌分离及鉴定 持续观察直至培养基上出现浅黄色或深黄色,表面略粗糙,边缘不规则菌落。挑取单菌落于MiddleBrook 7H10琼脂纯化培养7天。将纯化菌株行飞行时间质谱(MALDI-TOF)及16S核糖体RNA基因测序鉴定,MALDI-TOF大于99.9%置信区间结果及NCBI数据库比对相似度大于99%结果为最终鉴定结果,将测序结果与NCBI查询到海分枝杆菌参比菌株基因导入MAGA X软件,建立最大似然比法的系统发育树,对所得菌株进行系统发育分析。
1.2.3 统计学方法 将患者临床资料进行汇总,并绘制三线表进行描述性统计。
2 结果
2.1 临床资料 本研究共纳入9例经病原学诊断为海分枝杆菌感染患者,其中男7例(78%),女2例(22%)。年龄分布区间为21~63岁,平均(40.4±14.16)岁。9例患者中厨师或后厨工作人员4例,鱼类养殖或销售2例,工人3例。所有患者均有外伤史,其中明确鱼类创伤6例(67%),创伤后污水沾染3例(33%)。病程0.5~12个月,平均(4.6±4.41)个月。其中3例患者表现为局限斑块型(图1a~1c),6例患者表现为沿淋巴管线状分布的暗红色皮下结节(图1d~1j);皮损8例发生于上肢、1例发生于下肢。9例患者均行PPD实验,7例阳性,2例阴性。5例患者同期行T-spot实验,3例阳性,2例阴性,其中PPD实验及T-spot实验双重阳性2例,PPD实验阴性T-spot实验阳性1例;9例患者胸部CT均未见明显异常。患者经过单独克拉霉素(clarithromycin, CLR)、克拉霉素联合异烟肼(isoniazid, INH)或利福平(rifampicin, RFP)和/或联合光动力治疗(ALA-PDT),均痊愈或明显好转。将患者原发皮损消退70%定义为好转,统计单用药物治疗及药物联合光动力治疗的平均好转周期,单用药物组平均好转周期为(5.8333±1.33)周,光动力联合药物治疗平均好转周期为(2.67±0,578)周,治疗时间明显缩短,见表1。

表1 鱼刺伤肉芽肿患者一览表
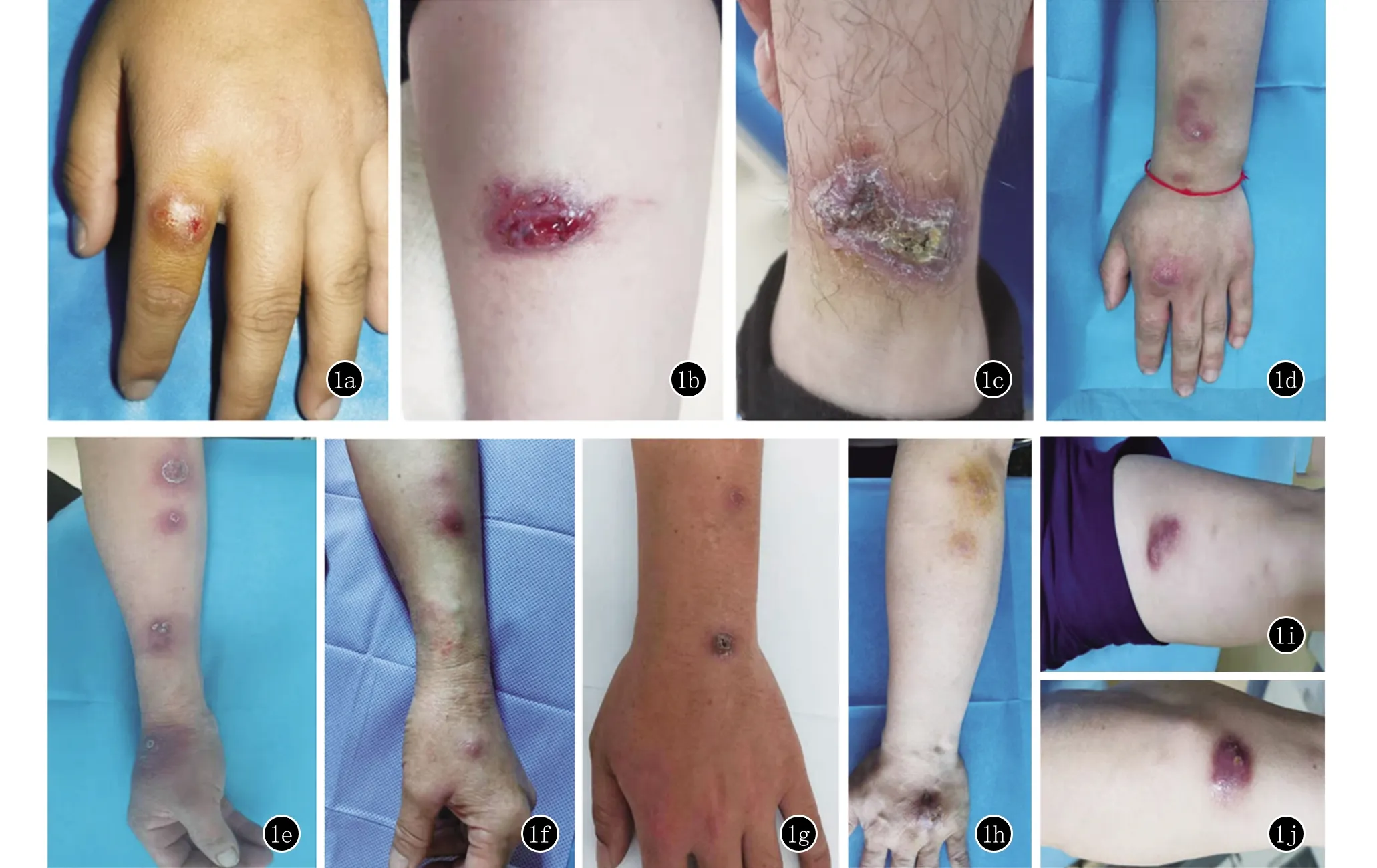
图1 1a~1c:局限斑块型海分枝杆菌感染;1d~1j:沿淋巴管分布的皮肤结节型海分枝杆菌感染(1a、1b、1d~1j均为上肢皮损,1c为下肢皮损)
2.2 组织病理 全部患者均进行病理学检查,均完善HE、PAS及抗酸染色,其中HE染色均表现为表皮鳞状上皮样增生,真皮及皮下灶性坏死(图2a)、微脓肿形成(图2b),伴淋巴细胞、上皮样细胞及少许多核巨细胞构成肉芽肿性炎,可见有纤维素性坏死的非干酪样肉芽肿,无典型结核样肉芽肿改变(图2c~2f),PAS及抗酸染色均为阴性。

图2 2a:表皮鳞状上皮样增生,真皮及皮下灶性坏死(HE,×100);2b;微脓肿形成(HE,×100);2c、2d:可见有纤维素性坏死的非干酪样肉芽肿,无典型结核样肉芽肿改变(HE,×100);2e、2f:淋巴细胞、中性粒细胞、上皮样细胞及少许多核巨细胞构成亚急性肉芽肿性炎(HE,2e:×200;2f:×400)
2.3 菌种鉴定及发育 全部患者组织培养标本均分离到海分枝杆菌,真菌及常规细菌培养均为阴性。原代菌株分离时间7~28天,平均(17.2±5.14)天。菌落均为深黄色、光滑或稍粗糙,荧光染色阳性,抗酸染色阳性(图3a~3d)。将菌落纯化至MiddleBrook 7H10琼脂培养7天,MALDI-TOF鉴定均为海分枝杆菌(Mycobacteriummarinum),置信区间大于99.9%。16S基因测序后经NCBI数据库比对,全部菌株与海分枝杆菌相似度均大于99%。MAGA X建立最大似然比发育树。9株菌均被鉴定为海分枝杆菌。
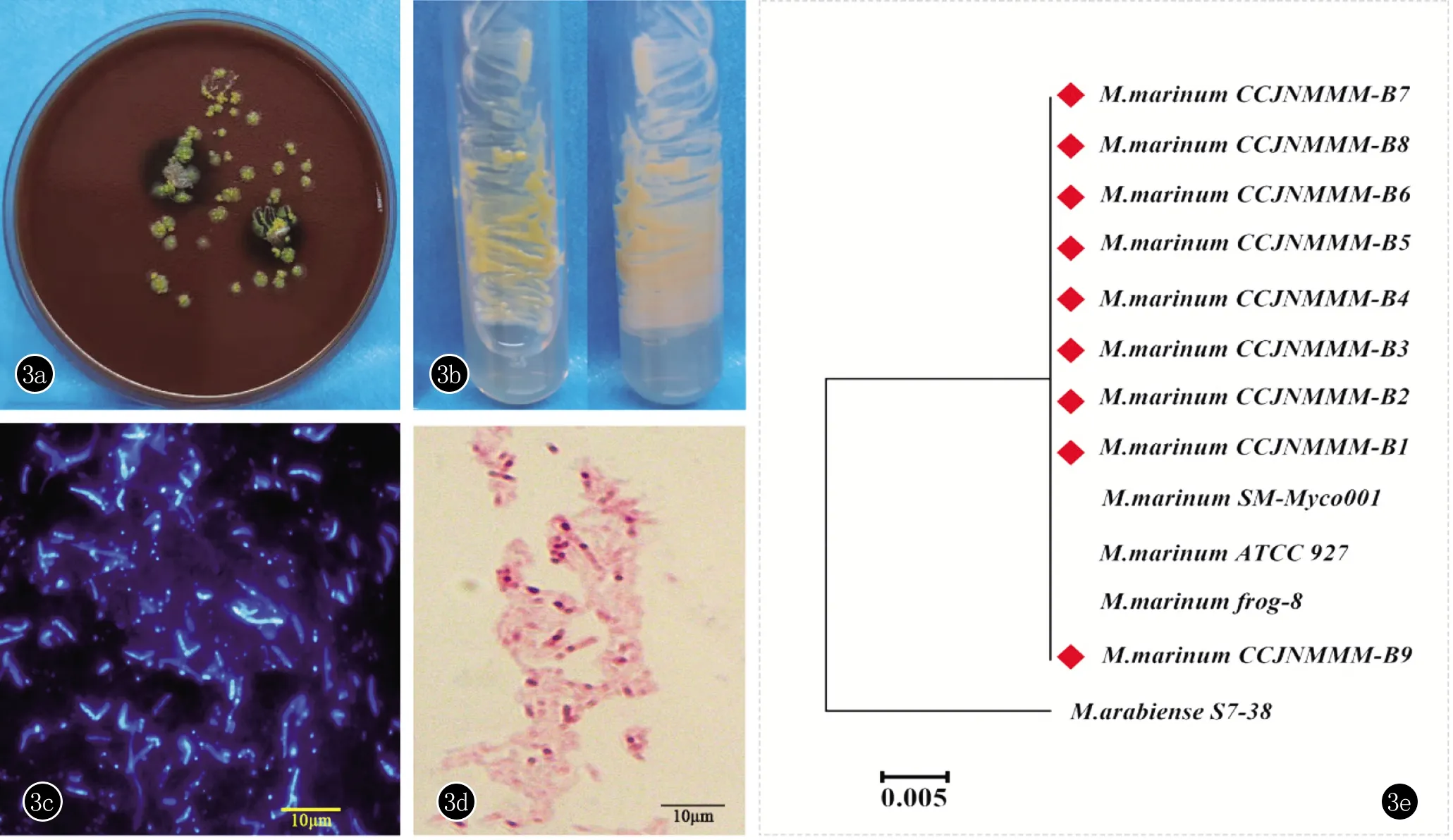
图3 3a:组织培养3周,巧克力平板可见深黄色边缘粗糙的菌落;3b:MiddleBrook 7H10琼脂培养10天,可见深黄色光滑菌落;3c:荧光染色可见杆状菌体,蓝色荧光;3d:抗酸染色可见紫红色杆菌;3e:基于16S基因,采用最大似然比模型行发育分析,选取M.arabiense为外群,临床菌株与海分枝杆菌在100%支持率下聚集在一起
3 讨论
海分枝杆菌对鱼类等水生动植物及人类均可造成感染,部分研究将其认定为人畜共患病,但不存在人际传播的风险。海分枝杆菌感染对某些专业人员可能是一种职业危害,但许多感染发生在在家中养鱼爱好者身上,因此又名“养鱼者手指综合征”[2]。国人对鱼类需求量较大,但鱼类食品加工的厨师罹患风险并没有被正确认知,正如我们研究中约半数感染者为厨师或后厨人员,这也应当被视为职业损害的一种。大部分的感染途径为鱼鳍或鱼刺扎伤、接触或更换水族箱水体均可能造成感染,有趣的是,近年来其他非海水来源的水体中也出现海分枝杆菌的分离记录如煤矿污水等[3]。这也与我们所报道的病例相一致,其中1例患者为煤矿工人,井下工作创伤后接触煤矿污水继发海分枝杆菌感染。因此对海分枝杆菌的分布有待进一步研究。
相关研究指出约60%的海分枝杆菌的皮肤感染表现为原发创伤处孤立的结节、溃疡、疣状增生;25%的表现为类孢子丝菌病的沿淋巴管线状分布的红色至紫红色炎性结节或脓丘疹,伴或不伴破溃[1]。无论局限型或淋巴管型皮损均需同孢子丝菌病及皮肤肿瘤相鉴别。因此,详细的创伤史、接触史、病理组织学检查、组织培养对诊断都是不可或缺的[4]。海分枝杆菌最适生长温度为30~32℃,37℃下并不生长,因此海分枝杆菌的感染多局限在皮肤,但也不乏深部感染的病例,多因局部类固醇激素注射有关[5]。全身播散感染罕见,仅在造血干细胞移植及抗肿瘤坏死因子治疗患者中有报道,但因缺乏特异性症状,诊断也较为困难[6-8]。
海分枝杆菌感染常规的辅助检查应包括PPD及T-spot实验。但海分枝杆菌与结核杆菌在发育学上具有相近的亲缘关系,因此常出现交叉免疫反应,故PPD实验通常为阳性[2],T-spot实验也可表现为阳性[9,10],这也与我们回顾的病例相一致;尽管无法与结核感染相鉴别,但区分其他种类感染十分重要,因此两者均有进行的必要[11]。
在海分枝杆菌皮肤感染早期,组织病理检查表现为非特异性的炎性浸润。感染进一步发展,多表现为多核巨细胞肉芽肿,并可出现纤维素样坏死,但无干酪样坏死[12,13]。病理组织中抗酸染色阳性率较低[14],但仍需抗酸及PAS染色,目的在于明确是否杆菌感染,与真菌感染相鉴别,为临床上精准的诊断提供证据。
分离得到海分枝杆菌对诊断具有决定性意义。必须提高病原菌分离意识,进行组织病理检查的同时,应进行组织分离培养。通常情况下,正确的培养取材阳性率约为70%,培养条件选择十分重要,海分枝杆菌最适生长温度为30~32℃,平均生长周期较长,因此合适的温度及较长的培养时间十分必要,应不少于4周。目前MALDI-TOF与16S基因测序为常见的菌株鉴定手段。MALDI-TOF中由于分枝杆菌之间较近的亲缘关系,许多亚种之间难以鉴别,诸如海分枝杆菌与溃疡分枝杆菌,但推荐该方法可作为原代菌株的快速鉴定[15]。16S基因在分枝杆菌进化中高度保守,因此其可以很好的用于不同菌种之间的鉴别,此外hsp65、gyrA、rpoB基因均具备较高的鉴定效率[16]。
海分枝杆菌的治疗遵循以药物治疗为主,局部物理治疗为辅的策略。在大多数研究中,海分枝杆菌已经表现出对抗结核药物异烟肼、乙胺丁醇和吡嗪酰胺的抗药性。利福平和利福布丁较为敏感;米诺环素、多西环素、克拉霉素、利奈唑胺、司帕沙星、莫西沙星、亚胺培南、磺胺甲恶唑和阿米卡星具有中等活性,因此临床用药多应从上述药物中选择[17-20]。一般推荐口服两种敏感抗生素至症状消除后1~2个月,总疗程平均为3~4个月[21]。对于早期较轻的病变,可单独使用一种抗生素,如克拉霉素、多西环素等。对于较为复杂的患者,则需要使用利福平和乙胺丁醇联合大环内酯类或四环素进行治疗[22]。本文中患者使用克拉霉素与异烟肼联合,也显示了良好的治疗效果,是否此类患者主要因克拉霉素发挥了治疗效果,未来可进一步临床验证。手术在皮肤感染中的使用有一定的争议,尚未发现手术可使患者显著获益的证据[23]。光动力治疗、电切术、X线治疗、冷冻治疗、局部高温治疗等治疗也取得良好效果[24,25]。与此同时,当机体存在此类感染时,建议停用TNF-α抑制剂或其他免疫抑制剂,警惕感染深部扩散。
皮肤原发海分枝杆菌感染作为常见的NTM感染形式,其临床表现多样,极易误诊。因此仔细追溯职业接触及创伤史极为重要,组织病理学、PPD实验、T-spot实验有助于缩小诊断范围,合适条件下的组织培养联合MALD-TOF及16S基因测序可准确鉴定菌株,提供诊断金标准。克拉霉素单独或联合利福平、乙胺丁醇的两联用药方案具有较好的疗效。光动力疗法及局部物理治疗也可作为辅助治疗缩短疗程。最后,高危人群的主动自我保护对减少感染的发生至关重要。

