双侧去骨瓣减压开颅术对双侧对冲性重型颅脑损伤患者术后颅内压及血流动力学的影响
周朝阳 仓艳燕 河南省新郑市人民医院神经外科 450000; 新郑市第二人民医院内二科
双侧对冲性重型颅脑损伤是临床重型颅脑损伤常见类型,多以枕部着力减速性损伤,具有较高的致残率和致死率[1]。标准单侧外伤大骨瓣减压窗术是将患者硬脑膜剪开,进而清除血肿的手术方式,具有一定的效果。但术中因剪开硬脑膜清除血肿后,突然消失的脑血管外压力易引起脑组织复位移位,颅内压升高,进而影响脑氧代谢和脑血流动力学甚至增加手术并发症发生风险。双侧去骨瓣减压开颅术是通过双侧开颅,扩大骨窗以清除血肿的手术方式,或许用于双侧对冲性重型颅脑损伤能取得更好的治疗效果。基于此,本文将探讨双侧去骨瓣减压开颅术对双侧对冲性重型颅脑损伤患者术后颅内压及血流动力学的影响。结果报道如下。
1 资料与方法
1.1 一般资料 经患者家属同意且医院伦理委员会批准,将我院2018年3月—2019年7月收治的131例双侧对冲性重型颅脑损伤患者按照手术方式分组:对照组65例,男30例,女35例;年龄30~55(43.36±2.20)岁;CT中线无显著移位40例,移位25例;Lius分级Ⅱ级30例,Ⅲ级35例。观察组66例,男32例,女34例;年龄30~54(42.48±2.27)岁;CT中线无显著移位43例,移位23例;Lius分级Ⅱ级34例,Ⅲ级32例。两组患者上述资料对比无统计学差异(P>0.05),具有可比性。纳入标准:(1)符合《中国颅脑创伤外科手术指南》中[2]诊断标准且经头颅CT确诊者;(2)入院时GCS评分3~8分者;(3)发病至入院时间24h以内者;(4)手术指征明确者。排除标准:(1)多发伤、复合伤;(2)原发性脑干损伤者;(3)合并自发性颅内出血者;(4)合并颅内感染等全身性感染者;(5)脱落病例。
1.2 方法 两组患者入院后立即行术前评估准备手术,对颅内血肿较大者予以紧急锥孔血肿抽吸减压后,立即送入手术室行开颅手术。对照组予以标准单侧外伤大骨瓣减压窗术:常规全身麻醉后,在头颅利用电钻做12cm×12cm骨窗,减压窗尽量低至中颅窝底,将侧裂池打开并将脑脊液释放出来,清除失活组织及血肿,采用双极电凝对渗血点止血,行硬脑膜减张扩容缝合,结束手术。观察组予以双侧去骨瓣减压开颅术:患者取仰卧位,常规全身麻醉后,在额颞发际内做一弧形切口,颧弓上耳屏前1cm,向后跨过耳后向上绕顶骨结节至矢状线为手术切口,骨窗于顶部旁开正中线矢状窦2cm,前至额极,后达乳突,下平颧弓,将前中颅窝底充分显露12cm×15cm,对侧予以同样处理,术中清除失活组织及血肿,采用双极电凝对渗血点止血,行硬脑膜减张扩容缝合,结束手术。术后两组均观察至出院。
1.3 观察指标 (1)颅内压:术前及术后1、3、5d采用腰椎穿刺法测定两组患者颅内压。(2)脑氧代谢指标:术前、术后1d分别抽取颈内静脉球部血、桡动脉血3ml,采用血气分析仪(型号:ABL90)测量静脉球部血氧差(Da-jvO2)、颈内静脉氧含量(CjvO2)、动脉氧含量(CaO2)。(3)脑血流动力学指标:术前、术后1d采用经颅多普勒血流分析仪(型号:KJ-2V7M)测量两组患者颈内动脉收缩期最大血流速度(Vs)、平均血流速度(Vm)、颈内动脉搏动指数(PI)。(4)对比两组术后并发症发生情况,包括急性脑膨出、迟发性脑血肿及脑脊液漏情况。

2 结果
2.1 两组颅内压对比 观察组术后不同时间点颅内压均较对照组低,差异有统计学意义(P<0.05),见表1。
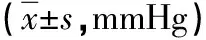
表1 两组颅内压对比
2.2 两组脑氧代谢指标对比 观察组术后CjvO2及CaO2水平较对照组高,Da-jvO2水平较对照组低,差异有统计学意义(P<0.05),见表2。

表2 两组脑氧代谢指标对比分)
2.3 两组脑血流动力学对比 观察组术后Vs及Vm均较对照组高,PI较对照组低(P<0.05),见表3。
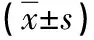
表3 两组脑血流动力学对比
2.4 两组并发症发生情况对比 观察组术后出现脑脊液漏2例,迟发性脑血肿1例,发生率为4.55%(3/66);对照组术后出现脑脊液漏3例,迟发性脑血肿2例和急性脑膨出5例,发生率为15.38%(10/65)。观察组并发症发生率低于对照组(χ2=4.192,P<0.05)。
3 讨论
双侧对冲性重型颅脑损伤因病情较重且变化快,同时常伴有严重的脑挫裂伤、脑肿胀,对患者生命安全造成严重危害。手术可积极清除颅内血肿, 控制颅内出血是目前该疾病的主要方式,以往临床常规予以标准单侧外伤大骨瓣减压窗术治疗,但由于双侧对冲性重型颅脑损伤脑血管自动调节功能处于麻痹状态,术中剪开硬脑膜清除血肿后,极易引起脑血管急性扩张,进而提高血流量,加重脑出血,对脑组织造成二次损伤,致使整体开展效果不理想[3]。为此,转变手术方式具有重要意义。双侧去骨瓣减压开颅术是在标准单侧外伤大骨瓣减压窗术基础上进行改进,双侧开颅可将骨窗扩大,利于探查病情,术后操作视野开阔,有助于将失活脑组织及血肿进行清除;同时针对两侧脑组织血肿程度不一致情况可分别行大骨瓣减压和小骨瓣减压,有效消除大脑两侧颅内压不平衡情况,控制其颅内压, 进而避免脑中线移位,减轻脑血管受压,改善脑氧代谢,进而避免缺血再灌注损伤脑组织,促进脑血流动力学恢复。
双侧对冲性重型颅脑损伤患者多存在颅内压升高情况[4],解除颅内压升高是治疗的关键。本文中,观察组术后不同时间点颅内压均较对照组低,说明双侧去骨瓣减压开颅术可降低双侧对冲性重型颅脑损伤患者术后颅内压。标准单侧外伤大骨瓣减压窗术骨窗过小,无法有效确定颅内出血来源,术中剪开硬脑膜清除血肿后易因脑灌注突然增加而导致颅内压升高。双侧去骨瓣减压开颅术可获取足够大的骨窗,确保前、中颅窝等颅内组织充分暴露,以清除血肿,同时根据患者情况分别实施大骨瓣减压术和小骨瓣减压术,可将消除两侧颅腔产生的压力差,有效避免中线结构出现移位,缓解脑受压程度,进而有效降低颅内压。
双侧对冲性重型颅脑损伤后因局部血管发生破裂等情况进而导致病灶局部区域相关神经组织血供出现异常,进而引起流经脑组织的血液中氧含量降低,脑血流动力学发生紊乱[5]。CjvO2、Da-jvO2及CaO2均为反映脑氧代谢的重要指标,Da-jvO2升高代表耗氧增加,正常CjvO2及CaO2降低则代表耗氧增加[6];Vs、Vm可反映脑血流速度,其水平与血流速度成正相关;PI为动脉的顺应性和弹性的体现,其水平与脑血流量呈负相关[7]。本文中,观察组术后CjvO2、CaO2、Vs及Vm较对照组高,Da-jvO2及PI较对照组低;说明双侧去骨瓣减压开颅术可改善双侧对冲性重型颅脑损伤患者脑氧代谢和脑血流动力学。双侧去骨瓣减压开颅术可根据患者情况进行开窗,手术视野大,可最大限度地对血肿部位和坏死组织进行全面清除,以改善脑脊液微循环,促进脑部血液回流;充分减压以平衡颅内各分腔之间形成的压力差,有助于防止脑中线移位,进而避免对脑干造成压力,同时减轻周围血管神经压力,避免脑组织进一步出现缺氧状况。观察组术后并发症发生率较对照组低,与郭伟旭[8]的研究相符,说明双侧去骨瓣减压开颅术可降低双侧对冲性重型颅脑损伤患者术后并发症。双侧去骨瓣减压开颅术可及时实施解剖复位,解除大脑后动脉及脑干受压,消除双侧颅内压差,防止脑缺血再灌注损伤,确保脑组织及时恢复血氧供应,进而降低并发症发生风险。
综上所述,双侧去骨瓣减压开颅术可通过降低颅内压,改善脑氧代谢和脑血流动力学,降低并发症。

