心肺超声联合心电图监测对无创通气治疗心源性肺水肿的疗效分析
李蕙,马卫武
平原县第一人民医院心电图室,山东平原 253100
心源性肺水肿属于危急重症,在治疗时配合无创通气治疗,促使抢救成功率有效提高。研究指出,无创正压通气可促使呼吸困难、氧合有效改善,增加心排出量,是改善心脏功能、纠正低氧血症有效治疗方法[1]。然而,部分心源性肺水肿患者在使用无创通气治疗时存在失败现象,且由于无创正压通气治疗使得有创机械通气延迟,病死率增加[2-3]。因此,心源性肺水肿患者在使用无创通气治疗时,若能及时预测治疗成败,更换有创正压通气治疗,对疾病的治疗具有重要意义[4]。研究指出,心源性肺水肿患者使用无创正压通气治疗时,采用心肺超声诊断,以及辅助监测心电图,有助于评估治疗效果。该文将以该院2019年3月—2020年3月收治的50例患者为对象,探究心肺超声联合心电图监测对无创通气治疗心源性肺水肿的疗效,现报道如下。
1 资料与方法
1.1 一般资料
以50例心源性肺水肿患者为对象,均采用无创通气治疗,其中25例治疗成功,视为研究组,25例治疗失败,视为参照组。参照组25例患者中,男13例,女12例;平均年龄为(78.56±8.34)岁;平均心率为(112.85±17.63)次/min;平均呼吸为(28.56±3.45)次/min;平均收缩压、平均舒张压为(147.84±35.56)、(88.91±5.07)mmHg;心功能分级均为Ⅳ级,为19(76.00%);平均PaCO2为 (48.96±14.36)mmHg;平均 肌 酐 为(142.67±65.96)μmol/L;白细胞计数为(12.67±2.32)×109。研究组25例患者中,男12例,女13例;平均年龄为(77.48±8.74)岁;平均心率为(112.56±18.74)次/min;平均呼吸为(28.67±3.26)次/min;平均收缩压、平均舒张压为(150.67±34.65)、(87.85±4.34)mmHg;心功能分级均为Ⅳ级,为20例(80.00%);平均PaCO2为(8.45±15.63)mmHg;平均肌酐为(143.56±67.45)μmol/L;白细胞计数为(12.05±2.14)×109。两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。纳入标准:以欧洲心衰指南无创正压通气诊断标准为依据[5],确诊疾病,且存在以下表现:中-重度呼吸困难;PaO2/FiO2<250;在入院后实施利尿、强心、扩血管、吸氧等治疗0.5 h,症状无缓解;资料齐全;患者或家属熟知该研究,自愿参加。排除标准:其他常见疾病需实施正压通气治疗者,如神经肌肉疾病、ARDS、肺炎等;正压通气治疗禁忌证;不配合研究。该研究经医院医学伦理委员会批准。
1.2 方法
所有患者均实施吸氧治疗,以及使用吗啡、西地兰、血管活性药物、速尿等治疗。实施双水平气道正压通气治疗:使用BiPAP呼吸机口鼻面罩实施正压通气治疗,调节氧流量是5 L/min,连接面罩接头,对面罩进行固定,确保患者感觉舒适。调整为S/T模式,初始呼气压力是6 cmH2O,逐渐上调,需低于20 cm H2O。吸气时间为0.8~1.2 s,直到呼吸困难症状缓解,间接使用,持续1~3 d。
所有患者均实施心肺超声诊断,获取超声参数:对操作者进行培训学习,确保操作者充分掌握超声诊断方法。实施心肺超声诊断:指导患者保持半卧位体位,以腋后线、腋前线、锁骨中线作为分界,分为前胸壁、侧胸壁、后胸壁,以第2/5肋间为分界线,分为上肺、下肺,每侧胸壁由六区域组成,共有12区域,各区域评分是0~3分,其中正常肺滑动为0分,诊断显示B线少于3条、A线;肺间质综合征为1分,可见超过三条单一B线;融合白肺或B线为2分;肺实质为3分。使用下腔静脉超声、心肺超声诊断,获取参数,包括左室射血分数(EF)、右心室长轴运动幅度(TAPSE)、静脉最大直径和变异度、左心室长轴运动幅度(MAPSE),同时测量,三尖瓣最大反流速度(VTR)、二尖瓣口舒张早期血流速度(E峰)、组织多普勒测定二尖瓣环和三尖瓣环侧壁收缩期最大运动速率(Sm)等。
1.3 观察指标
详细统计所有患者的一般资料,包括性别、年龄、病因、意识状态、血压、体温等,随后,将两组患者的心肺超声指标比较分析,进行对比分析。该文使用下腔静脉超声、心肺超声诊断,获取参数,包括左室射血分数(EF)、右心室长轴运动幅度(TAPSE)、静脉最大直径和变异度、左心室长轴运动幅度(MAPSE),同时测量,二尖瓣最大返流速度(VTR)、二尖瓣口舒张早期血流速度(E峰)、组织多普勒测定二尖瓣环和三尖瓣环侧壁收缩期最大运动速率(Sm)等。
1.4 统计方法
采用SPSS 22.0统计学软件进行数据分析,计量资料的表达方式为(±s),采用t检验,计数资料的表达方式为[n(%)],采用χ2检验,采用Logistic回归分析心源性肺水肿治疗失败的独立危险因素,P<0.05为差异有统计学意义。
2 结果
2.1 两组心肺超声诊断指标比较
研究组患者右心室侧壁Sm(11.94±2.45)cm/s、二尖瓣E/e(13.96±1.56)、二尖瓣返流速率(2.05±0.41)m/s、肺动脉收缩压(28.95±5.64)mmHg与参照组比较,差异有统计学意义(P<0.05)。见表1。
表1 两组心肺超声诊断指标比较(±s)
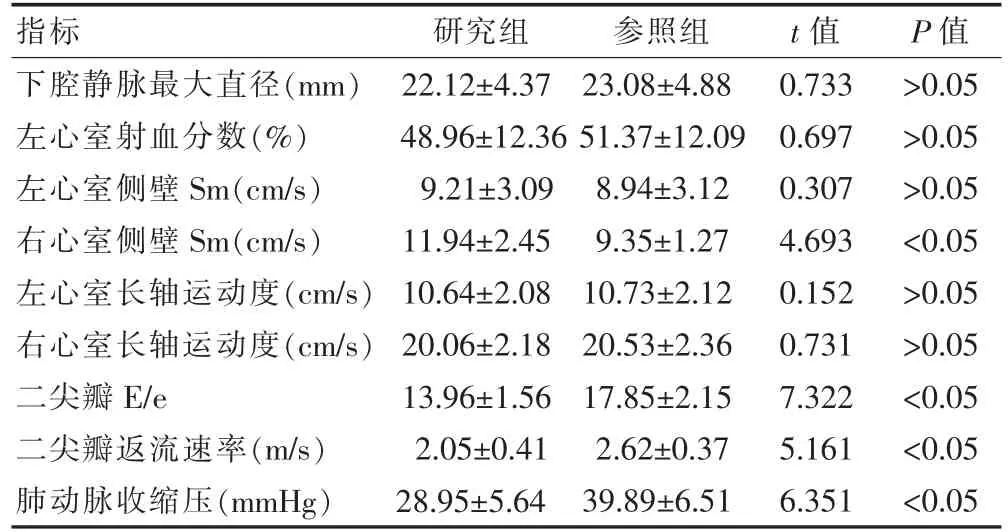
表1 两组心肺超声诊断指标比较(±s)
指标 研究组 参照组 t值 P值下腔静脉最大直径(mm)左心室射血分数(%)左心室侧壁Sm(cm/s)右心室侧壁Sm(cm/s)左心室长轴运动度(cm/s)右心室长轴运动度(cm/s)二尖瓣E/e二尖瓣返流速率(m/s)肺动脉收缩压(mmHg)22.12±4.37 48.96±12.36 9.21±3.09 11.94±2.45 10.64±2.08 20.06±2.18 13.96±1.56 2.05±0.41 28.95±5.64 23.08±4.88 51.37±12.09 8.94±3.12 9.35±1.27 10.73±2.12 20.53±2.36 17.85±2.15 2.62±0.37 39.89±6.51 0.733 0.697 0.307 4.693 0.152 0.731 7.322 5.161 6.351>0.05>0.05>0.05<0.05>0.05>0.05<0.05<0.05<0.05
2.2 两组患者PaO2/FiO 2,房颤发生率等比较
研究组患者PaO2/FiO2(212.56±54.46)mmHg高于参照组的(172.86±21.54)mmHg,差异有统计学意义(t=3.387,P<0.05);研究组患者房颤发生率(1例)4.00%低于参照组的(8例)32.00%,差异有统计学意义(χ2=4.878,P<0.05)。
2.3 心源性肺水肿治疗失败的多因素Logistic回归分析
使用Logistic回归分析,心源性肺水肿患者使用无创正压通气治疗失败影响因素包括右心室Sm、二尖瓣E/e、肺动脉收缩压(P<0.05)。见表2。
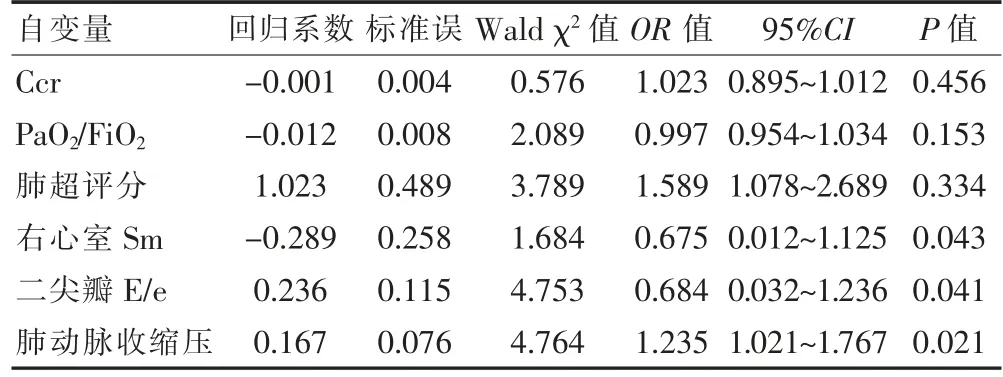
表2 心源性肺水肿治疗失败的多因素Logistic回归分析
3 讨论
心源性肺水肿是由于心脏的泵血功能出现了下降的情况,导致患者由于心功能的衰竭,使得血液不能够大量地进入到肺循环中,肺循环会出现淤血的情况,出现憋喘、呼吸困难、心源性休克等症状,需及时给予有效治疗。患者在治疗过程中,治疗成功关键之处为快速识别无创正压通气治疗成败危险因素,切换有创正压通气治疗[6-7]。该次研究采用心肺超声联合心电图监测对无创通气治疗心源性肺水肿,研究结果可见,所有患者心电图均正常。研究组患者右心室侧壁Sm(11.94±2.45)cm/s、二尖瓣E/e(13.96±1.56)、二尖瓣返流速率(2.05±0.41)m/s、肺动脉收缩 压(28.95±5.64)mmHg与参照组比较,差异有统计学意义(P<0.05)。研究组患者PaO2/FiO2(212.56±54.46)mmHg、房颤发生率(4.00%)与参照组比较,差异有统计学意义(P<0.05)。韩晓华[8]选取心源性肺水肿患者进行研究,治疗成功组患者的二尖瓣返流速率(2.04±0.3)m/s、肺动脉收缩压(28.56±5.31)mmHg与治疗失败组比较,差异有统计学意义(P<0.05)。证实了无创通气正压治疗成功与否的反映指标包括二尖瓣返流速率、肺动脉收缩压。表明无创正压通气治疗成败为血肌酐升高、PaO2、FiO2,与该文研究结果一致。
有研究指出,无创正压通气治疗失败预测因素包括神志变化、PaO2/FiO2变化、血肌酐变化[9]。当前,由重症医学科/急诊科医师操作,综合征或疾病作为核心,快速床边超声诊断方案在危重症患者的诊断中具有显著应用价值[10]。研究表明,急性呼吸患者使用心肺超声诊断,可迅速判断病因,例如急性肺栓塞、肺炎、心源性肺水肿等[11]。心肺超声在急性心力衰竭患者的管理中,可指导病情危险程度的分层,并指导液体管理,对患者的预后效果综合评估[12]。心源性肺水肿患者使用心肺超声诊断,可准确评估患者的肺通气、肺水肿情况,具有较高敏感性[13-15]。与胸部X线诊断相比,肺部超声在胸腔积液、肺炎、肺水肿的诊断中具有较高准确性、敏感性,病变在重力依赖区诊断效能明显优势,当发生肺实质以后,表明可能合并肺部轧染,且通气/血流的比例失调,使得氧和功能加重,解释了心源性肺水肿患者使用无创正压通气治疗失败以后,氧合指数降低[16]。由此可见,肺部超声诊断心源性肺水肿时,可对肺水肿的严重程度准确评估,有效判断与识别肺部感染、观察肺实质[17]。
另外,研究结果中,使用Logistic回归分析,心源性肺水肿患者使用无创正压通气治疗失败影响因素包括右心室Sm、左心室E/e、肺动脉收缩压。心源性肺水肿患者使用无创正压通气治疗,失败患者的心室舒张功能指标升高,与左心房压力存在相关性,若该水平超过14,可预测左心房压升高,且为机械通气治疗撤机失败的一个危险因素[18-19]。无创正压通气治疗失败患者的左心功能障碍明显,右心室侧壁组织道德多普勒运动度降低,且三尖瓣反流速率不断增加,右心室功能障碍加重[20-22]。
综上所述,心源性肺水肿使用无创通气治疗时,可使用肺部超声诊断,并联合心电图监测,通过获取二尖瓣E/e、肺动脉收缩压、肺部超声评分,以及心电图辅助监测,可评估治疗效果。

