骨髓增生异常综合征中NK细胞相关研究进展
汪凯,周永明,严静贤
(1.上海中医药大学附属岳阳中西医结合医院 血液科,上海 200437;2.上海市崇明区第三人民医院 内科,上海 202153)
骨髓增生异常综合征(myelodysplastic syndrome, MDS)是起源于造血干细胞的一组高度异质性髓系肿瘤性疾病,其肿瘤细胞主要来源于突变的克隆性造血细胞的扩增,常伴有不同程度的血细胞减少,具有向急性髓系白血病(acute myelogenous leukemia, AML)发展的高风险[1-2]。MDS的发病机制目前仍未完全阐明,研究表明,免疫反应异常在MDS的发生发展中发挥重要作用[3]。异基因造血干细胞移植仍然是唯一可能治愈的治疗方式,但仅适用于少数患者[4]。NK细胞是人体固有免疫细胞之一,广泛分布于血液、外周淋巴组织、肝脏、脾脏等脏器中,在针对肿瘤的免疫监视中发挥重要作用。本文将对NK细胞在MDS中的变化以及在临床治疗药物和新研发药物中的作用展开综述。
1 NK细胞概述
NK细胞发现于20世纪70年代中期,健康成年人循环淋巴细胞中NK细胞占5%~15%,与B细胞和T细胞一起构成人体的3种主要淋巴细胞[5-6]。依据CD56表达密度可将NK细胞分为CD56dim和CD56bright2种亚群,CD56dim亚群与CD56bright亚群相比具有更强的细胞毒性作用并高表达Fc受体CD16,而后者具有分泌大量细胞因子的能力,如IFN-γ、TNF-α,并被认为可能是较成熟CD56dim亚群的前体细胞[7]。近些年随着相关研究的逐渐深入,又有记忆性NK细胞等新类型NK细胞被发现。
NK细胞的功能由大量位于细胞表面的活化性和抑制性受体决定,从而使NK细胞在选择性靶向致病细胞的同时防止针对自体细胞的自身免疫反应[8]。杀伤细胞免疫球蛋白样受体(killer cell immunoglobulin-like receptor, KIR)是免疫球蛋白超家族成员,其胞外区含2~3个免疫球蛋白样结构域,分别称为KIR2D和KIR3D。功能上,KIR分为抑制(KIR-L)和活化(KIR-S)2种类型,其中2DL1~2DL3、2DL5和3DL1~3DL3属抑制性受体,2DS1~2DS5和3DS1属活化性受体,2DL4同时具有抑制和活化2种结构域[9-10]。
2 NK细胞与MDS(图1)
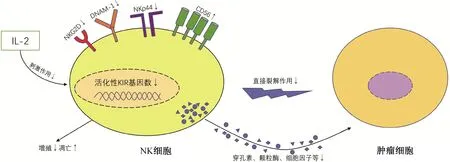
注:自然杀伤细胞2族成员D(natural killer group 2 member D, NKG2D);DNAX辅助因子1(DNAX accessory molecule 1, DNAM-1);自然杀伤细胞毒性受体p44(natural killer p44,NKp44)。图1 MDS发病中NK细胞变化示意图
2.1 NK细胞杀伤作用降低早期研究表明,MDS患者外周血NK细胞裂解肿瘤细胞的能力降低,细胞因子分泌减少,体外增殖能力降低,凋亡增加,IL-2对NK细胞的刺激作用减弱,且上述作用与高IPSS评分相关,这种NK细胞相关的免疫逃逸可能在一定程度上导致了MDS的发生发展[11-12]。不仅如此,NK细胞功能降低的现象在骨髓中也存在[13]。但造成这种杀伤作用降低的原因仍有争议,可能与以下因素有关:(1)NK细胞表面活化性受体(如NKG2D、NKp44和DNAM-1等)表达降低[14-15];(2)穿孔素和颗粒酶分泌减少[15-16];(3)外周血NK细胞数量与占淋巴细胞百分比降低[16-17]。尽管NK细胞肿瘤杀伤作用降低,但造成这种现象的部分研究结果并不一致,如NK细胞数量和部分活化受体的改变在Zhang等[15]和Kiladjian等[11]的结果中并不完全一致,因此仍需进一步探索。
2.2 NK细胞分化障碍MDS患者发病时还存在NK细胞分化障碍,表现为不成熟NK细胞亚群百分比增加。Hejazi等[16]对NK细胞功能缺陷的MDS患者进行表型分析,发现这些患者外周血NK细胞中CD56bright亚群比例增加,而较成熟CD56dim亚群百分比降低,出现细胞分化障碍,因而导致细胞毒性作用降低,从而削弱NK细胞相关的免疫监视作用。Aggarwal等[18]对MDS患者骨髓NK细胞的研究也发现,成熟CD56dim亚群降低,且较低百分比的成熟CD56dim亚群还与较低的患者生存率有关。Zhang等[15]关于外周血中成熟CD56dim亚群的研究结果与上述研究一致,但CD56bright亚群与健康对照组相比差异无统计学意义。
2.3 活化性KIR基因数减少近些年来,研究者还观察到MDS患者发病时活化性KIR基因数的改变,这对MDS患者的免疫监视和预后均有影响。2015年美国临床肿瘤学会年会上,Daher等[19]首次报导了活化性KIR基因数与MDS的发生风险相关。研究纳入180例MDS患者和117例健康志愿者,PCR检测活化性KIR基因的表达。结果显示,高危MDS患者的活化性KIR基因数显著低于低危MDS患者和健康志愿者,低危MDS患者的活化性KIR基因数低于健康志愿者。重要的是,每个额外的活化性KIR基因的遗传对防止高危MDS的发展具有保护作用。该研究结果表明,活化性KIR基因数的增加可以降低MDS的易感性,而且一旦病情进展,低活化性KIR基因数与较高危MDS密切相关。Stringaris等[20]在此基础上进一步比较健康对照组、MDS继发AML组以及原发AML组活化KIR基因数,发现继发组活化性KIR基因数低于原发组和对照组,继发组具有KIR单倍型A型(以低活化性KIR基因数为特征)的患者百分比显著增加,这表明具有KIR单倍型A型的MDS患者发生AML的风险更高。多因素分析表明,KIR单倍型A型是MDS患者临床预后的独立预测因子,相对于B型(以高活化性KIR基因数为特征),A型具有更高的向AML转化的风险,以及更差的无进展生存期和总生存率。
3 NK细胞与MDS治疗
目前,FDA批准临床上用于MDS治疗的药物是有限的,主要包括去甲基化药物[5-氮杂胞苷 (5-azacitidine, AZA)和地西他滨]以及免疫调节剂(来那度胺)[21]。
3.1 去甲基化药物AZA和地西他滨作为去甲基化药物,都具有抑制DNA甲基化以及诱导DNA损伤和细胞凋亡的作用,并参与抗肿瘤免疫反应[22]。但是,两者对NK细胞的影响并不相同。
体外研究表明,对NK细胞系或分离的健康人NK细胞而言,AZA可诱导NK细胞表面抑制性受体的过表达、细胞因子mRNA合成减少以及诱导NK细胞凋亡等途径,导致NK细胞功能损伤,颗粒酶B、穿孔素和IFN-γ释放减少,降低NK细胞的杀伤作用,且该作用呈浓度依赖性[23-24]。但AZA影响NK细胞的体内研究结果与体外不同,观察不到AZA对NK细胞功能的影响[25]。不仅如此,一项最新的临床研究表明,NK细胞毒性作用与AZA治疗后MDS患者总生存率呈正相关,NK细胞毒性作用高于某一临界值的MDS患者预后优于严重损伤者,并提出可将细胞毒性作用作为AZA治疗效果的预测因子[26]。
地西他滨对NK细胞的作用尚存在争议。Schmiedel等[24]的研究显示,地西他滨能增强NK细胞毒性作用并增加IFN-γ的分泌。而在同一药物浓度下,另一研究结果则认为地西他滨对活化性受体和抑制性受体的表达均有影响,并可能通过抑制mRNA转录从而抑制NK细胞毒性作用及增殖能力,且不同浓度地西他滨对NK细胞的影响不同[27]。
3.2 免疫调节剂免疫调节剂来那度胺主要适用于输血依赖性贫血伴del(5q)的较低危MDS患者[28],其机制可能与来那度胺诱导5q MDS患者细胞凋亡及必要蛋白的泛素化降解有关[29]。有研究表明,对于去甲基化药物无效的非del(5q)患者,尤其是骨髓低原始细胞的患者,来那度胺也是可行、有效的[30]。
来那度胺对NK细胞的影响可能是通过诱导T细胞共刺激作用使IFN-γ和IL-2分泌增加,继而通过这种Th1型免疫效应诱导CD8+CTL、CD4+Th和NK细胞数量增加[31]。一项关于儿童肿瘤的Ⅰ期联合报告指出,来那度胺能显著增加实体瘤和MDS患儿IL-2、IL-5水平以及NK细胞数量,恢复NK细胞毒性作用[32]。
3.3 其他药物
3.3.1 杀伤细胞接合器 目前杀伤细胞接合器在肿瘤治疗中的研究包括双特异性杀伤细胞接合器(bispecific killer cell engager, BiKE)、三特异性杀伤细胞接合器(trispecific killer cell engager, TriKE)以及多功能杀伤细胞接合器等类型[33-35],但其在MDS中的研究报道较少。
Gleason等[36]比较了MDS患者与健康对照者PBMC以及髓源抑制细胞(myeloid-derived suppressor cell, MDSC),发现MDS患者NK细胞数量及其表面受体CD16表达明显降低,但由CD16介导的ADCC效应仍是完整的,而具有NK细胞功能抑制作用的CD33+MDSC数量显著增加,并与MDS患者淋巴细胞数量及CD16缺失负相关。在运用新开发的一种以CD16和髓细胞分化抗原CD33为靶点的新型BiKE后,能成功逆转MDSC对NK细胞的免疫抑制,增强NK细胞TNF-α及IFN-γ的产生,引起MDSC的裂解,且这种干预作用与分型及危险度无关。由于上述BiKE存在无法诱导NK细胞增殖的缺陷,Sarhan等[37]在此基础上进一步改进,在BiKE平台加入NK细胞刺激性细胞因子IL-15形成TriKE,使其具有BiKE功能的同时,强化NK细胞增殖能力与杀伤作用,从而使其更适用于临床治疗。
3.3.2 KIR抑制剂 Yalniz等[38]报道了一项关于KIR单克隆抗体Lirilumab单用或联合AZA用于MDS的先导试验。试验纳入10例患者(其中较高危8人,较低危2人),较高危患者接受Lirilumab联合AZA治疗,较低危患者则单用Lirilumab,并观察临床效果。其中,2例得到完全缓解,5例骨髓完全缓解,3例病情稳定,虽然治疗伴有相对高发的发热和感染,但是大部分患者都能耐受,从而认为Lirilumab尤其是联合AZA在MDS的治疗中是安全有效的,但仍需要更大规模的临床试验验证。
3.3.3 中医药治疗 当代中医血液病学专家将 MDS 命名为“髓毒劳”[39],“髓”代表病位,“毒”代表病性,“劳”代表病状,表明本病病位在骨髓,病因与邪毒密切相关,以虚劳证候为主要临床表现。同时,“劳毒致病”也是对 MDS 西医基本病变的中医表述,二者具有同质性和相容性——血细胞减少是“劳”的主要原因,骨髓病态造血和原始细胞是“毒”的具体表现[40]。鉴于MDS在临床表现等方面的异质性,中医药在治疗该疾病时能充分发挥“辨证论治”思想的优势。目前,临床研究及Meta分析均证实了中医药(如青黄散[41]、健脾补肾解毒方[42]以及复方皂矾丸[43]等)单用或与西药联用治疗MDS的疗效与安全性,同时还能降低部分患者的输血依赖,有效弥补了MDS西药治疗的不足。近几年还有学者将中医药与造血干细胞移植、NK细胞输注等疗法相结合,同样取得了良好的疗效[44-45]。
4 结语
MDS与NK细胞联系密切,其发病时存在NK细胞杀伤作用降低,分化障碍以及活化性KIR基因数降低等现象,削弱了机体的免疫监视作用。同时,NK细胞功能及活化性KIR基因数还与MDS患者预后相关,对上述指标的检测可能成为评判MDS预后及指导临床用药的因素之一,但目前相关研究较少,有待进一步证实。此外,当前MDS患者中NK细胞研究的部分结果存在争议,这可能与MDS异质性相关,有待进一步探究。目前,临床上用于MDS治疗的药物亟待开发,在研发新药将更多实验相关的治疗研究转化为临床应用的基础上,探究已批准药物更多可能的作用机制,优化其适用范围和临床效果,并积极探索传统中医药与已批准药物或其他免疫疗法的联合应用,可为MDS治疗提供更多可行的选择。

