皮肤镜影像结合特征分析算法权衡纵行黑甲活检必要性的临床研究
孙祺琳 刘洋 陈骏 杨雅骊 李梦 徐慧 刘科
纵行黑甲(Longitudinal melanonychia,LM)是临床甲病中的常见体征,表现为为单发或多指(趾)甲下灰色、棕色或黑色的纵行色素斑,伴或不伴甲板损害及甲周皮肤黑染(Hutchinson征)。其病因多样,包括生理性、药物性、外伤性、综合征以及黑素源性。黑素源性LM中的甲黑素活化(Melanocytic activation,MA)及甲下色素痣(Nail matrix nevus,NMN),以往仅能通过临床经验和组织病理检查进行诊断,易受主观因素影响,诊断符合率仅为69.0%,极易误诊漏诊。因此,临床多采用甲活检以确保诊断的正确性,但由于甲解剖部位的特殊性,盲目活检可能导致永久性甲营养不良,且术后容易复发[1]。因此,建立一种客观、准确、无创、高效的术前评估方法具有重要的临床意义。本研究为回顾性研究,采用临床及皮肤镜影像结合计算机图像处理技术系统,定量检测患甲颜色、亮度分量方差等多种数据,进而对患甲进行MA和NMN的二分类识别,希望为临床提供一种较为客观、准确的辅助诊断方法。
1 资料与方法
1.1 临床资料
回顾性分析上海交通大学医学院附属第九人民医院2019年1月至2020年4月进行组织病理检查的17例LM患者的临床及组织病理学资料。17例患者中男10例,女7例;年龄12~70岁,平均36.8岁;病程3个月到9年不等,所有患者均无明显诱因下出现皮疹,无外伤史及其他病史。皮损发生于左手9例,右手6例,右足2例;指甲15例、趾甲2例。发生于指甲的皮损位于拇指5例、食指2例、中指3例、无名指4例、小指1例,发生于趾甲的皮损分别位于大拇趾和第2趾。17例患者中,16例皮损表现为单纯甲黑线,1例表现为全甲黑变,颜色较均一,边界清晰,甲周皮肤均未累及。
所有患者均具有详细临床病史、临床或皮肤镜照片,均取部分或全部甲母质组织行固定切片及HE染色,疑问切片加行免疫组化检查或会诊,最终得出病理诊断。
1.2 方法
1.2.1 仪器设备
采用德国CK公司的Dermlite 3手持皮肤镜、中国台湾CBS公司的CBS-805高清皮肤分析仪(皮肤镜工作平台)采集患甲皮肤镜图像。采集患甲术前临床大体图像。
1.2.2 皮肤镜检查
于甲板表面行接触式皮肤镜偏振光检查,根据国际黑甲研究学组的共识,对纵行黑甲皮肤镜特点(出血点、棕色背景、不规则线条、规则线条、灰色背景伴灰色条带、色素颗粒、Hutchinson征、micro-Hutchinson征、甲板损毁)进行描述和记录。
1.2.3 计算机图像处理
在上述临床及皮肤镜图像中,分别提取正常及异常指(趾)甲区域,对区域内像素分类进行特征计算,例如在Lab颜色空间(12种颜色)计算正常区域的均值方差(mL、ma、mb、sL、sa、sb)及正常异常区域均值方差的差值(dmL、dma、dmb、smL、sma、smb),以及医生补充的诊断信息,例如异常区域占指甲的比例(pa)、条纹数目(ns)。通过分析正常及异常指(趾)甲区域内所计算特征的差异分布,对LM进行NMN和MA的二分类概率预测(图1)。

图1 基于LM影像的诊断算法步骤Fig.1 Step of diagnosis algorithm based on LM image
1.2.4 统计学处理
采用Scikit-learn工具包对特征数据进行统计学分析。
2 结果
2.1 纵行黑甲的临床特征
本组17例患者中,最终诊断为MA的患者10例,男女各半,平均年龄为41.6岁;诊断为NMN的患者7例,男5例,女2例,平均年龄29.9岁。
2.2 纵行黑甲的皮肤镜特征
甲板、甲床及甲基质可见灰色、棕褐色及黑色的纵线(条纹)、斑片(背景)。指(趾)甲无损毁,甲周Hutchinson征阴性(图2)。病变区域与整个指(趾)甲的宽度比为13%~100%不等,宽度<3 mm者13例,宽度>3 mm者3例。背景上条纹数量1~4条不等。

图2 甲下色素痣(左)及甲黑素活化(右)皮肤镜示意图Fig.2 Dermoscope diagram of NMN (left) MA (right)
2.3 纵行黑甲的组织病理及免疫组化特征
17例患者中7例表现为NMN,其中交界痣6例、复合痣1例。病理表现为甲床或甲母质上皮内见数个痣细胞巢,可伴色素沉着。10例表现为MA,病理表现为甲母质、甲床见少量黑色细颗粒样色素沉着,未见明显痣细胞巢。部分患者行免疫组化检查,其中S100阳性率为57.1%,SOX-10阳性率为57.1%,HMB45阳性率为33.3%,未见异形细胞。
2.4 图像特征计算结果
对Lab颜色空间的12种颜色以及补充信息特征在大体图和皮肤镜图像中分别进行单变量特征选择(Univariate feature selection),结果如图3所示。
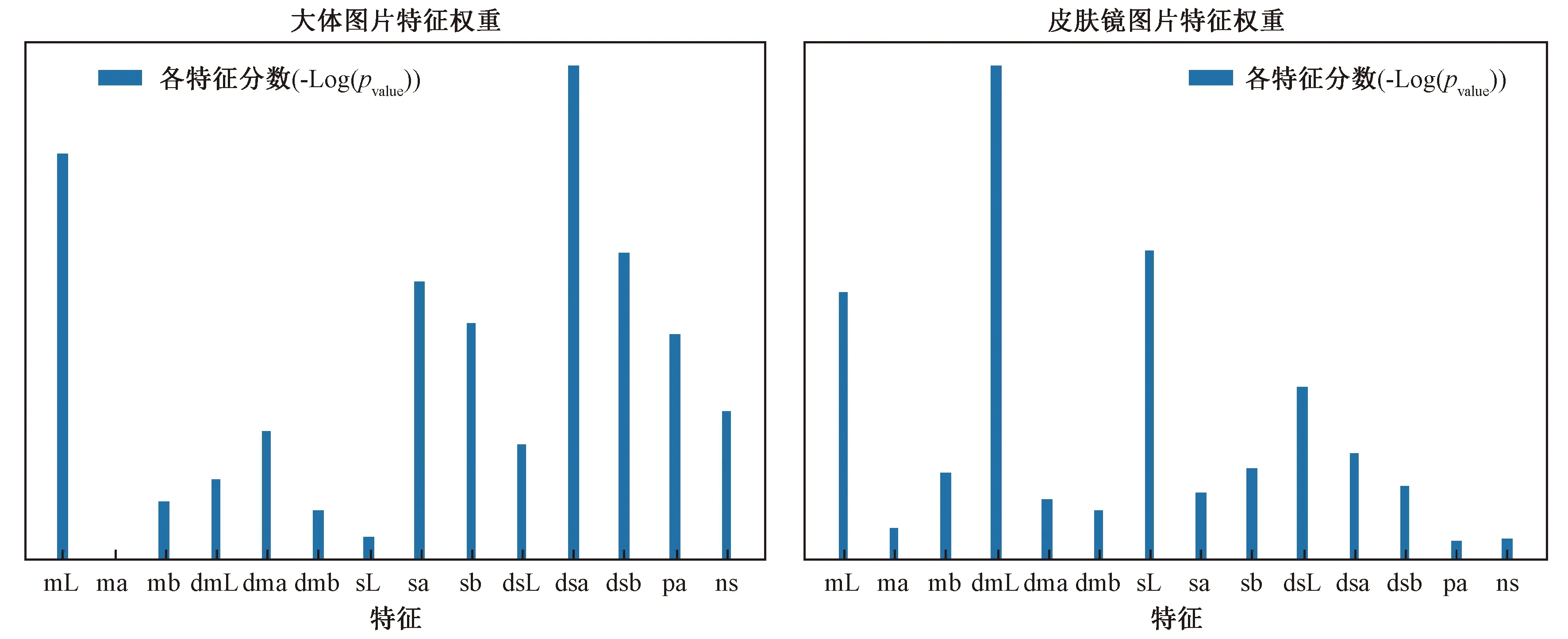
图3 单变量特征选择分析Fig.3 Univariate feature selection analysis
大体图的L亮度分量均值,大体图正常异常区域A颜色分量方差差值,皮肤镜图像正常异常区域L亮度分量均值差值,以及皮肤镜图像异常区域L亮度分量方差,是诊断黑甲为甲黑素活化或甲下色素痣最重要的特征。
基于以上4个特征,由于数据量的限制,我们对17例病例进行Leave-One-Out的预测评估方案,使用线性判别分类(LDA)方式进行分类学习。对其中只含大体图不含皮肤镜图像的情况,缺失特征使用单特征imputation策略进行操作。4个特征决策面可视化如图4所示,Leave-one-out的混淆矩阵(Confusion matrix)如图5所示。结果显示,通过以上特征分析,在仅使用大体图进行分析预测时,诊断准确率只能达到64.7%,而加入皮肤镜图像后,准确率能够提升到85.7%。
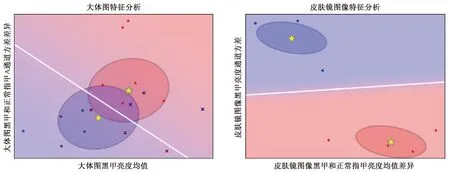
图4 LDA分类可视化Fig.4 LDA classification visualization

图5 混淆矩阵评估Fig.5 Obfuscation matrix evaluation
3 讨论
黑素源性LM根据病理分为4类,包括甲黑素活化、甲下雀斑样痣、甲下色素痣和甲下黑素瘤。根据发病机制,又可分为2类,黑色素细胞增生型(包括甲下色素痣和甲下黑色素瘤)和黑色素细胞活化型(甲黑素活化),甲下雀斑样痣分类不确定,有认为是早期的NMN,也有认为是MA的一种表现[2-3]。MA是指甲基质中黑素细胞合成黑色素增多,但黑素细胞的数量没有增加。在成人单发LM中,73%为MA所致[4],与本研究中的10/17(59%)较为接近,一般临床随访即可,应尽量避免甲活检造成甲变形或甲损毁。近期,有文献报道用皮秒激光治疗2例MA获得痊愈[5]。黑色素细胞增生型LM有甲下黑色素瘤的风险,亚洲人恶性黑色素瘤发生在指/趾甲的可能性更高[6-7],需要通过皮肤镜、甲活检等有效手段进行确诊。
当前,皮肤镜已广泛应用于LM的诊断,是一种无创的皮肤成像技术,通过光学放大技术和偏振光技术来获取图像,可以提高LM诊断的准确率。本研究中,基于对LM大体图像的相关特征分析,在加入皮肤镜图像后,准确率由原来的64.7%提升到85.7%,证实了应用皮肤镜可以提高LM诊断的准确率。
甲板皮肤镜观察到直径≤0.1 mm的黑色素颗粒,则病变为黑素细胞来源,需进一步判断其背景及条纹色素是灰色、棕色或黑色。通常认为,灰色条带指向甲黑素活化,棕色或黑色条带指向甲黑素细胞增生(包括甲下色素痣及甲黑素瘤)[9]。
管理LM患者的主要挑战之一是将甲下黑素瘤与良性LM区分开。相关研究众多[8-10],比较公认的为ABCDEF法则[10]:Age,患者年龄(发病的峰年龄为50岁);Band of Brown/Black color,黑色/棕色条带,宽度>3 mm,边缘不规则/模糊;Change,条带变化较快;Digit involved,受累的指/趾黑素瘤可能的风险由高到低排列为拇指>大脚趾>示指>任何单指>多指;Extension,色素扩展到近端或者两侧甲皱襞(Hutchison征)或指尖;Family history,黑素瘤的家族史。上述模型仅针对良恶性LM进行分类,对于良性LM是否需要活检未进行预测。模型中,对黑甲的宽度做了数值定义,但对黑甲的颜色未进行数值化的划分。在实际临床工作和皮肤镜检测中,灰色与浅棕色条带较难区分,棕色的深浅也较难界定,存在一定的主观性和不确定性。
我们对LM大体图像和皮肤镜图像应用单变量特征分析,认为大体图的L亮度分量均值,大体图正常异常区域A颜色分量方差差值,皮肤镜图像正常异常区域L亮度分量均值差值以及皮肤镜图像异常区域L亮度分量方差,是分类诊断LM最重要的特征,说明NMN和MA的临床影像在颜色和亮度方面有显著差异。该模型可对未知LM进行二分类概率预测,指导临床是否需要甲活检。
该模型可提高早期甲恶性黑色素瘤的检出率,避免良性病变的过度医疗,优化患者的诊疗方案和改善患者预后。当然,由于甲解剖结构的特殊性,LM的皮肤镜下模式常常会发生改变,皮肤镜下表现为规则浅色、棕色条带模式的黑甲病例在组织病理学检查后诊断为原位黑素瘤的案例也有报道,故密切随访尤其重要。
本研究的局限性在于样本量较小(n=17),且缺乏甲黑色素瘤的病例,我们将以本研究为基础,继续收集LM病例,通过前瞻性的组间对照研究,获取更有意义的算法模型。

